がん患者様のためのお役立ちブログ


肩こりは乳がんの前兆? 症状や治療法について解説

乳がんと肩こりの関係に不安を感じている方は少なくありません。
今回の記事では、肩こりが乳がんの前兆となる可能性について、その症状や注意すべきサインについて解説します。
さらに、乳がんに関連する肩こりの治療法についても詳しく紹介しますので、心配な症状がある方はぜひ参考にしてください。
また、従来の治療法に加え、乳がんにおける免疫治療の可能性についても触れていきます。
免疫療法としては、同仁がん免疫研究所が提供する6種複合免疫療法について、以下にて詳しく紹介していますので、気になる方はまずこちらをご覧ください。
INDEX
初期の乳がんは自覚症状がないケースも多い

初期の乳がんは、痛みなどの明確な症状が現れないことが多く、がんが発覚した時点で自覚症状がないケースも少なくありません。
そのため、定期的な検診や自己チェックが非常に重要です。
ただし、初期の乳がんでも比較的よく見られる症状として、しこりの出現や乳房の左右差、乳頭からの分泌物、皮膚のただれなどが挙げられます。
これらの症状に気づいた場合は、早めに医師の診察を受けることが大切です。
がんがある程度進行すると、がん細胞の増殖や潰瘍の発生により、乳房に赤みや痛みを感じることがあります。
この段階では、がんが周囲の組織に広がっている可能性が高いため、早急な対応が求められます。
痛みや違和感を覚えた場合は、ためらわずに医療機関を受診し、適切な検査と治療を受けることが非常に重要です。
乳がんと肩こりの関係性

乳がんと肩こりには関連がある場合もありますが、必ずしも全ての肩こりが乳がんと関係しているわけではありません。
肩こりは多くの原因で発生する一般的な症状であり、ストレスや姿勢の悪さ、筋肉の疲労などが主な要因です。
乳がんと肩こりが関係しているケース
乳がんが原因で、脇にチクチクとした痛みやかゆみを感じることがあります。
これは、がん細胞が脇のリンパ節に転移したり、周囲の神経を圧迫したりすることで生じる症状です。
ただし、このような痛みやかゆみは、がんがある程度進行してから現れることが多く、初期段階では感じにくい場合がほとんどです。
そのため、痛みや違和感がなくても、自己検診や定期検診を怠らないことが重要です。
また、乳がんの手術後に、肩こりに似た症状が現れることがあります。
特に、腕や肩を動かしにくく感じることが多く、これは手術による組織の損傷やリンパ節の切除が影響していると考えられます。
これらの症状は、手術後のリハビリや適切なケアを通じて改善することがほとんどですが、長期間続く場合は医師に相談してください。
乳がんと肩こりが関係していないケース
乳がんと診断された後に「実は肩こりが乳がんの症状の一つだったのではないか」と感じる人も少なくありませんが、肩こりと乳がんには必ずしも直接的な関連があるわけではありません。
肩こりの原因には、一般的な筋肉の緊張や疲労、肋軟骨炎や肩関節周囲炎、さらには女性ホルモンによる刺激など、さまざまな要因が考えられます。
また、「乳がんがある」と知ったことで心理的ストレスが増し、その結果として肩こりをはじめとする身体的不調が現れることもあります。
特に10代の場合、生理周期がまだ安定していないことや乳房の発達過程での痛みが肩こりに関連することがあります。20代や30代では、ストレスに伴う内分泌環境の変化が原因となるケースが多いです。
これらの要因は、乳がんとは無関係である場合がほとんどですが、乳がんに関連する症状として過剰に心配する人もいます。
乳がんと診断された場合でも、肩こりが一般的な症状であることが多いため、不安を感じたときには医師に相談することが重要です。
医師の診察を通じて肩こりの原因が明確になれば、適切な対処法が見つかるでしょう。
乳がんによる痛みの原因
乳がんが進行すると、痛みが現れることがあります。これらの痛みがどのように発生するのか、部位別に詳しく解説します。
乳房の痛み
乳がんによる乳房の痛みには、大きく分けて「周期性」と「非周期性」の2種類があります。
周期性の痛みは、月経に伴うホルモン変化が原因で生じますが、特に強い痛みがある場合は、乳がんの発症や増殖に関わる危険因子とされることがあります。
このため、月経周期に関連して乳房に痛みを感じる場合は、注意が必要です。
一方、非周期性の痛みは閉経後に現れることが多く、ホルモン変化や血糖値の異常、さらには帯状疱疹などが原因で発生することがあります。
この非周期性の痛みも乳がんの発生と関連していると考えられています。また、炎症性乳がんの場合は、皮膚のびまん性発赤や浮腫などの症状とともに痛みを伴うことがあり、これも乳がん特有の症状として注意が必要です。
腋窩・胸壁の痛み
乳がんが進行すると、脇の下や胸壁に痛みが発生することがあります。
これは、乳がんがリンパ節などに転移していることが原因で、しこりや腫れが見られる場合もあります。
このような症状が現れると、がんが周囲の組織やリンパ系に影響を及ぼしている可能性が高く、早急な医療的対応が求められます。
ただし、これらの症状は必ずしも乳がんに特有のものではなく、悪性リンパ腫など他の疾患でも発生することがあります。
そのため、痛みやしこりを感じた場合は医師の診断を受け、適切な検査を行うことが重要です。
乳がん進行時の骨の痛み(骨転移)
乳がんが進行すると、腰椎、胸椎、頸椎、骨盤、肋骨などに転移し、骨の痛みが生じるケースがあります。
乳がんの転移の約30%は、最初に骨転移として現れると言われており、これが痛みの主な原因となります。
骨転移が起こると、骨が脆くなり、痛みだけでなく骨折のリスクも高まるため、早期発見と治療が重要です。
また、乳がんの手術後には、リンパ浮腫や傷の痛みによる後遺症が現れることがあります。
リンパ浮腫は、リンパ節の切除や放射線治療によってリンパ液の流れが阻害されることで起こり、腕や手が腫れることが特徴です。
これにより、痛みや不快感が続くことがあります。さらに、手術による傷が完全に癒えるまでに時間がかかることがあり、その間も痛みが持続することがあります。
乳がん治療による関節痛・筋肉痛
乳がん治療の過程で、治療そのものが痛みを引き起こすケースもあります。
特にホルモン療法では、エストロゲンの作用を抑えるためにホルモン剤を投与するため、血液中のエストロゲン濃度が低下します。
このホルモンバランスの変化が原因で関節痛が生じることがあり、患者さまにとっては日常生活に支障を来すほどの痛みを伴う場合があります。
また、抗がん剤治療による副作用として、関節痛や筋肉痛が生じることがあります。
抗がん剤はがん細胞を攻撃する一方で、正常な細胞にも影響を与えるため、体全体にさまざまな不快症状を引き起こすことがあります。
これらの痛みは、治療が続く限り持続する可能性があり、患者さまのQOL(生活の質)に大きな影響を与えます。
関連記事:「末期の乳がんには痛みがある?主な症状や治療法について解説」
乳がんの治療法

乳がんの治療法には、さまざまな選択肢があります。以下に、乳がん治療の主な方法と、その進行状況に応じた対処法を詳しく紹介します。
薬物療法
乳がんの薬物療法には、さまざまな薬剤が使用されます。
まず、ホルモン療法薬は、ホルモン受容体陽性の乳がんに対してエストロゲンの作用を抑えることで効果を発揮します。
次に、分子標的薬は、がん細胞の特定の分子を狙い撃ちすることで、がんの進行を抑制します。
細胞障害性抗がん薬は、がん細胞の増殖を直接阻害し、がん細胞を破壊します。
さらに、免疫チェックポイント阻害薬は、がん細胞が免疫から逃れるのを防ぎ、体の免疫力を高めてがんと闘う力を強化します。
これらの薬物療法は、がんの種類や進行状況に応じて組み合わせて使用され、患者さまに最適な治療法が選択されます。
手術療法
乳がんの手術療法には、いくつかの選択肢があります。
まず、乳房部分切除術は、がんがある部分だけを切除し、可能な限り乳房を残す手術です。
この方法は、がんが小さく、限局している場合に選択されることが多いです。
一方、乳房全切除術は、乳房全体を切除する方法で、大きな腫瘍や広範囲にわたるがんがある場合に行われます。
この手術の後、乳房再建を希望する患者さまには、シリコンインプラントや自家組織を使った再建術が提供されます。
また、腋窩リンパ節郭清は、がんの転移が疑われるリンパ節を切除する手術です。
切除する範囲やリンパ節の数は、がんの転移の広がりに応じて決定されます。
これにより、がんのさらなる進行を防ぐことが期待されますが、リンパ浮腫などの合併症が生じるリスクもあります。
放射線療法
乳がんの治療において、手術療法や薬物療法と併せて放射線療法が行われることがあります。
がん細胞を効果的に除去するために使用され、一般的には1日1回、週5回のペースで約4〜6週間にわたって照射されます。
放射線療法は、手術後の再発リスクを減少させる効果が期待されています。
免疫療法
免疫療法・免疫細胞療法は、がん治療の一環として注目されています。
これらの治療法は、患者さま自身の免疫システムを活性化し、がん細胞を攻撃する力を高めることを目的としています。
がんの種類やステージを問わず、末期がんの患者さまでも受けられるのが特徴です。
さらに、他の治療法と併用することで治療効果を高めることが可能であり、再発や転移の予防にも効果が期待されています。
免疫療法は、副作用が比較的少ないとされ、重篤な副作用はまれですが、軽い発熱や発疹が生じることがあります。
免疫細胞療法にはさまざまな種類があり、その一つに「6種複合免疫療法」があります。6種複合免疫療法は、がん細胞を攻撃するための免疫細胞を多角的に強化することで、がんに対抗する力を高めます。
また、樹状細胞ワクチン療法やがん抗原特異的T細胞療法など、患者さまの状態に応じたさまざまなアプローチが存在します。
免疫療法はがん治療の新しい選択肢として、多くの患者さまに希望を提供しています。
他の治療法と組み合わせることで、より効果的な治療が可能となり、がんとの闘いにおいて強力な武器となり得るのです。
関連記事:「乳がんの第4の治療方法・免疫療法とは?乳がんの分類や従来の治療方法との違いについて解説」
緩和ケア
緩和ケアとは、がん患者さまが抱える身体的・精神的なつらさを和らげ、生活の質(QOL)を向上させるための包括的なケアを指します。
緩和ケアは、がんと診断された時点から治療と並行して受けることができるため、患者さまが抱える苦痛を早期に軽減することが可能です。
治療の一環として、がんの進行度や症状の程度にかかわらず、いつでも始められるのが特徴です。
緩和ケアは、患者さま一人一人のニーズに応じて、通院、入院、在宅療養などさまざまな形で提供されます。
通院では定期的に専門の医師や看護師と相談しながらケアを受けることができ、入院中は24時間体制で専門的なサポートが行われます。
また、在宅療養を選択する場合でも、自宅での生活を支えるために訪問看護や訪問診療が行われ、患者さまができるだけ快適に過ごせるよう支援されます。
緩和ケアは、痛みやその他の身体的症状の管理に加え、精神的なサポートも重視しています。これは、患者さまだけでなく、その家族も含めた全体的なケアを提供することで、病気と向き合う生活の中で安心感を与える役割を果たします。
乳がんと肩こりと6種複合免疫療法
今回の記事では、乳がんと肩こりの関係について解説しました。
進行した乳がんの場合、脇に痛みやかゆみが生じることがありますが、肩こりのほとんどは筋肉の緊張や疲労など他の原因が関係しています。
乳がんの痛みは、乳房や腋窩・胸壁、骨などに発生することが多いため、これらの部位に痛みやしこりを感じた場合は、早急に医療機関を受診してください。
また、乳がんの治療法として、薬物療法、手術療法、放射線療法、免疫療法、緩和ケアがあります。
特に免疫療法は近年、研究開発が進められている新しいがん治療法です。その中でも「6種複合免疫療法」が注目されています。
6種複合免疫療法とは?
6種複合免疫療法は、患者さまご自身の免疫細胞を活性化・増殖させてがんと闘う力を増強させる治療法です。
従来の治療法と比べ、副作用が軽微で体への負担が少ない治療法です。
同仁がん免疫研究所はがんと闘う免疫細胞を、厚生労働省の許可を受けた細胞培養施設にて、約3週間で「1,000万〜2,000万個」の細胞を「20億〜50億個」まで培養できます。
特徴
- がん3大療法との併用が可能。ほぼ全てのがん※に対応
- 副作用が少なく、続けやすい療法
- 厚生労働省の許可を受けた施設で細胞培養を行う
※一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
医療機関での治療の流れ

医療機関での採血後、血液は細胞加工センターへ送られ、ここで患者さまのがんに特化したオーダーメイドの培養を行います。
約3週間後、増殖・活性化された免疫細胞は治療用バッグに入れられ、採血をした医療機関で投与が行われます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果を紹介します。

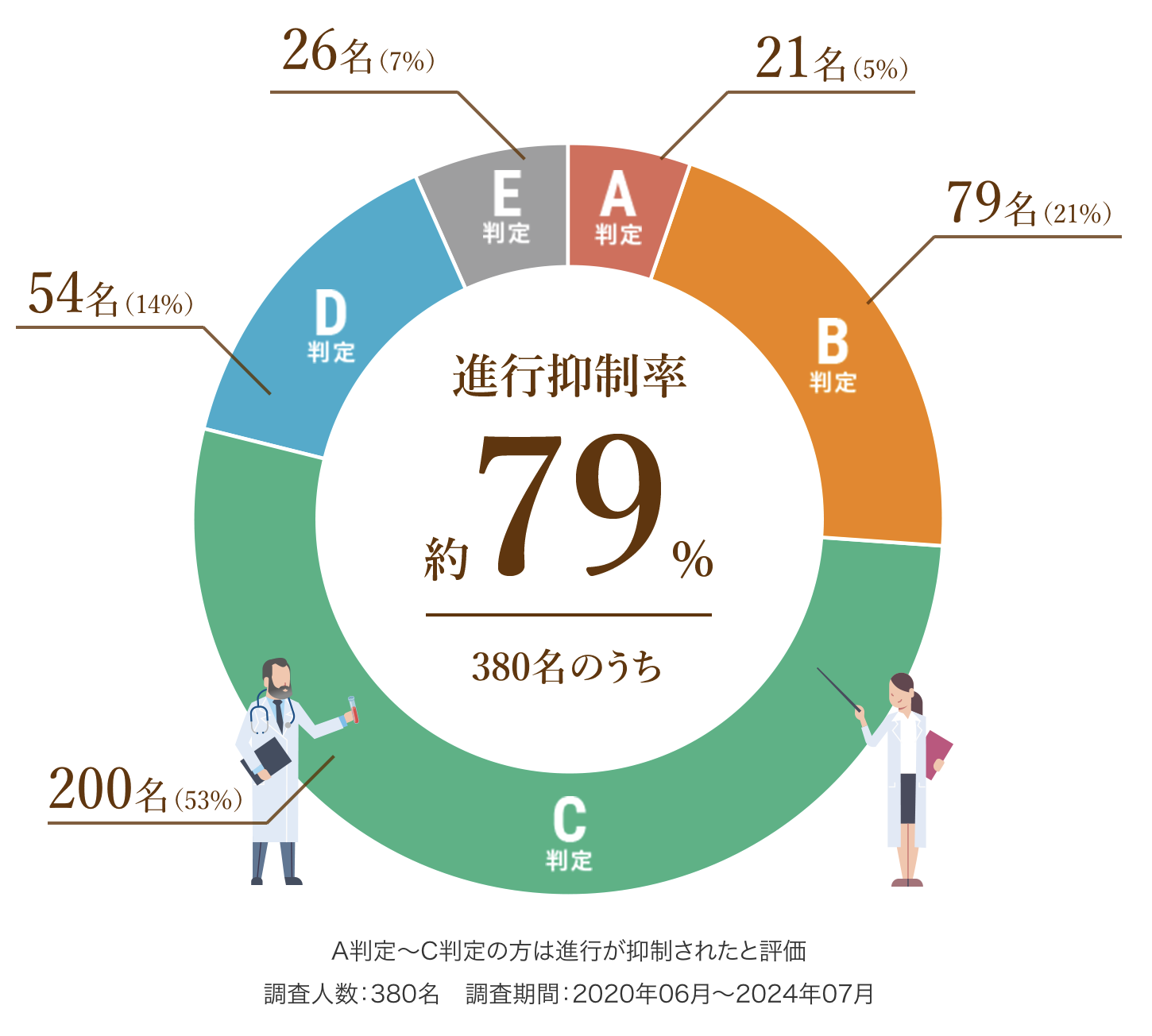
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
また、6種複合免疫療法の特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。
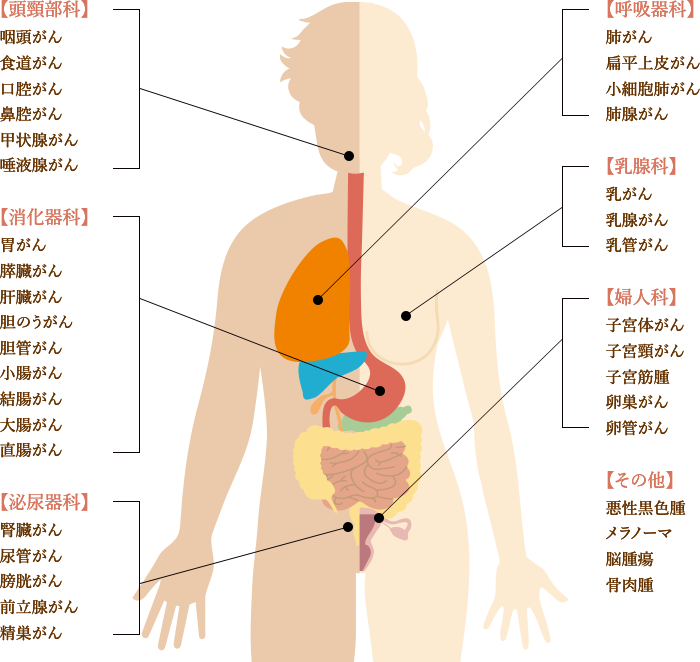
ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
まずは今すぐ、詳しい内容をお問い合わせください。専任スタッフにより丁寧にご説明します。
6種複合免疫療法に関する詳細は、こちらよりご確認ください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-350-552
受付時間月曜〜金曜/09:00 - 18:00
土曜/09:00 - 13:00