がん患者様のためのお役立ちブログ


抗がん剤の治療期間はどのくらい? 投与の流れや通院しながら受けられるがん治療について解説
 がん治療には、手術療法、放射線療法、化学療法がよく知られています。
がん治療には、手術療法、放射線療法、化学療法がよく知られています。
特に、抗がん剤を使った化学療法は、代表的な治療法の一つです。
今回の記事では、抗がん剤治療を検討されている患者さまやそのご家族に向けて、抗がん剤の治療期間について詳しく解説します。
また、抗がん剤治療による身体への負担や副作用に不安を感じている方に向けて、抗がん剤との併用によってがん治療をサポートする選択肢についても紹介します。
そこでおすすめしたい治療法が「6種複合免疫療法」です。
これは、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻し、がんと闘う力を高める免疫療法です。
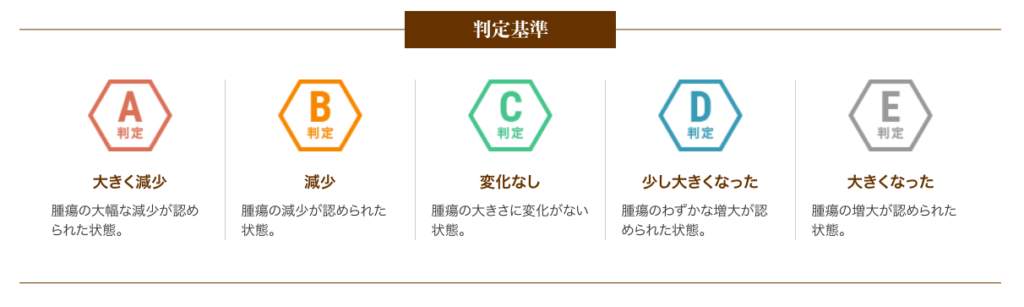
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがん※に対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
※一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
がん治療は、決して一人で抱え込む必要はありません。医師やご家族としっかりと相談し、最善の選択肢を見つけましょう。
がん治療の選択肢の一つとして、6種複合免疫療法も検討されてみてはいかがでしょうか。
今すぐ詳細を知りたい方は、以下よりお問い合わせください。
INDEX
抗がん剤治療とは?
まず、抗がん剤治療の概要について説明します。
抗がん剤治療とは、細胞障害性抗がん薬(がんの増殖を抑えたり、転移や再発を防ぐ薬)を飲み薬や注射、点滴などで投与する治療法です。
手術や放射線療法が局所的な治療であるのに対し、抗がん剤は全身に作用するという特徴があります。
また、抗がん剤治療は血液がんや転移したがんにも有効とされており、がんの縮小や進行の抑制、がんによる症状の緩和、さらには延命効果も期待できます。
さらに、抗がん剤治療は手術療法や放射線療法と併用して行われることもあります。
手術で目に見えるがんを取り除いても、血液などに潜む微細ながん細胞が残っていると将来の再発や転移につながる恐れがあるため、全身への対策が欠かせないためです。
治療期間を左右する5つの要因

抗がん剤の治療期間は、すべての患者さまで「〇カ月」と一律に決まっているわけではありません。患者さまお一人おひとりの状況に合わせた最適な医療を提供するため、主に以下の5つの要因を総合的に判断してスケジュールが決定されます。
①がんの種類とステージ(進行度)
がんが発生した臓器(がんの種類)や、発見された時点でのステージ(進行度や転移の有無)は、治療計画の基盤となる最も重要な要素になります。
早期発見であれば手術のみ、あるいは短期間の抗がん剤治療で完了することもありますが、進行がんや他の臓器への転移が見られるステージⅣなどの場合は、長期的な治療が必要になる傾向があります。
②治療の目的(根治を目指すか、症状緩和を目指すか)
「どのような目的で抗がん剤を使うのか」によっても期間は大きく変わります。
手術の前にがんを小さくするための「術前化学療法」や、手術後に目に見えない微小ながんを叩き再発を防ぐための「術後補助化学療法」は、あらかじめ半年間などと期間が決められているのが一般的です。
一方、進行・再発がんで「がんの進行を抑え、症状を和らげること(延命・緩和)」を目的とする場合は、薬の効果が続いている限り、年単位で治療を継続することになります。
③使用する抗がん剤の種類と組み合わせ
抗がん剤には多くの種類があり、単独で使用することもあれば、複数の薬を組み合わせる「多剤併用療法」を行うこともあります。
細胞を直接攻撃する従来型の薬や、特定の分子を狙い撃ちする薬など、どの薬を選択するかによって「投与する日」と「お休みする日(休薬期間)」のサイクルが異なるため、治療期間も変動してきます。
④副作用の強さと患者さまの体調・体力
治療は患者さまの安全と生活の質(QOL)を最優先に進められます。
治療中に白血球の減少や強い吐き気、全身の倦怠感といった副作用が強く出た場合、医師の判断により休薬期間を延長したり、薬の投与量を減らしたりすることがあります。
ご自身の体調に合わせて無理なく進めるため、当初の予定よりも治療期間が長引くことは決して珍しいことではありません。
⑤薬剤耐性(薬に対するがんの抵抗)
長期間同じ抗がん剤を使用していると、がんの性質が変化し、これまで効いていた薬に対して「耐性」を持ち、効果が薄れてしまうことがあります(薬剤耐性)。
この場合は、別の種類の抗がん剤に変更する(二次治療、三次治療へ移行する)か、他の治療法への切り替えを検討する必要があり、結果として治療の長期化に繋がります。
このように治療期間は、病状や患者さまの体調、副作用の状況などによって柔軟に調整して決定します。
続いて、一般的な治療期間の目安について詳しく解説します。
抗がん剤の治療期間
次に、抗がん剤治療の期間について説明します。
そもそも、抗がん剤は細胞の増殖を防ぐ効果があるため、がん細胞だけでなく、正常な細胞にも影響を与えるというデメリットがあります。
そのため、抗がん剤治療を受ける際には、投与量やスケジュールを医師が慎重に検討する必要があります。
また、治療の効果や副作用には個人差があり、治療方針は患者さま一人一人の体質やがんの進行度に合わせて決定されます。
使用する抗がん剤の種類によってもスケジュールが異なるため、詳細は医師に確認することをお勧めします。
今回は、初回治療・進行がん・再発がんの場合に分けて、一般的な場合を解説します。
初回治療の場合
実際に抗がん剤治療はどのくらいの期間が必要なのでしょうか。
ここでは、初回の抗がん剤治療の期間について説明します。
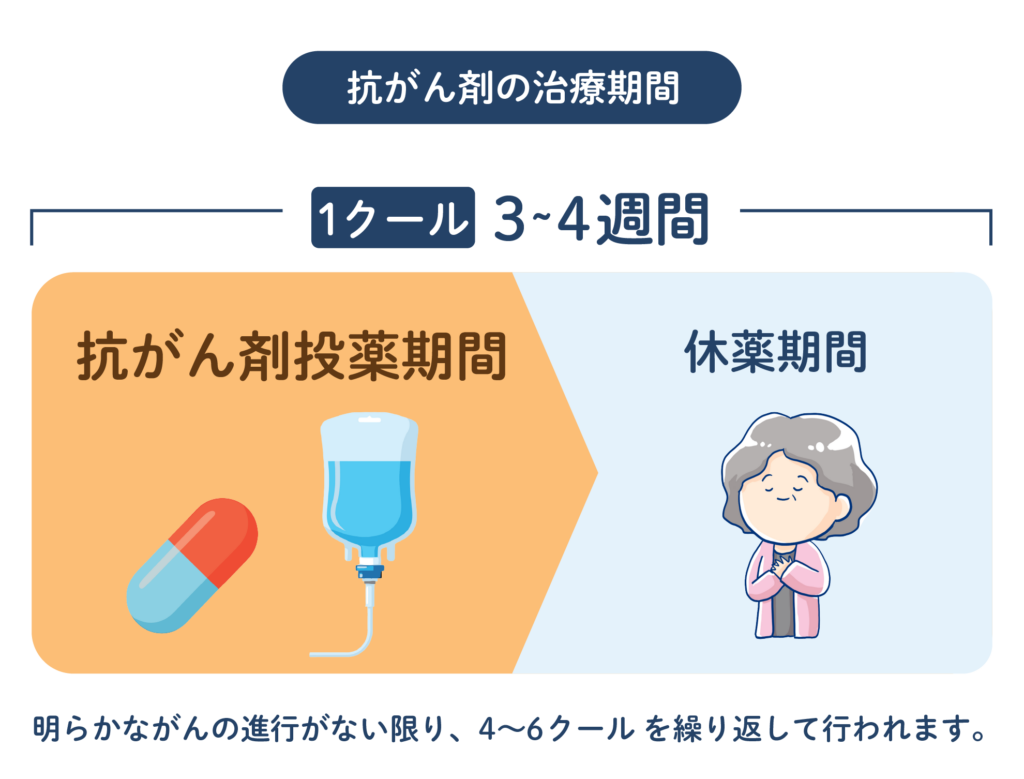
治療期間は、通常3〜4週間を1クールとし、明らかながんの進行がない限り、4〜6クールを繰り返して行われます。
抗がん剤治療の期間は、数カ月にわたることが一般的ですが、場合によっては数週間で完了することもあります。
また、飲み薬以外の抗がん剤は、毎日投与されるわけではありません。
投与後には休薬期間が設けられ、投与期間と休薬期間を合わせた1セットが1クールとなります。
休薬期間は、薬剤や患者さまの状態を見て決められますが、基本的には3~4週間となります。
進行がんや高リスクのがんの場合
進行がんや高リスクがんの場合の治療期間について説明します。
これらの場合、治療期間は数カ月から1年以上に及ぶこともあります。
抗がん剤投与の主な目的はがんの進行を抑え、症状を安定させることや緩和を図ることです。
投与と休薬を繰り返す「1クール」の基本期間そのものは、初回治療と同様に、使用する薬剤のルールに基づいて決まります。
ただし、進行がんの治療では、がんと長く共存しながら生活の質(QOL)を保つことが重視されます。
そのため、体調や副作用の出方に応じて、医師の判断で休薬期間を1〜2週間延ばすなど、基本のスケジュールをベースにしつつも、無理のないペースへ柔軟に調整しながら継続していくのが特徴です。
一部のがんや再発性のがんの場合
一部のがんや再発性がんの場合、抗がん剤治療が数年にわたって行われることもあります。
これは、がんが薬剤に耐性を持つリスクや再発リスクを軽減するためです。
また、長期間の治療になるため、使用する薬剤が変われば、それに伴って1クールの期間や休薬のルールもその薬剤専用のものへと変わります。
また、数年単位の長期戦では、身体への蓄積的なダメージを避けることも重要です。
そのため、1クールの基本期間そのものは決まっていても、仕事や日常生活との両立を考慮して休薬期間を長めに設定するなど、患者さま一人ひとりのライフスタイルに合わせたスケジュール管理が行われることが多くなります。
がんの種類別の目安

ここまで一般的な治療期間の目安をお伝えしましたが、より具体的に治療期間を想定するには「がんの種類」ごとに考える必要があります。
なぜなら、がんが発生した部位や性質によって、有効な薬や推奨される治療期間が全く異なるからです。
治療と並行した生活や仕事の計画を立てる参考に、代表的ながん種の目安を紹介します。(※実際の期間は個人差があります。)
【乳がん】
乳がんは、がんの性質によって治療法が細かく分かれます。
手術前や手術後に行われる再発予防のための化学療法の場合、一般的に3〜6カ月程度(数週間を1クールとして数クール)行われます。
また、ホルモン受容体が陽性の乳がんに対してホルモン療法を行う場合は、再発リスクを最小限に抑えるため、5〜10年という長期間にわたって飲み薬の服用を継続することが推奨されています。
さらに、HER2陽性というタイプであれば、分子標的薬を約1年間投与するなど、組み合わせによっても期間が変わります。
【胃がん・大腸がん】
手術で目に見えるがんを取り除いた後に、体内に潜んでいる可能性のある微小ながんを死滅させ、再発を防ぐための「術後補助化学療法」としては、約半年(6カ月)間行われるのが標準的です。
点滴と飲み薬を組み合わせるなど、通院ペースは薬によって異なります。
一方、切除が難しい進行がんの場合は、薬の効果判定と副作用のバランスを見ながら、効果が認められる限り数ヵ月から年単位で治療を継続します。
【悪性リンパ腫(血液のがん)】
血液のがんである悪性リンパ腫では、手術ではなく抗がん剤や放射線治療が治療の中心となります。複数の抗がん剤と分子標的薬を組み合わせた標準治療(R-CHOP療法など)がよく行われます。
通常は3〜4週間を1クールとして、約4.5〜6カ月(6〜8クール)ほどを目安に治療が進められ、完全にがん細胞が見えなくなる状態(完全寛解)を目指します。
【肺がん】
肺がんの治療は近年大きく進歩しており、遺伝子変異の有無によって治療期間が異なります。
特定の遺伝子変異がある場合は、飲み薬である分子標的薬を長期間(効果が続く限り年単位で)使用します。
近年注目されている免疫チェックポイント阻害薬を使用する場合は、1〜2年を一つの区切りとするケースが増えています。
抗がん剤別の目安
また、がんの種類だけでなく、使用する「抗がん剤の種類(作用の違い)」によっても、治療期間や進め方は大きく変わります。
薬の仕組みや副作用の出方が異なるため、数週間のサイクルで休薬を挟むものや、年単位で長く継続するものなど、スケジュールの組み方が根本的に違うからです。
ここでは、代表的な抗がん剤のタイプ別に、治療期間の考え方を解説します。
【細胞障害性抗がん薬(従来の抗がん剤)】
がん細胞が分裂して増殖する過程を邪魔し、がん細胞を死滅させる薬です。
正常な細胞(髪の毛や胃腸の粘膜など)にもダメージを与えてしまうため、副作用が出やすいのが特徴です。
そのため、通常は「薬を投与する期間」と「正常な細胞が回復するのを待つ休薬期間」をセットにした数週間を1クールとして投与される薬になります。
再発予防目的であれば「4〜6クールで終了」などあらかじめ回数が決められ、進行がんの場合は効果と副作用を見極めながら継続します。
【分子標的薬】
がん細胞の増殖に深く関わっている特定のタンパク質や遺伝子などの「標的」を狙い撃ちする薬です。
正常な細胞へのダメージは比較的少ないですが、皮膚障害や高血圧など特有の副作用があります。
がん細胞の増殖を抑え込むことを目的とするため、効果が認められ、かつ副作用が患者さまの許容できる範囲内であれば、年単位で長期間継続して使用されることが基本となります。
【免疫チェックポイント阻害薬】
がん細胞は、免疫細胞に「攻撃しないで」というブレーキをかける性質を持っています。
この薬は、そのブレーキを解除し、患者さま自身の免疫力が再びがん細胞を攻撃できるようにする新しいタイプの薬です。
効果がみられる場合は継続されますが、いつまで続けるべきかについては現在も研究が進められています。
現状では、一定の期間(例えば2年間)で投与に区切りをつけるケースや、副作用に注意しながら効果が続く限り継続するケースなど様々です。
【ホルモン療法薬(内分泌療法薬)】
乳がんや前立腺がんなど、特定のホルモンを栄養にして増殖するがんに対して使用されます。
体内のホルモン分泌を抑えたり、がん細胞がホルモンを取り込むのを邪魔したりすることで効果を発揮します。
毎日の飲み薬や、数ヵ月ごとの注射などがあり、年単位(一般的に5〜10年)で長く継続するのが最大の特徴です。
更年期障害に似た副作用が出ることがありますが、根気よく継続することが再発予防に繋がります。
抗がん剤投与の流れ

次に、抗がん剤投与の一般的な流れについて説明します。
投与の流れは抗がん剤の種類によって多少異なるため、具体的な治療内容については、担当医に確認してください。
前提として、抗がん剤治療は、単に薬を投与する時間だけでなく、事前の準備から投与後の回復までを一つのセットとして捉えることが大切です。
例えば「3週間(21日間)で1クール」という計画であれば、最初の1日に点滴を行い、残りの20日間を休薬にあてるといったスケジュールが一般的です。
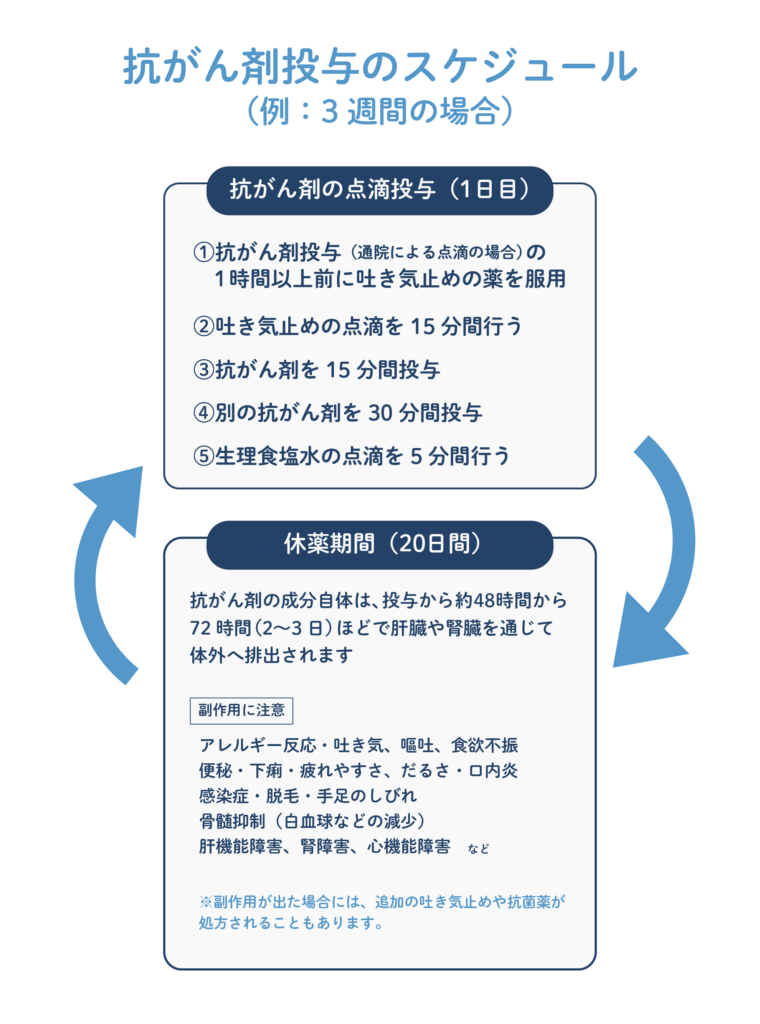 抗がん剤の点滴投与は、通常1時間〜数時間かけて行われます。
抗がん剤の点滴投与は、通常1時間〜数時間かけて行われます。
以下はその一例です。
- 抗がん剤投与(通院による点滴の場合)の1時間以上前に、吐き気止めの薬を服用します。
- 吐き気止めの点滴を15分間行います。
- 抗がん剤を15分間投与します。
- 別の抗がん剤を30分間投与します。
- 最後に、生理食塩水の点滴を5分間行います。
抗がん剤の点滴投与が終わったら、休薬期間になります。
この休薬期間は、単なる待ち時間ではありません。
抗がん剤の成分自体は、投与から約48時間から72時間(2〜3日)ほどで肝臓や腎臓を通じて体外へ排出されますが、副作用は薬が細胞に与えた影響の結果として現れるため、抗がん剤を排出した後もしばらく続いたり、数日経ってからピークを迎えたりすることがあります。
そのため、点滴から数日間は、吐き気止めの薬を服用します。
さらに、副作用が出た場合には、追加の吐き気止めや抗菌薬が処方されることもあります。
抗がん剤の副作用
ここでは、抗がん剤の副作用について見ていきましょう。抗がん剤にはさまざまな副作用があり、治療前にそのリスクについて理解を深めることが大切です。
ここでは、主な副作用を紹介します。
- アレルギー反応
- 吐き気、嘔吐、食欲不振
- 便秘
- 下痢
- 疲れやすさ、だるさ
- 口内炎
- 感染症
- 脱毛
- 手足のしびれ
- 骨髄抑制(白血球などの減少)
- 肝機能障害、腎障害、心機能障害 など
これらの副作用は投与直後に出るものと、後から遅れて出るものがあります。
中でも最も注意すべきなのが、遅れてやってくる「白血球の減少による免疫力の低下」です。
- 低下のピーク(投与後7〜14日): 投与から約1週間〜10日後が最も免疫力が下がる時期です。この期間は感染症のリスクが最大になるため、手洗い・うがい・人混みを避けるといった徹底した対策が求められます。
- 回復期(投与後21日〜): 通常、投与から3週間ほどで数値は回復し、次の投与が可能な状態に戻ります。
- 治療終了後: 抗がん剤の治療期間がすべて終了した後、免疫力が治療前の水準まで完全に安定するには、一般的に1カ月から数ヵ月を要します。
「薬が体から抜ければすぐ元通り」というわけではなく、免疫が本来の力を取り戻すまでには少し時間が必要です。
治療期間中はもちろん、終了後もしばらくは無理のない生活を心がけましょう。
ちなみに、抗がん剤治療において「何クール目が一番辛いのか」という疑問への答えは、薬剤の種類や個人の体質により異なりますが、多くの患者さまが「回数を重ねるごとに倦怠感や副作用が強く出るようになった」と感じる傾向にあります。
- 序盤(1〜2クール目): 薬に対する身体の反応が未知数であるため、精神的な不安や、急激な吐き気・アレルギー反応に注意が必要な時期です。
- 中盤〜後半(3クール目以降): 骨髄抑制(免疫力の低下)やしびれ、全身の倦怠感が抜けにくくなり、抗がん剤の治療期間が進むにつれて「回復しきる前に次の投与が来る」という感覚になりやすいため、肉体的なしんどさが増すケースが多いです。「前回大丈夫だったから」と無理をせず、回数を重ねるごとに休息時間を意識的に増やすスケジュール管理をすることが大切です。
通院しながら抗がん剤治療を受けられるケースも

抗がん剤治療は入院だけでなく、通院しながら行うケースも増えています。
通院治療の最大のメリットは、「QOLを維持しながら治療を継続できる点」にあります。
具体的には、以下のような点が挙げられます。
- 自宅で家族と過ごし、自分のペースで生活できるため、精神的なストレスを軽減しやすい。
- 仕事や家事を継続できる場合もあり、これまでのライフスタイルを大きく変えずに治療を進められる。
- 住み慣れた環境に身を置くことができるため、治療への前向きな意欲を保ちやすくなる。
一方で、通院治療には以下のようなデメリットもあります。
- 通院のための移動手段が必要
- 医師がそばにいないことで不安を感じることがある
- 副作用が起こった際の対処が難しい場合がある
- けがや感染予防に注意が必要
- 食生活の管理が必要
- 患者さまや家族に負担が増える可能性がある
通院治療にはメリットとデメリットの両面があります。
通院か入院か、メリット・デメリットを見比べて、自分にとって最適な治療方法をしっかり検討することが大切です。
通院で受けられるその他のがん治療

抗がん剤治療以外にも、通院しながら行えるがん治療があります。
ここでは、通院で可能な主ながん治療(放射線治療・免疫療法)の方法について詳しく解説します。
放射線療法
通院で受けられる代表的ながん治療の一つに放射線療法があります。
放射線療法は、がん細胞の遺伝子にダメージを与える治療法で、化学療法と併用されることもあります。
比較的負担が少ないため、多くの場合通院で治療が行われます。
手術が難しい場合の治療や、手術後の補助的治療として選ばれることが多く、近年では正常細胞へのダメージを抑える技術も進んでいます。
放射線療法の治療期間
治療期間はがんの種類や症状、治療の目的に応じて異なりますが、一般的には1日から2カ月程度がかかります。通常、放射線の照射は、土日祝日を除く平日に毎日行われます。
免疫療法
通院で受けられるもう一つの治療法は、免疫療法です。
免疫とは、体に侵入した細菌やウイルスを防ぎ、体を守り、がん細胞を攻撃してくれる役割を持っています。
免疫療法は、この体の免疫力を強化し、がん細胞を攻撃する治療法です。
免疫療法は、免疫チェックポイント阻害薬による治療法と、免疫細胞療法の2つに大別されます。
いずれも通院で治療を受けることができ、抗がん剤治療に比べて副作用が軽い傾向があります。
ただし、免疫チェックポイント阻害薬には、息切れや発熱、下痢、大腸炎などの重篤な副作用がまれに発生するリスクがあるため、十分に理解しておく必要があります。
免疫療法の治療期間
治療期間はがんの種類や治療法、治療の目的によって異なりますが、ここではあくまで目安を紹介します。
免疫チェックポイント阻害薬を使う治療法では、がん細胞が免疫細胞にかけている「ブレーキ」を解除し、免疫細胞が本来の力を発揮できるようになります。
副作用が少ないため、治療効果が認められれば2年間を目安に治療が継続されます。
免疫細胞療法は、患者さまの血液から免疫細胞を取り出し、増殖・活性化させて体内に戻す治療法です。
例えば、免疫細胞療法で代表的な6種複合免疫療法では、NK細胞、樹状細胞、ヘルパーT細胞など、6種類の免疫細胞を使う治療で、3週間ごとに6回、約4〜5カ月かけて行われます。
また、他にもエフェクターT細胞療法では、患者さまの免疫細胞にがん細胞の目印を見分ける遺伝子を組み入れて増殖させる治療法で、3カ月を1クールとして継続します。
樹状細胞ワクチン療法では、樹状細胞を使ってリンパ球にがんの特徴を教え込み、免疫細胞にがん細胞を攻撃させる治療法で、6〜12回、約2〜6カ月間行われます。
NK細胞療法は、がん細胞を見つけ次第攻撃するNK細胞を増殖・活性化させる治療法で、比較的短期間で効果が出やすいとされています。通常、6回を1コースとして、約3〜5カ月かけて治療が行われます。
抗がん剤の治療期間と6種複合免疫療法
今回の記事では、抗がん剤の治療期間について解説しました。
紹介した投与の流れは、一般的なものです。具体的な治療内容や期間については、医師にご確認ください。
また、抗がん剤治療以外にも通院しながら受けられるがん治療もあります。
放射線療法や免疫療法など、さまざまな治療法がありますが、それぞれにメリット・デメリットや副作用があります。
ご自身に最適な治療法を慎重に検討することが大切です。
最後に、同仁がん免疫研究所が提供する「6種複合免疫療法」について、詳しく解説します。
副作用が少ない6種複合免疫療法

「6種複合免疫療法」の特徴を3つ紹介します。
①がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
②副作用が少ないため、体への負担も小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、免疫療法なら治療を継続できる可能性があります。
また、費用は治療ごとでのお支払いのため、医療費を一度にまとめて支払う必要もありません。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血によって取り出した免疫細胞を培養し、活性化させた後、点滴で体内に戻すという治療法です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果を紹介します。

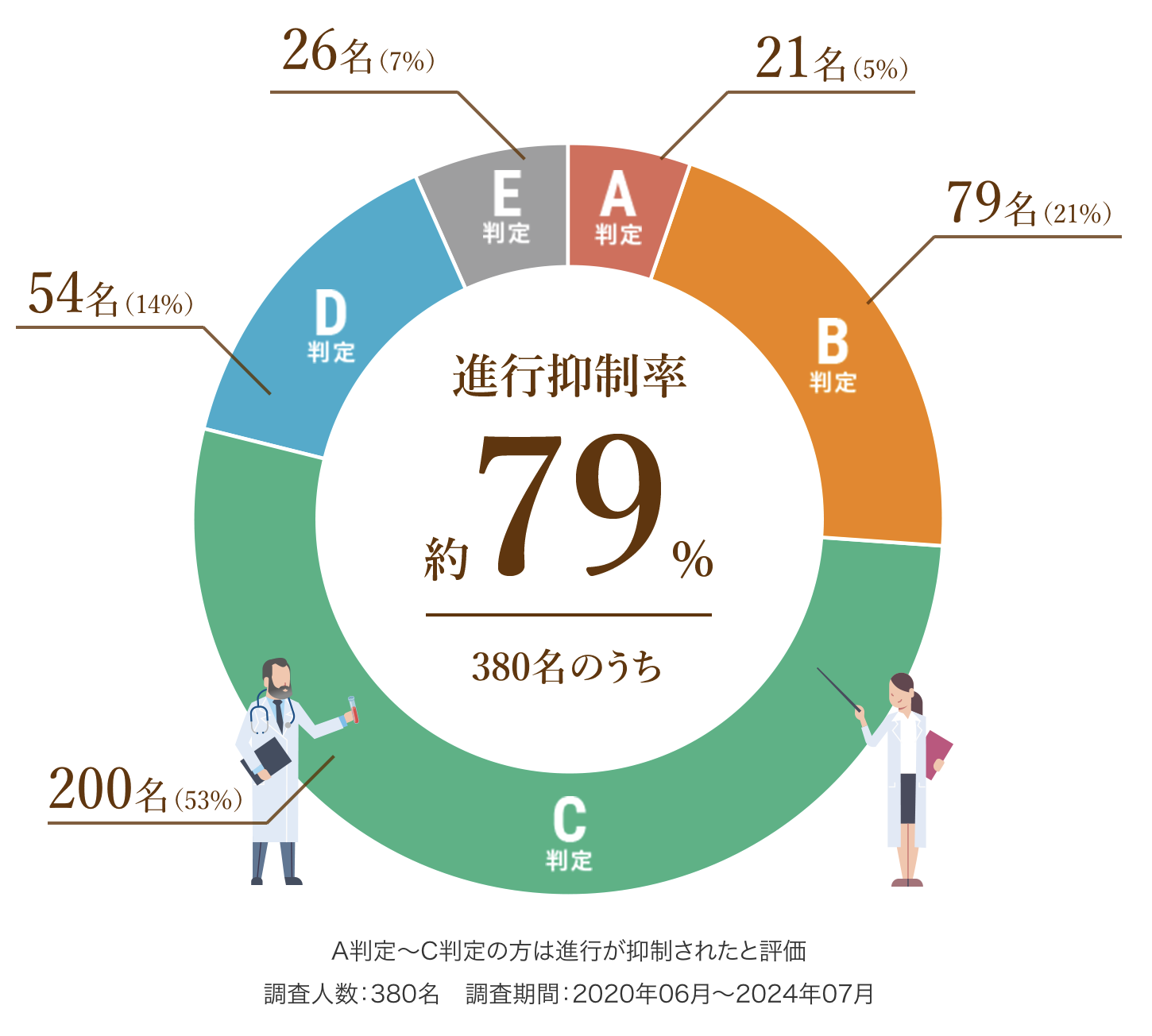
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価され、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
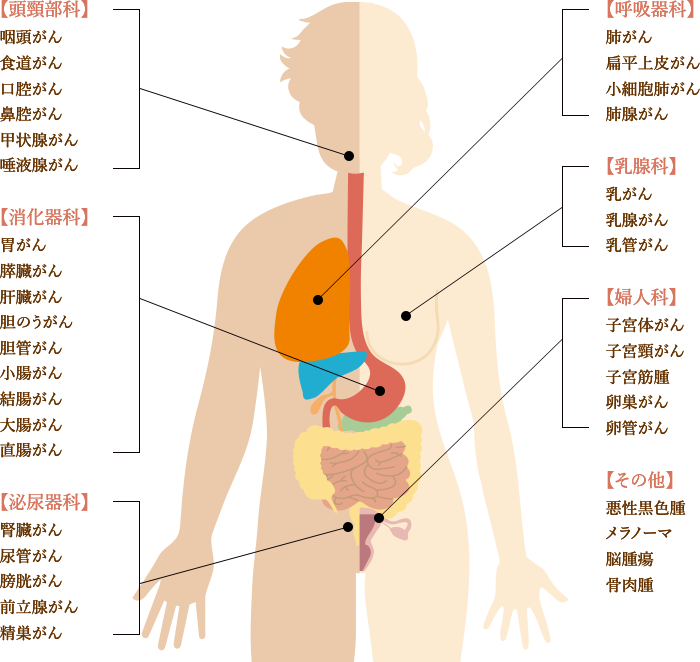
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
詳細は以下よりお問い合わせください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-350-552
受付時間月曜〜金曜/09:00 - 18:00
土曜/09:00 - 13:00