がん患者様のためのお役立ちブログ


大腸がんにおける免疫療法の治療実績とは?リンパ節転移や合併症についても解説
免疫療法は、患者さま自身の免疫力を活性化させ、がん細胞に働きかける治療法であり、進行がんや転移がある場合にも一定の効果が期待されています。
それは大腸がんにおいても同様です。
免疫療法の中でも「6種複合免疫療法」は、複数の免疫細胞を組み合わせて活用することで、治療効果を高める方法として注目されています。
今回の記事では、大腸がんにおける免疫療法やその他の治療法、リンパ節転移や合併症について、詳しく解説します。
INDEX
大腸がんにおける免疫療法
免疫療法は、患者さま自身の免疫力を活用してがん細胞を攻撃する治療法です。
免疫システムを強化し、がん細胞を標的とすることで、従来の治療法とは異なるアプローチでがんの進行を抑えることが期待されます。
そして免疫療法は、大腸がんに対しても同様です。
免疫療法は、他の治療法と組み合わせることで相乗効果を生みます。
6種複合免疫療法
6種複合免疫療法は、複数種類の免疫細胞を同時に活性化・増殖し、がん細胞を攻撃する治療法です。
6種類の免疫細胞は以下のとおりです。
- 樹状細胞:がん細胞を認識し、他の免疫細胞に攻撃の指令を送る。
- NK細胞:がん細胞を直接攻撃し、破壊する役割を担う。
- NKT細胞:NK細胞とT細胞の特性を併せ持ち、免疫環境を調整して攻撃力を高める。
- キラーT細胞:特異的にがん細胞を攻撃・破壊する。
- ヘルパーT細胞:免疫システム全体を調整し、他の細胞の働きをサポートする。
- ガンマデルタT細胞:多様ながん細胞に対応し、幅広い攻撃を行う。
これらの免疫細胞が相互に作用することで、免疫システムを全体的に強化し、がんの進行を抑制します。
6種複合免疫療法は、がんの進行度や患者さまの体調に応じた治療計画が立てられるため、オーダーメイドの治療として注目されています。
6種複合免疫療法は患者さま自身の細胞を使用するため副作用が少なく、化学療法や放射線療法などの標準的な治療と組み合わせることで治療効果を向上させることができます。
副作用が少ない6種複合免疫療法
「6種複合免疫療法」の特徴を3つ紹介します。
①がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
②副作用が少ないため、体への負担も小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、6種複合免疫療法なら治療を継続できる可能性があります。
また、費用は治療ごとでのお支払いのため、医療費を一度にまとめて支払う必要もありません。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血によって取り出した免疫細胞を培養し、活性化させた後点滴で体内に戻すという治療法です。方法は、採血と点滴だけの通院治療です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果を紹介します。
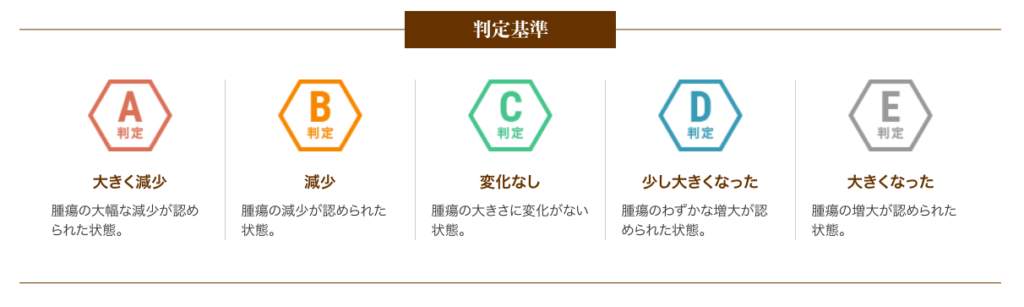

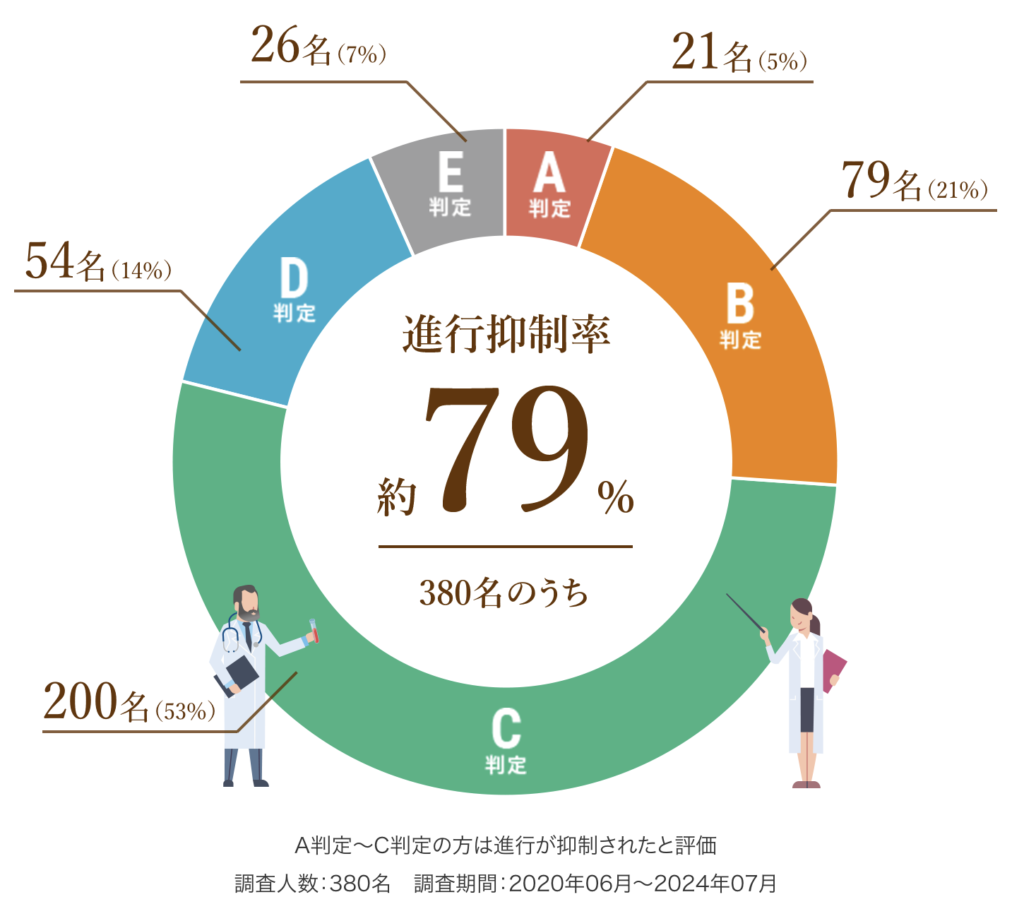
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
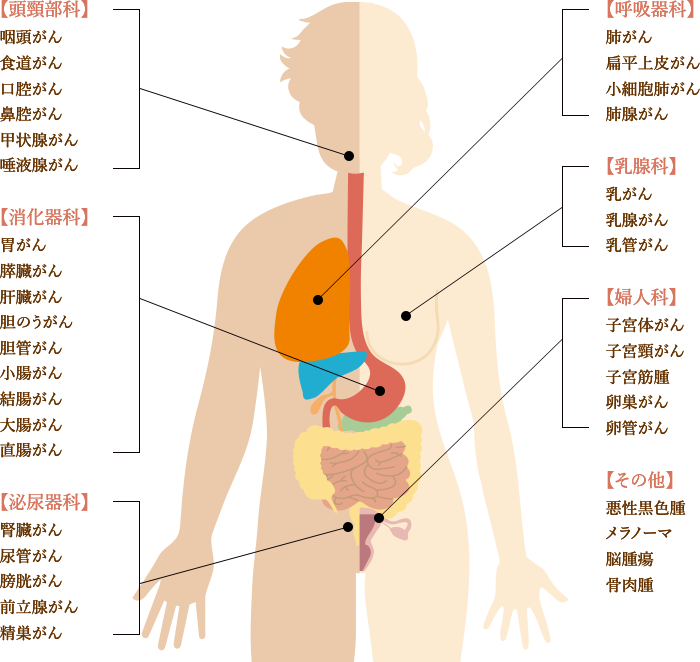
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
詳細は以下よりお問い合わせください。
大腸がんの免疫療法以外の治療法

大腸がんの治療は、がんの進行度や患者さまの体調に応じて選択されます。
主な治療法には、がんを切除する手術療法、薬でがん細胞の増殖を抑える化学療法(抗がん剤治療)、放射線でがんを縮小させる放射線療法、他に内視鏡治療などもあります。
これらの治療は単独で行われることもあれば、組み合わせて行うこともあります。
近年では、免疫療法や分子標的治療といった新しい治療法も登場し、治療の選択肢が広がっています。
内視鏡治療
内視鏡治療は、大腸がんが早期段階で発見された場合に行われる治療法です。
大腸内視鏡を用いて腫瘍やポリープを切除するため、身体への負担が少なく、開腹手術を避けられるのが大きなメリットです。
主な内視鏡治療の方法
- ポリープ切除術(ポリペクトミー):茎のある小さなポリープを輪状の電気メスで切除します。
- 内視鏡的粘膜切除術(EMR):平坦な早期がんや大きめのポリープを粘膜ごと切除する方法です。
- 内視鏡的粘膜下層剥離術(ESD):がんが粘膜下層に及んでいる場合でも、より大きな病変を一括で切除できる高度な手法です。
内視鏡治療は切開しないため回復が早く、身体への負担が少ないのが特徴です。
また、入院期間が短く、通常は数日で退院できます。
手術療法
手術療法は、大腸がんの標準的な治療法で、がんが粘膜下層より深く浸潤している場合や、リンパ節転移が疑われる場合に選択されます。
がんが発生した部位とその周囲の正常な腸管、さらに転移の可能性があるリンパ節を一緒に切除するのが一般的です。
主な手術の方法
- 腹腔鏡手術:お腹に小さな穴を数カ所開け、カメラや器具を挿入して行う低侵襲の手術です。回復が早く、傷が小さいのが特徴です。
- 開腹手術:お腹を大きく切開して行う手術で、大きな腫瘍や進行がんの場合に選択されます。
- ロボット支援手術:精密な操作が可能で、腹腔鏡手術の一種として用いられます。
手術後は腸の機能回復のためのリハビリや、再発予防のための化学療法が行われることもあります。
切除範囲によっては、人工肛門(ストーマ)の造設が必要なケースもあります。
薬物療法
薬物療法は、大腸がんの治療で、手術後の再発予防や進行・再発がんに対する治療として行われます。
主に化学療法(抗がん剤治療)、分子標的治療があり、がんの進行度や患者さまの体調に合わせて選択されます。
【化学療法(抗がん剤治療)】
抗がん剤を使ってがん細胞の増殖を抑えます。手術後の再発予防や、手術が難しい進行がんの治療に用いられます。副作用として、吐き気、脱毛、免疫力低下などが現れることがあります。
【分子標的治療】
がん細胞の特定の分子を狙い撃ちする薬で、正常な細胞への影響が少ないのが特徴です。進行・再発がんに使用され、代表的な薬にはベバシズマブやセツキシマブがあります。
薬物療法は単独または他の治療と併用されることが多く、がんの進行を抑え、症状を緩和する役割を果たしますが、副作用や効果には個人差があります。
関連記事:「抗がん剤の副作用『下痢』とは?」
放射線療法
放射線療法は、高エネルギーの放射線を照射してがん細胞を破壊する治療法です。
主に直腸がんで用いられ、手術前に腫瘍を縮小させたり、手術後に再発リスクを減らす目的で行われます。
手術が困難な場合や進行がんの症状緩和(緩和治療)としても選択されます。
【放射線療法の種類】
- 外部照射:体の外から放射線を当て、がん細胞を攻撃する方法です。
- 内照射(組織内照射):腫瘍に直接放射線源を挿入し、集中的に照射する方法です。
【副作用】
- 皮膚の炎症
- 下痢や排便時の痛み
- 倦怠感や吐き気
放射線療法は他の治療法と組み合わせることで効果が高まることがあります。
関連記事:「がんの放射線治療の種類とは?副作用やメリットについて解説」
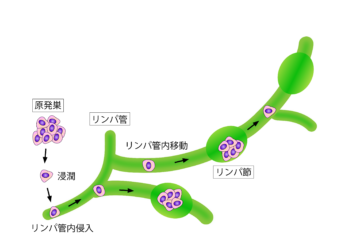
大腸がんはリンパ節転移しやすい?
大腸がんは進行するとリンパ節への転移が起こりやすい特徴があります。
がん細胞は、大腸の壁にある血管やリンパ管を通じて、近くのリンパ節に運ばれます。
特に、がんが粘膜下層より深く浸潤している場合に転移しやすく、転移したリンパ節の数が多いほど、がんの進行度が高いとされます。
さらに、大腸がんはリンパ節転移に加え、血液を介して他の臓器にも転移することがあります。
特に転移しやすい臓器は以下の通りです。
- 肝臓:大腸からの血液が最初に流れ込む臓器で、最も転移しやすい部位です。
- 肺:がん細胞が血流に乗って肺に到達することで転移します。肺転移が進むと、咳や呼吸困難が生じることがあります。
- 腹膜:がん細胞が腸壁を突き破り、腹腔内に広がることで腹膜に転移します。腹水が溜まる原因にもなります。
- 骨や脳:まれに骨や脳に転移し、骨痛や神経症状が現れることがあります。
大腸がんの合併症とは
大腸がんは進行するにつれて、腸そのものや周囲の臓器に影響を及ぼし、さまざまな合併症を引き起こす可能性があります。
以下、主な合併症について解説します。
腸閉塞
腫瘍が腸管内で大きくなると、便やガスの通過が妨げられ、腸閉塞が起こります。
腹痛、腹部の張り、嘔吐などの症状が現れ、重症化すると緊急手術が必要になる場合があります。
穿孔(腸が破れる)
がんが腸壁を破壊し、腸管に穴が開くことで腸穿孔が発生します。
腸内容物が腹腔内に漏れると、腹膜炎を引き起こし、生命に関わるため早急な治療が必要です。
出血
腫瘍が腸壁の血管を侵食することで、腸内出血が起こります。
血便や貧血が見られることがあり、場合によっては止血が難しく緊急対応が必要になることもあります。
周囲臓器への浸潤
がんが進行すると、大腸周囲の膀胱や子宮、他の腸管などに直接浸潤することがあります。
この結果、排尿障害や腹痛、腸の機能低下が生じることがあります。
感染症
がんや手術の影響で免疫力が低下すると、感染症にかかりやすくなります。
特に肺炎や腹膜炎は注意が必要で、適切な予防と治療が求められます。
大腸がんの6種複合免疫療法による予後改善
6種複合免疫療法は、大腸がん治療後の再発リスク軽減や予後改善にも役立つ治療法です。
異なる特性を持つ6種類の免疫細胞を組み合わせることで、免疫機能を総合的に強化し、がん細胞の再発や転移を効果的に防ぎます。
- 再発リスクの軽減
手術や薬物療法後に残存する可能性があるがん細胞に対し、活性化した免疫細胞が働きかけ、再発リスクを抑えます。
免疫細胞が体内をパトロールし、がん細胞を早期に攻撃することで、再発の防止が期待されます。
- 転移防止
免疫細胞は血液やリンパ液を通じて全身を巡り、肝臓、肺、腹膜などへの転移を防ぐ働きをします。
これにより、大腸がんに特徴的な遠隔転移のリスクが低減します。
- 予後改善
治療後に免疫力が低下することがある中で、6種複合免疫療法は免疫機能を維持・強化し、がん細胞の再増殖を抑制します。
長期的な健康維持と生存率の向上が期待されます。
- QOL(生活の質)の維持
副作用が少ないため、患者さまの体への負担が軽減され、治療後も生活の質(QOL)を保ちながら継続できる点が特徴です。
6種複合免疫療法は、がん治療後のフォローアップとしても有効で、再発予防や転移防止に寄与し、予後改善に大きく貢献する治療法です。
大腸がんと6種複合免疫療法
大腸がんの治療において、免疫療法はさまざまな治療法の中でも特に注目されている選択肢の一つです。
免疫療法は、患者さま自身の免疫力を活性化し、がん細胞を攻撃する治療法で、従来の治療法と組み合わせて効果を高めることができます。
特に「6種複合免疫療法」は、複数種類の免疫細胞を同時に活性化・増殖し、がん細胞を攻撃することで進行を抑え、患者さまの体力を維持しながら治療効果を上げる方法として注目されています。
副作用が少なく、入院の必要もないため、生活リズムを変えることなく治療することができます。
同仁がん免疫研究所では、6種複合免疫療法について専任のスタッフがわかりやすく丁寧に対応いたします。資料請求またはお電話で、まずはお気軽にご相談ください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-350-552
受付時間月曜〜金曜/09:00 - 18:00
土曜/09:00 - 13:00