がん患者様のためのお役立ちブログ


抗がん剤を使わないがん治療とは?抗がん剤治療以外の治療法について解説
抗がん剤を使わないがん治療には、3大治療法として手術療法、放射線療法、抗がん剤治療を含む薬物療法があります。
そして、近年では第4の治療法と呼ばれる「免疫療法」が注目され始めました。
免疫療法が注目され始めた理由は、免疫療法には従来の治療法にはない、革新的な特徴やメリットがあるためです。
免疫療法は抗がん剤のように薬剤を使わず、自分の免疫細胞を使用ため副作用が比較的少ないという特徴もあります。
今回の記事では、抗がん剤治療に加え、抗がん剤以外の治療の選択肢についても解説します。
【がんの治療の選択肢としておすすめする「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
INDEX
抗がん剤治療とは?
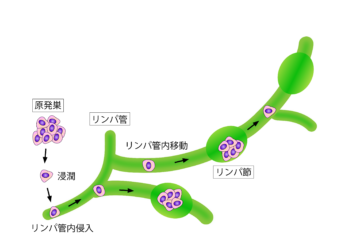
抗がん剤とは、がん細胞の増殖を抑えることを目的とした薬剤の総称です。抗がん剤を用いた治療法は「薬物療法」と呼ばれ、手術療法、放射線療法と並んでがん治療の三大柱の一つとされています。
抗がん剤は、血液を通じて全身に運ばれるため、目に見えないがん細胞や転移したがん細胞にもアプローチできるという特徴があります。国立がん研究センターの報告によると、抗がん剤治療は多くのがん種において標準治療として確立されており、治癒や延命、症状緩和を目指す重要な治療手段となっています。
抗がん剤の歴史
抗がん剤の起源は、第一次世界大戦・第二次世界大戦で使用された化学兵器のマスタードガスです。1943年、イタリアのバーリ港で起きた事故により、マスタードガスを浴びた兵士たちの白血球が激減することが観察されました。この経験から、マスタードガスががん細胞、特に白血病細胞を死滅させる効果があることが発見され、抗がん剤開発の礎となったのです。
その後、1970年代から現在に至るまで、さまざまな種類の抗がん剤が開発されてきました。近年では、がん細胞だけを狙い撃ちする「分子標的薬」や、患者さん自身の免疫を活用する「免疫チェックポイント阻害薬」など、副作用を抑えながら効果を高める新しいタイプの薬剤も登場しています。
抗がん剤治療に期待できる効果・メリット
- 全身に作用する
抗がん剤は血液を通じて全身に運ばれるため、目に見えない微小ながん細胞や、離れた場所に転移したがん細胞にもアプローチできます。手術や放射線では対応が難しい全身性のがんや、転移のあるがんに有効です。
- 転移・再発を予防できる
手術でがんを取り除いても、目に見えないほど小さながん細胞が残っている可能性があります。抗がん剤治療を行うことで、これらの微小ながん細胞を攻撃し、転移や再発のリスクを減らすことが期待できます。
- がんの進行を遅らせられる
手術や放射線治療が難しいケースでも、抗がん剤を使用することでがん細胞の増殖を抑え、進行を遅らせることができます。これにより、治療を行わない場合と比べて生存期間の延長が見込めます。
抗がん剤治療は、すでに転移してしまったがんの治療や、がんのさらなる転移や再発の予防に効果的です。
- 外来治療が可能
抗がん剤には飲み薬タイプもあり、点滴の場合でも外来通院で治療を受けられるケースが増えています。これにより、仕事や家庭生活を続けながら治療を受けることが可能です。
抗がん剤治療(薬物療法)の種類
抗がん剤による治療法(薬物療法)は、主に「化学療法」「分子標的療法」「内分泌療法(ホルモン療法)」の3つに分けられます。
化学療法
化学療法は、がん細胞を攻撃する作用をもつ薬剤を用いた方法です。
これらの薬剤は細胞の増殖機構を妨げることで、がん細胞の成長と分裂を阻害します。しかし、一部の抗がん剤は正常な細胞も攻撃する性質があるため、副作用が出やすいという欠点があります。
化学療法はさまざまな種類のがんに対して使用されています。
全身に転移してしまったがんの治療に役立つほか、血液やリンパのがん(白血病や悪性リンパ腫など)に対しても有効です。
また、化学療法のみで十分な効果を発揮し、完治につながるケースもあります。
治療には、単独の抗がん剤を使用するケースもあれば、異なる作用をもつ複数の薬剤を組み合わせて使用する場合もあります。
分子標的療法
分子標的療法は、がん細胞の特定の分子をターゲットに攻撃する治療法です。
これらの分子は、がん細胞が増殖したり生存するために重要な役割を果たします。
標的分子を攻撃することで、がん細胞の増殖を抑制したり、細胞自体を縮小・破壊したりすることが可能です。
分子標的療法は、健康な細胞への影響を最小限に抑えつつがん細胞を特異的に攻撃することができます。
一部の患者さまでは副作用が軽減されるというメリットがあります。
現在、分子標的療法は主に白血病、乳がん、肺がんなどの治療に使われています。
これらの疾患は特定の分子標的が確認されており、効果的に治療を行うことが可能です。
内分泌療法(ホルモン療法)
内分泌療法は、ホルモンの分泌や作用を抑制したり、ホルモンを利用して増殖したりするがんに対する治療法です。
内分泌治療はホルモンの働きを阻害する薬剤を使用します。ホルモンの作用を抑えることで、がん細胞の成長を抑えることができます。
しかし、内分泌治療法はすべてのがんを対象としているわけではありません。
ホルモンに依存する形で成長するがん、例えば乳がんや前立腺がんに対して有効です。これらのがんはホルモンの存在により増殖を促すため、ホルモンを抑えることががんの抑制につながります。
抗がん剤の種類
抗がん剤には、作用のしくみや由来によってさまざまな種類があります。ここでは主な抗がん剤の種類とそれぞれの特徴を解説します。
アルキル化剤
アルキル化剤は、がん細胞のDNA(遺伝情報を保存する物質)にアルキル基という化学基を付着させることで、DNAの正常な結合を妨げ、がん細胞の分裂・増殖を抑える薬剤です。
代表的な薬剤として、シクロホスファミド(商品名:エンドキサン)、イホスファミド(商品名:イホマイド)などがあります。
代謝拮抗剤
代謝拮抗剤は、がん細胞の増殖に必要な物質と似た構造を持っているため、がん細胞内に取り込まれやすい特徴があります。
細胞内でDNA合成を阻害することで、がん細胞の分裂・増殖を抑えます。
代表的な薬剤として、5-FU(フルオロウラシル)、TS-1(ティーエスワン)、ゲムシタビン(商品名:ジェムザール)などがあります。
抗がん性抗生物質
抗がん性抗生物質は、土壌中のカビなどの微生物から作られた薬剤で、DNAやRNA(遺伝情報の伝達に関わる物質)の合成を阻害することでがん細胞の増殖を抑えます。
代表的な薬剤として、ドキソルビシン(商品名:アドリアシン)、エピルビシン(商品名:ファルモルビシン)、ブレオマイシン(商品名:ブレオ)などがあります。
植物アルカロイド
植物アルカロイドは、天然植物を原料として作られる薬剤です。
細胞分裂時に働く微小管(細胞内の骨組みのような構造)の機能を阻害することで、がん細胞の増殖を抑えます。代表的な薬剤として、パクリタキセル(商品名:タキソール)、ドセタキセル(商品名:タキソテール)、ビンクリスチン(商品名:オンコビン)、イリノテカン(商品名:カンプト)などがあります。
プラチナ製剤(白金化合物)
プラチナ製剤は、薬剤の構造中に白金(プラチナ)を含む薬剤で、DNAに結合してDNAの複製を阻害したり、がん細胞の自滅を誘導したりします。代表的な薬剤として、シスプラチン(商品名:ランダ)、カルボプラチン(商品名:パラプラチン)、オキサリプラチン(商品名:エルプラット)などがあります。
ホルモン療法剤(内分泌療法)
一部のがんは、ホルモンの影響を受けて増殖します。ホルモン療法剤は、がんの栄養源となるホルモンの生成や作用を妨げることで、がん細胞の増殖を抑えます。
主に乳がんや前立腺がんの治療に用いられ、代表的な薬剤として、タモキシフェン(商品名:ノルバデックス)、アナストロゾール(商品名:アリミデックス)などがあります。
分子標的薬
分子標的薬は、がん細胞だけが持つ特定の分子を標的として攻撃する薬剤です。
がん細胞の増殖に関わる特定のたんぱく質の働きを妨げることで、正常な細胞へのダメージを最小限に抑えながら治療効果を発揮します。代表的な薬剤として、トラスツズマブ(商品名:ハーセプチン)、ベバシズマブ(商品名:アバスチン)、イマチニブ(商品名:グリベック)などがあります
抗がん剤治療のデメリット
抗がん剤治療のデメリットについて以下に詳しく解説します。
さまざまな副作用がある
抗がん剤治療は、がん細胞の増殖を抑制し、体内での拡大を防ぐ一方、副作用が生じる可能性もあります。
抗がん剤の種類や投与の方法により副作用の症状は異なります。
化学療法の主な副作用は、白血球、血小板、赤血球の減少です。
この症状は抗がん剤が正常な細胞を攻撃してしまうために生じます。
白血球の減少は免疫力を低下させ、感染症にかかりやすくなるリスクを増加させます。血小板の減少は出血しやすくなり、重篤な場合には脳出血や消化管出血を引き起こす可能性もあります。
赤血球の減少は酸素輸送能力を下げ、疲れやすさや息切れ、貧血を招きます。
その他の一般的な副作用には、吐き気・嘔吐、口内炎、便秘や下痢、脱毛、肝機能や腎機能の障害、末梢神経の障害があります。
また、長期的な視点では二次がんの発生のリスクもあります。
一方、分子標的療法やホルモン療法の副作用は異なります。
分子標的療法の副作用は、皮膚の障害(にきびや乾燥)、爪や鼻粘膜の炎症、肝機能の障害、口内炎などが報告されています。
ホルモン療法の副作用には、ほてり、のぼせ、発汗、体重増加、関節痛、生殖器の異常、血栓形成、骨粗鬆症、記憶障害などがあります。
副作用の時期や程度は個々の患者さまにより異なります。
また、副作用は治療を終えると徐々に軽減されることが多いです。
副作用について不安がある場合は、治療を担当する医師や薬剤師に確認することが大切です。
身体的・精神的な負担が大きい
抗がん剤治療を受けている方は、前述した副作用に加え、がん自体の進行による食欲不振、貧血、むくみ、痛みなどの症状も出現することから身体的な負担が大きくなります。
さらに、不眠や痛み、体型の変化(例えば、脱毛や体重変化)は、自尊心や自己意識を損ない、不安やうつ病を引き起こす可能性があります。このように抗がん剤治療による副作用は、精神的にも大きな負担となる場合があります。
抗がん剤の副作用
抗がん剤治療でよく見られる副作用には以下のものがあります。

- 脱毛
抗がん剤の影響で、毛母細胞(毛の根元にある細胞)や毛包幹細胞がダメージを受け、脱毛が起こることがあります。治療開始から2〜3週間後に始まることが多く、治療終了後は約半年程度で回復します。
- 吐き気・嘔吐
薬剤が消化管の粘膜や脳の神経を刺激することで起こります。現在は制吐剤(吐き気止めの薬)の開発が進んでおり、症状を軽減できるケースが増えています。
- 骨髄抑制(白血球減少)
白血球が減少することで、感染症にかかりやすくなります。治療後1〜2週間で最も低下し、3〜4週間で回復します。手洗い・うがいの徹底が重要です。
- 貧血
赤血球の産生が低下することで貧血が起こります。めまいやふらつき、だるさなどの症状が現れることがあります。
- 血小板減少
血小板が減少すると、出血しやすくなったり、内出血が起こりやすくなったりします。転倒や打撲に注意が必要です。
- 下痢・便秘
消化管への影響により、下痢や便秘が起こることがあります。水分補給や食事内容の工夫が大切です。
- 口内炎
口腔内の粘膜がダメージを受けることで口内炎が発生します。口腔内を清潔に保つことが予防につながります。
- 手足のしびれ(末梢神経障害)
一部の抗がん剤は末梢神経にダメージを与え、手足のしびれや痛みが生じることがあります。
抗がん剤を使わずにがんの治療は可能?

がんと診断された患者さまは、抗がん剤治療以外の治療法を選択することも可能です。その選択肢は、がんの種類、進行度、個々の健康状態などによって異なります。
初期のがんや転移していないがんの場合、局所療法と呼ばれる手術療法や放射線療法が有効な選択肢となることが多いです。
これらの治療法は、がん細胞を直接的に攻撃し、除去することが目的です。
しかし、がんが全身に転移した場合や進行がんの治療には適していません。
局所療法は、特定の場所に限定されたがん細胞の除去に対して有効なので、全身に広がったがん細胞には対応できないからです。
抗がん剤治療(薬物療法)が有効な選択肢となることもありますが、患者さまによってはその副作用を避けたいと考える場合もあります。
その場合、転移がんや進行がんの治療の1つとして免疫療法を検討するという選択肢が存在します。
免疫療法について次の項目で詳しく解説します。
抗がん剤を使わない治療を希望するなら免疫療法を検討

免疫療法は、がんを治療するために体内の自然な防御機構である免疫システムを活用する治療法です。
手術、放射線、抗がん剤(薬物療法)と並ぶ第4のがん治療法と呼ばれることもあります。
この治療法の基本的なアプローチは、体内の免疫システムががん細胞を自身で攻撃し、排除できるようにすることです。
がん細胞は、自身を正常な細胞として偽装し、免疫システムから逃れる能力を持っています。
しかし、免疫療法はこの偽装を解除し、体の防御機構を強化して、がん細胞を攻撃する力を強めることを目指します。
免疫療法の大きなメリットは、伝統的な3大治療法と比較して重篤な副作用が起こる可能性が低く、体への負担が小さいことです。
抗がん剤治療は、正常な細胞も攻撃してしまうため、吐き気、脱毛、血液異常などの副作用が起こりやすいです。
一方、免疫療法は、体内の自然な防御メカニズムを利用するので、体への負担が軽減され、患者さまの生活の質が維持されやすくなります。
免疫療法に期待できる効果
免疫療法は、人間の自然な防御システムである免疫細胞を利用してがん細胞を攻撃し、治療効果の向上や再発・転移の予防、副作用の軽減を目指す治療法です。
免疫細胞は本来、体内に侵入した病原体や異常な細胞を排除する役割を果たしています。
免疫システムには多種多様な細胞が存在し、それぞれが異なる役割を持ちます。
これらの細胞が協力してがん細胞を認識し、攻撃することで体を守ります。
免疫療法はこの免疫細胞の活動を強化し、がん細胞への攻撃を強める一方で、がん細胞が免疫システムから逃れるのを阻止します。
免疫療法は全身治療として効果を発揮するため、転移や再発により全身に広がったがん細胞に対しても有効とされています。
さらに、免疫療法はがんの従来の3大療法(手術、放射線療法、薬物療法)と組み合わせて使用することで、治療効果を最大化することが期待されます。
例えば、薬物療法で縮小したがんに対して免疫療法を適用し、更なる効果を追求したり、副作用を軽減することも可能です。
抗がん剤治療との違い
免疫療法を抗がん剤治療と比較すると、以下のような違いが挙げられます。
重篤な副作用が起こる可能性が低い
免疫療法は、自身の免疫システムの力を強化し、体を守るための戦闘力を高めるがんの治療法です。自身の体の細胞である免疫細胞を活性化させ、がん細胞をより効果的に攻撃する力を高めることで、がんの進行を防ぎます。
一方、抗がん剤治療では、がん細胞だけでなく、正常な細胞も攻撃することが一般的で、これが重篤な副作用を引き起こす原因となります。しかし、免疫療法は免疫細胞を攻撃せず、がん細胞だけを標的にするため、一般的には副作用が抗がん剤治療よりも軽減されるとされています。
免疫療法の副作用は、一時的な発熱や悪寒などが起こり得ますが、時間の経過とともに自然に解消されます。
しかし、免疫療法でも稀に重篤な副作用が発生することもあります。
副作用は、使用する治療薬や治療法により異なるため、治療を受ける前に医師と詳しく話し合うことが重要です。
生活の質(QOL)が下がりにくい
抗がん剤治療は、一般的な副作用から身体的および精神的に大きな負担を伴います。
一方、免疫療法はその性質上、副作用が比較的軽いとされています。
患者さまは入院せずに治療を受けられることが多く、治療時間も短時間であることが多いです。
免疫療法は患者さまの生活の質を維持しながら治療を受けられる可能性を高めます。
効果が表れるのは遅いが持続しやすい傾向にある
免疫療法は、抗がん剤治療と比較して効果が表れるまでに時間がかかることがあります。
これは、免疫システムががん細胞を正確に認識し、適切に反応する能力を高めるまでには一定の時間が必要だからです。
ただし、免疫療法の効果が現れると、それは一般的に長期間持続します。
免疫システムが記憶機能を持っており、同じがん細胞に再度遭遇したときに迅速に反応できるからです。
免疫療法の種類

免疫療法の種類について、主な治療法を7つ紹介します。
免疫チェックポイント阻害薬による治療法
免疫チェックポイント阻害療法は、近年注目の免疫療法で、がん細胞に対する自身の免疫応答のブレーキを外すことを目指しています。
この「ブレーキ」は、免疫チェックポイントと呼ばれ、正常な細胞が誤って攻撃されるのを防ぐ役割があります。
しかし、一部のがん細胞はこのシステムを利用し、自身を免疫システムから守り、免疫細胞の攻撃を阻害します。
免疫チェックポイント阻害療法の目的は、これらの阻害を解除し、再び免疫細胞ががん細胞を攻撃できるようにすることです。
その結果、自己の免疫力が強化され、がん細胞の増殖や転移を抑制します。
樹状細胞ワクチン療法
樹状細胞ワクチン療法は、樹状細胞の働きを利用し、免疫システムを活性化してがん細胞を攻撃します。
樹状細胞は免疫システムの一部で、体内で異物を検出し、それに対する免疫反応を引き起こす役割を果たします。
樹状細胞ワクチン療法では、患者さまの血液から樹状細胞のもととなる細胞を取り出し、樹状細胞へと成長させた後、がんに対する特異的な反応を強化するよう調整します。
強化された樹状細胞は、患者さまに戻され、体内でがん細胞を探し出し攻撃します。
エフェクターT細胞療法
エフェクターT細胞療法では、患者さまの血液からT細胞を採取し、がん細胞の目印を見分ける遺伝子を組み入れて増殖させます。
がん細胞を認識する能力が高まるため、増殖させた後に患者さまに戻すことで、がん細胞に対する攻撃力を増強します。
エフェクターT細胞の一種として「CAR-T療法」があります。難治性や血液がんに有効とされており、近年注目を浴びている治療法です。
NK細胞療法
NK細胞療法は、自然免疫システムの一部であるNK細胞を利用した免疫療法です。
NK細胞は、ウイルスに感染した細胞やがん細胞を直接攻撃し、消去する能力をもちます。
患者さまの血液からNK細胞を抽出し、体外で攻撃力を高めた後に体内に戻すことで、がん細胞の排除を目指します
詳しくは以下関連記事をご覧ください。
関連記事:「NK細胞療法とは?キラーT細胞との違いや治療法、デメリットについても解説」
アルファ・ベータT細胞療法(αβT細胞療法)
アルファ・ベータT細胞は、がん細胞を含めたすべての異常細胞を攻撃します。
また、免疫系の調整役としても働きます。アルファ・ベータT細胞を増殖・活性化し、がん細胞の免疫細胞の働きを抑制する作用を阻害して治療効果を高めます。
ガンマ・デルタT細胞療法(γδT細胞療法)
ガンマ・デルタT細胞は、異物やがん細胞を検知し攻撃する免疫系の一部です。
ガンマ・デルタT細胞はT細胞の中でもたった数%しか存在しないため、培養が難しいといわれてきました。
しかし、ガンマ・デルタT細胞の安定的な培養が可能となったことから、免疫療法の1つとして治療が開始されました。
6種複合免疫療法
6種複合免疫療法は、6種類の免疫細胞を用いてがん細胞に対抗する免疫療法です。
6つの免疫細胞は、「キラーT細胞」「NK細胞」「NKT細胞」「γδT細胞」「樹状細胞」「ヘルパーT細胞」です。
それぞれ役割の異なる免疫細胞が連携し、最大の攻撃能力を発揮することを目指します。
以下、6種複合免疫療法についてさらに詳しく解説します。
副作用が少ない6種複合免疫療法
「6種複合免疫療法」の特徴を3つ紹介します。
①がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
②副作用が少ないため、体への負担も小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、6種複合免疫療法なら治療を継続できる可能性があります。
また、費用は治療ごとでのお支払いのため、医療費を一度にまとめて支払う必要もありません。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血によって取り出した免疫細胞を培養し、活性化させた後点滴で体内に戻すという治療法です。方法は、採血と点滴だけの通院治療です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果を紹介します。
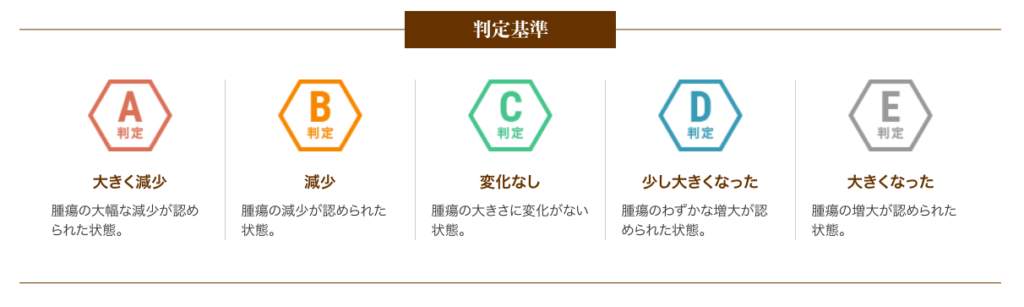

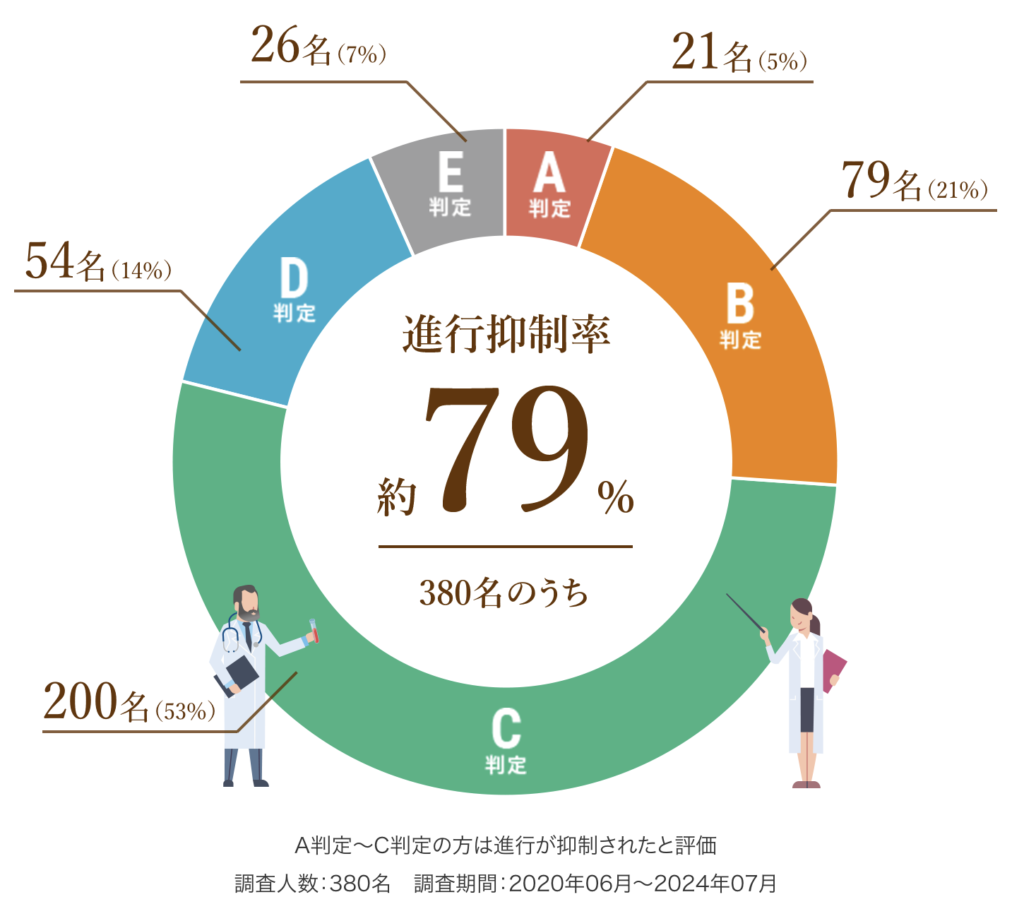
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
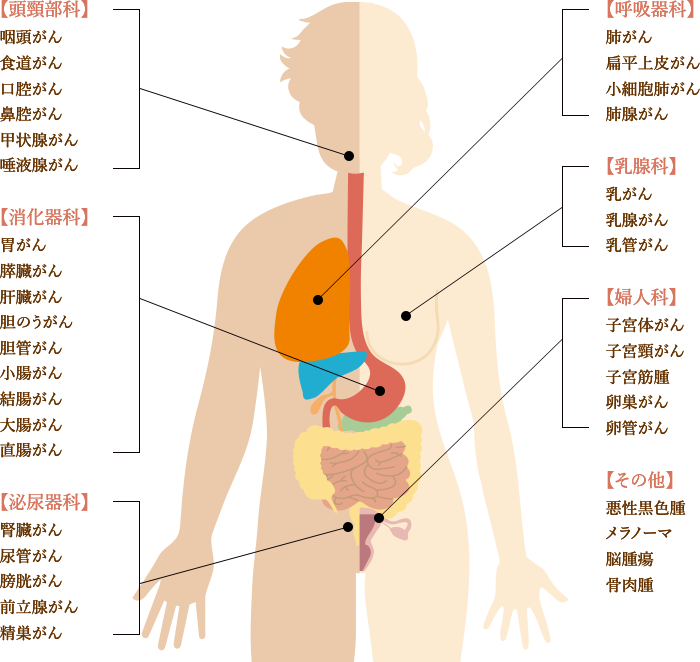
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
詳細は以下よりお問い合わせください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-350-552
受付時間月曜〜金曜/09:00 - 18:00
土曜/09:00 - 13:00