がん患者様のためのお役立ちブログ


子宮体がんのステージ4とは? ステージ別症状や子宮頸がんとの違いについて解説
子宮体がんは、エストロゲンという女性ホルモンによる長期的な刺激が原因とされています。
その他、子宮体がんのリスクを高める要因としては、肥満、糖尿病、高血圧の他に、出産経験がないことも要因の一つに挙げられます。
今回の記事では、子宮体がんのステージ4における症状、治療法、そして予後について、さらに
子宮頸がんとの違いや、近年注目されている免疫療法の可能性についても詳しく解説します。
【がんの治療の選択肢としておすすめする「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
INDEX
子宮体がんとは? 子宮頸がんとの違い

子宮体がんは、子宮の内側にある「子宮内膜」から発生するがんで、「子宮内膜がん」とも呼ばれます。
子宮の奥に位置する子宮体部にできるがんであり、中高年以降の女性に多く見られるのが特徴です。
初期には不正出血などの症状が現れやすく、閉経後の出血がきっかけで見つかることもあります。
一方で、子宮の入り口にあたる「子宮頸部」にできるがんは子宮頸がんと呼ばれ、発生部位も原因も異なります。
子宮体がんはホルモンの影響や生活習慣、肥満などがリスクとされているのに対し、子宮頸がんはヒトパピローマウイルス(HPV)感染が主な原因とされています。
それぞれの違いを以下にまとめます。
| 子宮体がん(子宮内膜がん) | 子宮頸がん | |
| 発生部位 | 子宮内膜(子宮の奥) | 子宮頸部(子宮の入り口) |
| 主な原因 | ホルモン異常・生活習慣 | ヒトパピローマウイルス(HPV)感染 |
| 好発年齢 | 閉経後の50代〜70代 | 20代〜40代に多い |
| 初期症状 | 不正出血が多い | 初期は無症状のことも多い |
このように、同じ「子宮のがん」であっても、子宮体がんと子宮頸がんは異なる疾患であり、診断や治療の方法も異なります。
子宮体がんの種類

子宮体がんは、発生するがん細胞のタイプによっていくつかの種類に分類されます。
最も多く見られるのは「類内膜腺がん」であり、これは子宮内膜の細胞から発生するタイプで、比較的進行がゆるやかで治療に反応しやすい傾向があります。
一方で、その他の種類は悪性度が高く、転移や再発のリスクが高いとされています。以下に主な子宮体がんの種類とその特徴をまとめます。
| 種類 | 特徴 |
| 類内膜腺がん | 子宮体がんで最も一般的(約80〜90%)。ホルモン依存性で比較的予後が良好。 |
| 漿液性腺がん | 高悪性度。進行が早く、リンパ節や腹腔内への転移を起こしやすい。 |
| 明細胞腺がん | まれだが悪性度が高く、予後不良のケースが多い。抗がん剤が効きにくいこともある。 |
| 混合腺がん | 2種類以上の組織型を含む。悪性度の高い組織が含まれると治療も複雑化する。 |
同じ子宮体がんでもがんの種類によって治療の選択肢や予後が大きく異なります。
診断時には病理検査で組織型を明確にすることが、適切な治療方針を決めるうえで非常に重要です。
子宮体がんのステージ別症状
子宮体がんは進行度によってステージ1から4に分類され、それぞれの段階で現れる症状や体への影響が異なります。
ここでは、各ステージに応じた特徴的な症状について詳しく解説します。
子宮体がんステージ1
子宮体がんのステージ1は、がんが子宮内膜にとどまっており、まだ筋層への浸潤や子宮外への広がりがない早期の段階です。
ステージ1の多くの場合は自覚症状が軽く、他の疾患と区別がつきにくいのが特徴です。
特に閉経後の女性が少量でも出血に気づいた場合は注意が必要です。
| 症状 | 特徴 |
| 不正出血 | 閉経後の出血や、生理以外のタイミングでの出血 |
| 異常なおりもの | 茶褐色・ピンク・悪臭を伴うことがある |
| 下腹部の違和感 | 圧迫感や軽い痛みなどが現れることがある |
子宮体がんステージ2
子宮体がんのステージ2では、がんが子宮の筋層を越えて子宮頸部(子宮の出口)にまで広がっている状態です。
まだ骨盤外や遠隔臓器への転移は認められませんが、病変が拡大しているため、症状もやや強くなる傾向があります。
| 症状 | 特徴 |
| 持続的な不正出血 | 生理以外の出血が頻繁になり、量が増えることも |
| 異常なおりもの | 粘り気や悪臭、血が混じるなどの変化が見られる |
| 排尿時の違和感 | 子宮頸部の病変によって膀胱に影響することがある |
この段階では、手術や放射線治療を組み合わせた治療方針がとられることが一般的です。
子宮体がんステージ3
子宮体がんのステージ3では、がんが子宮を超えて骨盤内の臓器(卵巣・膣・リンパ節など)に広がっている状態です。
進行がんに分類され、症状もよりはっきりと現れるようになります。
| 症状 | 特徴 |
| 骨盤・下腹部の痛み | 鈍い痛みや圧迫感が日常生活に影響を及ぼすことがある |
| 排尿・排便の異常 | 排尿困難や便秘、残尿感など臓器への圧迫が原因で起こる |
| 不正出血・悪臭を伴うおりもの | 感染や壊死を伴うとにおいや色の変化が強くなることがある |
子宮体がんステージ4
子宮体がんのステージ4は、がんが膀胱や直腸などの周囲臓器に浸潤する、あるいは肺や肝臓などの遠隔臓器に転移している状態です。
がんの進行により、局所の症状だけでなく全身に及ぶ症状も強く現れるようになります。
| 症状 | 特徴 |
| 骨盤・腰の強い痛み | 浸潤や神経への圧迫によるもの |
| 排尿・排便障害 | 頻尿、失禁、便秘、血尿など臓器への影響が強くなる |
| 全身症状 | 倦怠感、体重減少、食欲不振などがんの全身進行による |
子宮体がんのステージごと5年生存率と余命
子宮体がんの5年生存率や余命は、がんの進行度(ステージ)によって大きく異なります。一般的に、ステージ1・2の早期段階では治療効果が高く、生存率も良好とされますが、ステージ3・4の進行がんになると転移や再発のリスクが高くなり、生存率は低下します。
ただし、治療法の進歩により、進行がんでも長く日常生活を維持できるケースも増えてきています。
| ステージ | 5年生存率(目安) |
| ステージ1 | 約85〜95% |
| ステージ2 | 約70〜80% |
| ステージ3 | 約40〜60% |
| ステージ4 | 約20〜30% |
子宮体がんの末期症状
子宮体がんの末期には、がんが全身に及び、日常生活に支障をきたす症状が現れるようになります。
| 主な末期症状 | 補足説明 |
| 骨盤内の強い痛み | 神経への浸潤による鋭い痛みが持続することもある |
| 排尿・排便のトラブル | 血尿、排尿困難、便秘や下痢などがんの浸潤によって発生する |
| 呼吸困難や意識障害 | 肺・脳への転移がある場合に現れることがある |
| 全身の衰弱 | 食欲低下、体重減少、極度の疲労感などが起こる |
子宮体がんの転移
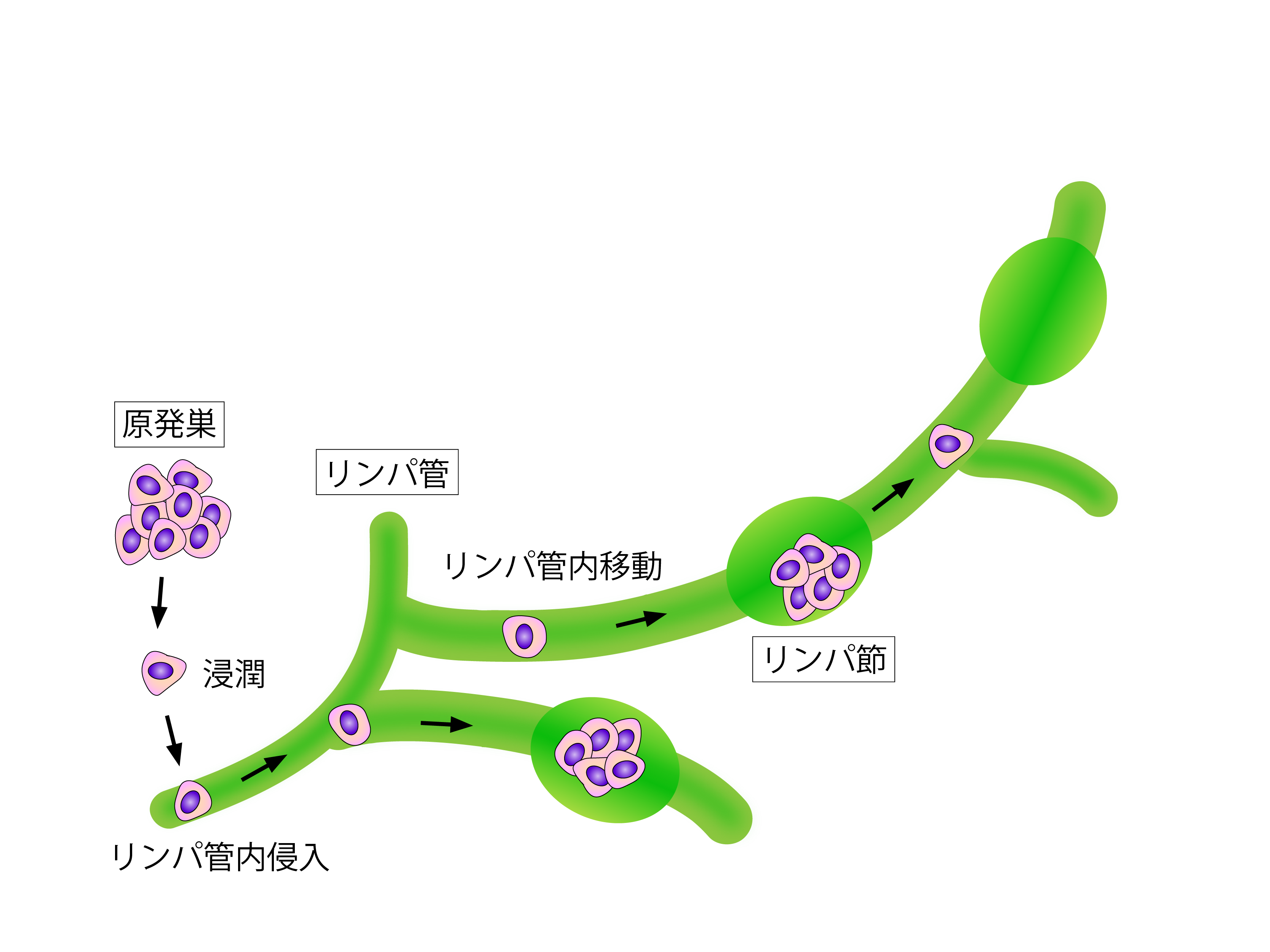
子宮体がんは、がんの進行とともに子宮の外に広がり、他の臓器やリンパ節へ転移する可能性があります。
転移は「リンパ行性」「血行性」「直接浸潤」の3つの経路で起こり、ステージが進むほどそのリスクが高まります。
まず、骨盤内や傍大動脈リンパ節への転移が比較的早い段階で見られます。
その後、血流に乗って肺・肝臓・骨・脳などの遠隔臓器へ転移するケースもあります。転移した部位によって現れる症状が異なり、診断や治療方針にも大きく関わってきます。
| 転移先 | 主な症状 |
| リンパ節 | 腫れ、圧痛、しこり |
| 肺 | 咳、息切れ、胸の痛み |
| 肝臓 | 倦怠感、食欲不振、黄疸、腹部の張り感 |
| 骨 | 局所の激しい痛み、骨折しやすくなる |
| 脳 | 頭痛、めまい、けいれん、意識障害などの神経症状 |
子宮体がんステージ4の治療法とは
子宮体がんのステージ4の治療目的は「進行の抑制」「症状の緩和」「生活の質(QOL)の維持」に重きを置いたものになります。
とはいえ、患者さまの体調やがんの広がり方によっては、積極的な治療を検討することも可能です。
ステージ4に対しては、以下のような治療法が組み合わされます。
| 治療法 | 特徴 |
| 化学療法 | 主にパクリタキセル+カルボプラチンなどの併用療法。全身に作用し、転移の進行を抑える。 |
| 放射線療法 | 痛みの緩和や出血コントロール、局所制御のために実施されることがある。 |
| ホルモン療法 | ホルモン感受性のあるがんに対して有効。高齢者や体力の低い人に用いられることも。 |
| 緩和ケア | 痛みや不快感、精神的ストレスの軽減を目的とした支援。どの治療段階でも重要とされる。 |
| 免疫療法・分子標的薬 | 新たな選択肢として注目されており、特定の遺伝子変異を持つがんに対して効果が期待される。 |
これらの治療は単独で行われることもあれば、患者さまの状態に応じて複数を組み合わせる「集学的治療」が採用されることもあります。
近年では、免疫療法や分子標的治療といった新しい治療法も進歩しており、ステージ4であっても生存期間の延長や症状の改善が期待できるケースも増えています。
子宮体がんと免疫療法
近年、がん治療の中で注目されているのが「免疫療法」です。
これは、もともと人間に備わっている免疫機能を活性化させ、がん細胞を攻撃させる仕組みを利用した治療法です。
子宮体がんにおいても、特定の遺伝子変異(例:MSI-HighやdMMRなど)を持つがんでは、免疫チェックポイント阻害薬が効果を示すことがわかってきました。
ただし、すべての子宮体がんに適応されるわけではなく、がんの性質や患者さまの状態に応じた選択が必要となります。
このような中、複数の免疫細胞を利用して効果を高める「6種複合免疫療法」というアプローチにも関心が高まっています。
以下、6種複合免疫療法について、さらに詳しく解説します。
副作用が少ない6種複合免疫療法
「6種複合免疫療法」の特徴を3つ紹介します。
①がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
②副作用が少ないため、体への負担も小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、6種複合免疫療法なら治療を継続できる可能性があります。
また、費用は治療ごとでのお支払いのため、医療費を一度にまとめて支払う必要もありません。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血によって取り出した免疫細胞を培養し、活性化させた後点滴で体内に戻すという治療法です。方法は、採血と点滴だけの通院治療です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果を紹介します。

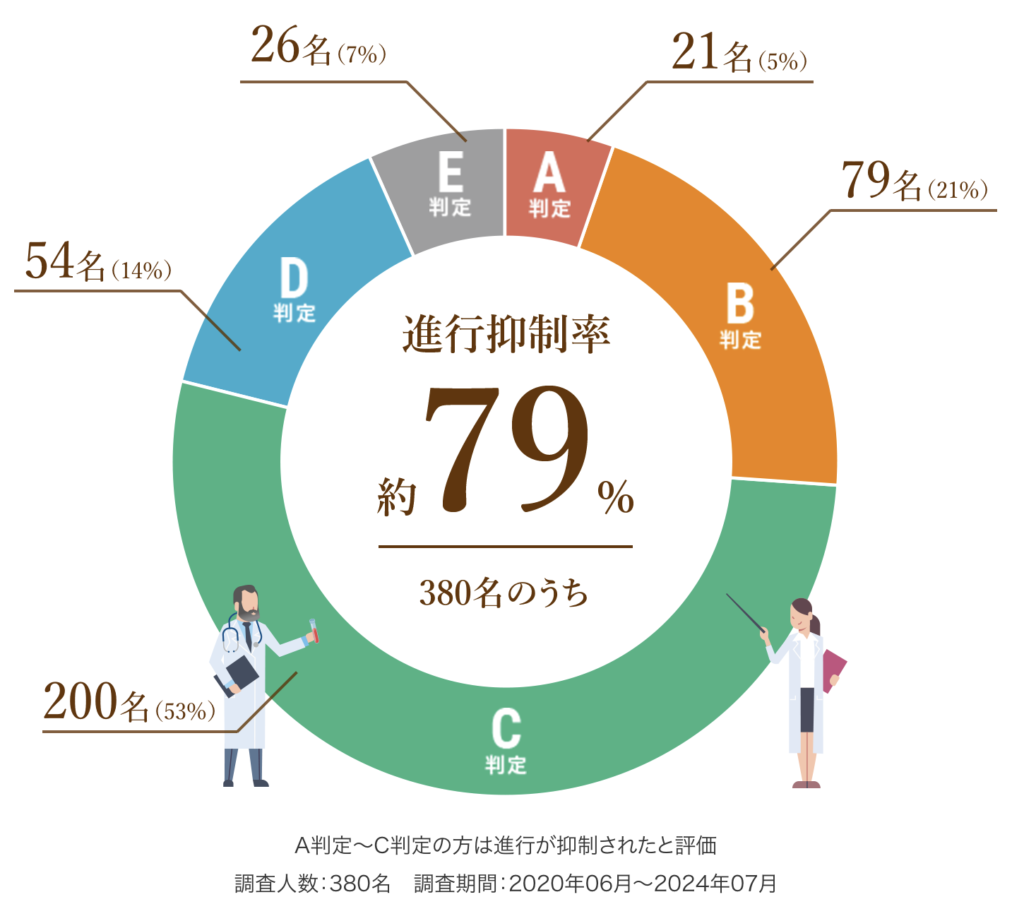
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
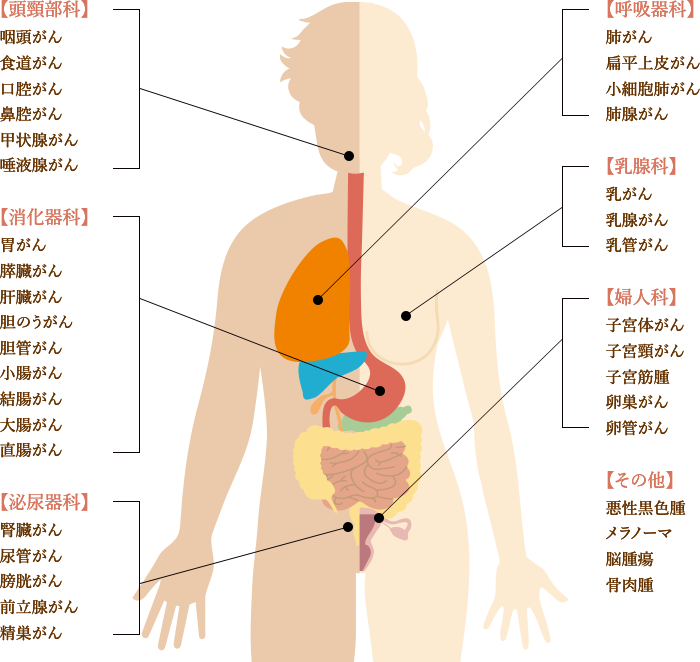
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
詳細は以下よりお問い合わせください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-350-552
受付時間月曜〜金曜/09:00 - 18:00
土曜/09:00 - 13:00