がん患者様のためのお役立ちブログ


甲状腺がんにおける免疫療法の治療実績とは? 乳頭がんなど細かい種類についても解説
甲状腺がんに対する免疫療法は、進行がんやリンパ節転移、骨転移がある場合にも一定の効果が期待されています。
免疫療法は患者さま自身の免疫力を活性化させ、がん細胞に働きかける治療法であり、従来の治療が難しい転移がんにも新たな選択肢を提供する可能性があります。
中でも「6種複合免疫療法」は、複数の免疫細胞がチームでがん細胞と闘う治療法で、患者さまの体力を維持しながら治療効果を高める方法として注目されています。
この治療法は、ほとんどのがん種に対応しているうえ、転移のある進行がんにも対応できるます。
今回の記事では、甲状腺がんにおける免疫療法やその他の治療法などについて、詳しく解説します。
INDEX
甲状腺がんにおける免疫療法
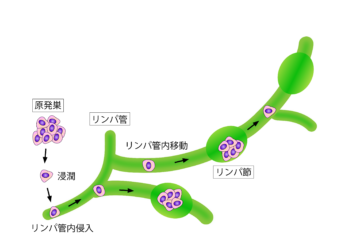
免疫療法は、患者さま自身の免疫力を活用した治療法です。
免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻し、がんと闘う力を増強させるという、従来の治療法とは異なるアプローチでがんの進行を抑えることが期待されます。
前述した通り、甲状腺がんに対しても同様で、その中でも特に注目されているのが、6種複合免疫療法です。
6種複合免疫療法
6種複合免疫療法は、6種類の免疫細胞を活性化・増殖させてがん細胞を攻撃する治療法です。
6種類の免疫細胞は以下のとおりです。
- 樹状細胞:がん細胞を認識し、他の免疫細胞にがん細胞の抗原を提示する。
- ヘルパーT細胞:樹状細胞が提示した抗原を認識し、キラーT細胞やNK細胞を活性化させることで攻撃の指令を出す。
- キラーT細胞:抗原をもとにがんを探し出し、攻撃する。
- NK細胞:抗原を隠したがん細胞も探し出し、直接攻撃する。
- NKT細胞:他の細胞を活性化し、免疫環境を改善して攻撃力を高める。活性化させた細胞が長期免疫記憶を獲得し、長期的にがんを攻撃できる。
- ガンマデルタT細胞:指令を必要とせず他のT細胞とは全くちがう方法でがんを認識し攻撃する。
これらの免疫細胞が相互に作用することで、免疫システムが全体的に強化され、がんの進行を抑制します。
6種複合免疫療法は、がんの進行度や患者の体調に応じた治療計画が立てられるため、オーダーメイドの治療として注目されています。
6種複合免疫療法は患者さま自身の細胞を使用するため副作用が少ない治療法です。
また、化学療法や放射線療法などの標準的な治療と組み合わせることで治療効果を向上させることができます。
副作用が少ない6種複合免疫療法
「6種複合免疫療法」の特徴を3つ紹介します。
①副作用が少なく、体への負担が小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、6種複合免疫療法なら治療を継続できる可能性があります。
②がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血と点滴だけの通院治療です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果です。

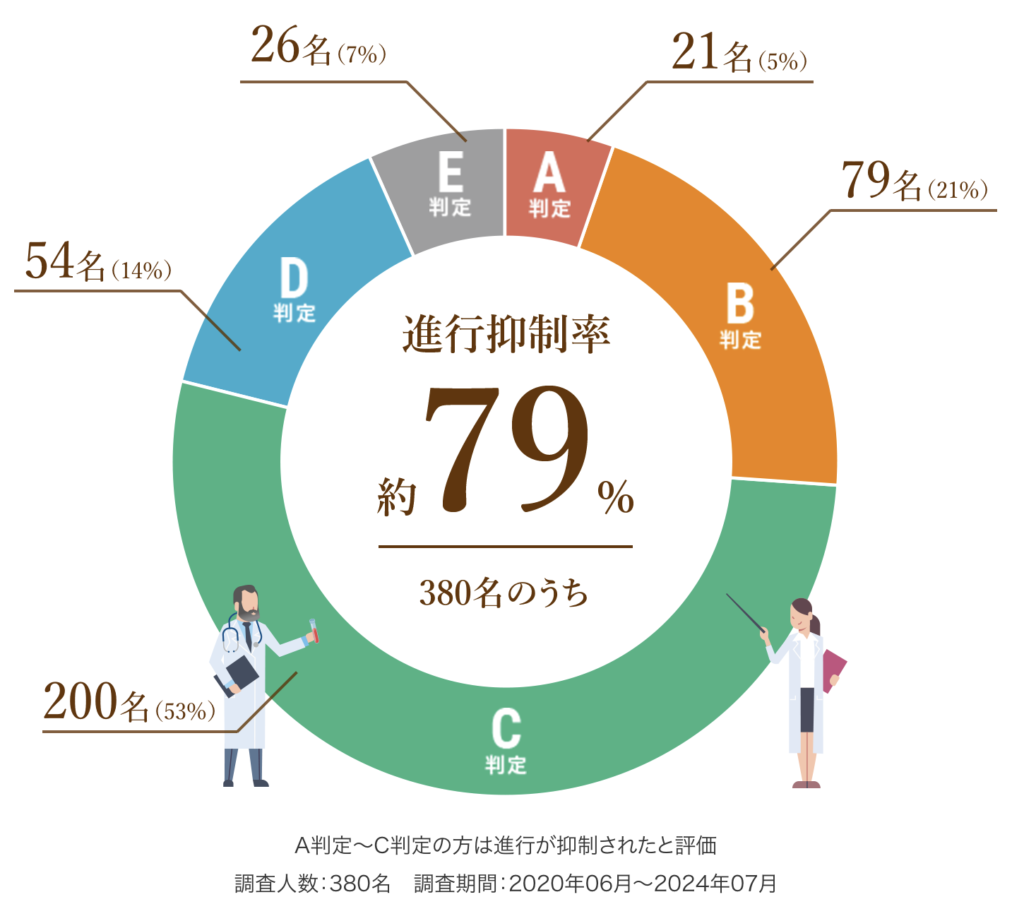
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
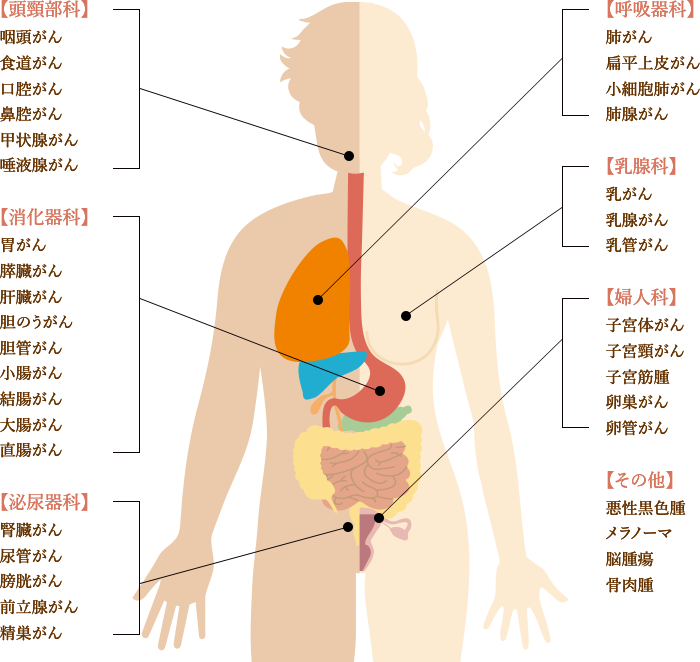
詳細は以下よりお問い合わせください。
その他の免疫療法
甲状腺がんの免疫療法には、6種複合免疫療法のほかに、免疫細胞療法や、免疫チェックポイント阻害剤などがあります。
免疫細胞療法
免疫細胞療法は、患者さま自身の免疫細胞を活性化・増殖させた後、体内に戻してがん細胞を攻撃する力を強化する治療法です。
甲状腺がんにおいては、特に進行性や再発性のがんに対する補助療法として研究が進められています。
甲状腺がんの多くは分化型甲状腺がん(乳頭がん、濾胞がん)であり、予後が比較的良好とされています。
しかし、低分化型や未分化型甲状腺がん、放射性ヨウ素治療が効かない(RAI抵抗性)甲状腺がんでは、従来の治療法では効果が限定的なため、免疫細胞療法が新たな選択肢として期待されています。
| 治療法 | 概要 | 甲状腺がんへの適応 |
| 活性化リンパ球療法(LAK・TIL) | 体外でT細胞やNK細胞を活性化・増殖し、体内に戻してがんを攻撃 | 進行性・再発性甲状腺がんの補助療法 |
| 樹状細胞ワクチン療法 | 樹状細胞にがん抗原を提示し、T細胞の免疫応答を活性化 | RAI抵抗性甲状腺がんの治療研究が進行中 |
| CAR-T細胞療法 | 遺伝子改変T細胞を用いた先端治療 | 甲状腺がんでは臨床試験段階 |
免疫細胞療法は自己の免疫細胞を利用するため、副作用が少なく、体への負担が比較的軽いとされています。
また、既存の治療と組み合わせることで、がん細胞の排除を促進できる可能性があります。一方で、治療効果には個人差があり、単独では効果が限定的な場合があるため、他の治療と併用する戦略が求められます。
免疫チェックポイント阻害剤
免疫チェックポイント阻害剤は、がん細胞が免疫の攻撃を回避する仕組み(チェックポイント機構)を解除し、T細胞の働きを活性化させる治療法です。
免疫チェックポイント阻害剤は、未分化型甲状腺がんや放射性ヨウ素治療が無効なRAI抵抗性甲状腺がんで有効性が期待されています。
進行がんや再発がんの治療選択肢の一つとして研究が進められており、特にPD-L1の発現が高い甲状腺がんに対して、より効果的に作用する可能性があります。
| 薬剤名(商品名) | 適応がん種 |
| ニボルマブ(オプジーボ) | 甲状腺がん(臨床試験中) |
| ペムブロリズマブ(キイトルーダ) | 進行甲状腺がん(研究中) |
免疫チェックポイント阻害剤は、従来の化学療法や分子標的薬が効かない患者さまに対する新たな治療選択肢となる可能性があります。
さらに、他の治療法と比較して骨髄抑制などの副作用が少ないとされています。
一方で、自己免疫関連の副作用(間質性肺炎、甲状腺機能異常、大腸炎など)が発生する可能性があり、慎重な管理が求められます。
また、すべての甲状腺がん患者さまに有効とは限らず、PD-L1発現などのバイオマーカー検査による適応確認が必要です。
分子標的薬
分子標的薬は、がん細胞の特定の分子(タンパク質や受容体)を標的とし、がんの増殖や血管新生を抑制する治療法です。
甲状腺がんでは、特定の遺伝子変異が関与するケースが多いため、個別化医療の一環として分子標的薬が重要な役割を果たしています。
分子標的薬は、放射性ヨウ素治療(RAI)が無効な分化型甲状腺がん(乳頭がん・濾胞がん)に適用されることが多く、未分化型甲状腺がんでは急速に進行するため、迅速な治療が求められます。
また、BRAF、RET、VEGFなどの特定の遺伝子変異を持つ患者さまに対して、高い治療効果が期待されています。
| 薬剤名(商品名) | 適応がん種 |
| レンバチニブ(レンビマ) | RAI抵抗性分化型甲状腺がん |
| ソラフェニブ(ネクサバール) | 進行性分化型甲状腺がん |
| セルペルカチニブ(レテヴモ) | RET変異陽性の甲状腺がん |
| ダブラフェニブ+トラメチニブ | BRAF変異陽性の未分化型甲状腺がん |
分子標的薬は、がん細胞を特異的に攻撃し、正常細胞への影響が少ないことが特徴です。
また、放射性ヨウ素治療が効かない甲状腺がんに対する有効な選択肢となり、血管新生を阻害することでがんの進行を遅らせる効果が期待できます。
一方で、高血圧、手足のしびれ、甲状腺機能異常などの副作用が発生する可能性があり、継続的な管理が必要です。
また、効果が持続しないケースや耐性の獲得が課題となることもあります。
分子標的薬は、特定の遺伝子変異を持つ甲状腺がんに対して高い治療効果を示すため、従来の治療が難しかった患者さまにとって新たな選択肢となります。
甲状腺がんの免疫療法以外の治療法

甲状腺がんの治療には、免疫療法以外にも手術療法、放射線療法、化学療法といった標準治療が存在します。
がんの種類や進行度に応じて、これらの治療法を単独または組み合わせて行うことが一般的です。
手術療法
手術療法は、甲状腺がんの最も標準的な治療法 であり、がんの進行度や広がりに応じて 甲状腺の一部または全体を切除する方法 が選択されます。
特に、分化型甲状腺がん(乳頭がん・濾胞がん)では、手術による根治が期待できる ため、多くの患者さまに適用されます。
| 手術法 | 概要 | 適応 |
| 甲状腺葉切除術 | 片側の甲状腺のみを切除 | 小さな腫瘍(1cm未満)で、転移のリスクが低い場合 |
| 甲状腺全摘術 | 甲状腺全体を切除 | 進行がん、多発性腫瘍、転移の可能性が高い場合 |
| リンパ節郭清術 | 転移した頸部リンパ節を切除 | リンパ節転移が確認された場合 |
手術によって がんを完全に切除できる可能性が高く、高い治療成功率が期待される ことが最大の利点です。
特に 分化型甲状腺がんでは、術後に放射性ヨウ素治療(RAI)を併用することで再発リスクを低減できる ため、治療の選択肢として有力です。
一方で、術後の合併症として、声帯を動かす反回神経の損傷や、甲状腺ホルモン分泌機能の喪失 が発生するリスクがあります。
特に、甲状腺全摘術を受けた場合、生涯にわたる甲状腺ホルモン補充療法が必要となります。
また、手術後も再発リスクのある患者さまには、追加治療として放射線療法や分子標的薬の使用が検討される ことがあります。
そのため、術後の経過観察を適切に行い、患者さまの状態に応じた最適な治療戦略を立てることが重要です。
放射線療法
放射線療法は、高エネルギーのX線や放射性物質を利用して がん細胞を破壊する治療法 です。
甲状腺がんにおいては、特に 分化型甲状腺がん(乳頭がん・濾胞がん)に対する「放射性ヨウ素(RAI)治療」 が標準治療として広く用いられています。
また、未分化型甲状腺がんや局所再発の治療では、放射線外照射(外部放射線治療)が適用される ことがあります。
| 治療法 | 概要 | 適応 |
| 放射性ヨウ素(RAI)治療 | ヨウ素を甲状腺がん細胞が取り込む特性を利用し、内部からがん細胞を破壊 | 甲状腺全摘後の補助療法、再発予防 |
| 外部照射(外部放射線治療) | 体外から放射線を照射し、局所のがんを制御 | 未分化型甲状腺がん、RAI無効例、局所再発がん |
放射性ヨウ素治療は、がん細胞に選択的に作用するため、副作用が少なく、転移した甲状腺がんにも有効というメリットがあります。
特に、甲状腺全摘後の再発予防として重要な役割を果たす ため、分化型甲状腺がんの治療では標準的に用いられます。
一方で、RAI治療は甲状腺が残っていると効果が発揮されにくいため、甲状腺全摘手術後でないと適応にならないという制約があります。
また、RAI治療が適応外の未分化型やRAI抵抗性の甲状腺がんでは、外部放射線治療が選択肢となります。
ただし、外部照射は甲状腺機能の低下や気管・食道への影響などのリスクを伴うことがあるため、適応を慎重に検討する必要があります。
薬物療法
甲状腺がんの薬物療法には、抗がん剤を用いた治療に加え、TSH(甲状腺刺激ホルモン)抑制療法が含まれます。
特に分化型甲状腺がんではホルモン療法(TSH抑制療法)が重要な役割を果たし、未分化型甲状腺がんや進行がんでは化学療法が選択されます。
| 治療法 | 概要 | 主な薬剤 | 適応 |
| TSH抑制療法(ホルモン療法) | 甲状腺ホルモン製剤を投与し、TSHを低下させることでがん細胞の増殖を抑える | レボチロキシンナトリウム(チラーヂン) | 分化型甲状腺がんの術後、再発予防 |
| 化学療法 | 抗がん剤を使用し、がん細胞を攻撃する | ドキソルビシン | 未分化型甲状腺がん、進行例 |
TSH抑制療法は、分化型甲状腺がんの再発予防に有効であり、手術後の標準治療として推奨されます。
TSH抑制療法を長期間行う場合、骨密度の低下や心血管リスクの上昇が考慮されるため、慎重な管理が求められます。
化学療法の効果は限定的であり、他の治療法と組み合わせる必要があるのが課題です。
甲状腺がんの種類と転移
甲状腺がんは、がん細胞の性質や進行の仕方によって分類されます。 また、甲状腺がんの種類によって転移のしやすさや転移先が異なることが知られています。
乳頭がん
乳頭がんは、甲状腺がんの中で最も発生率が高く、全体の約80~90%を占める一般的なタイプです。
進行が遅く、早期に発見されれば予後が良好であることが特徴とされています。特に、若年層や女性に多くみられ、適切な治療を受けることで長期的な生存が期待できます。
乳頭がんの特徴と転移傾向
- 進行が遅く、早期発見であれば治癒率が高い
- 甲状腺ホルモンの分泌に影響を与えにくい
- がん細胞が「乳頭状」に増殖する特徴を持つ
- 頸部リンパ節への転移が比較的多いが、生命予後に大きな影響を与えにくい
- 肺や骨などへの血行性転移はまれ
乳頭がんは、早期発見と適切な治療によって完治が可能なことが多いがんですが、術後のリンパ節や甲状腺周囲での再発リスクがあるため、定期的な経過観察が必要です。
転移が見られる場合でも進行が遅いため、適切な管理を行えば長期生存が十分に期待できます。
濾胞がん
濾胞がんは、甲状腺がんの約5~15%を占め、乳頭がんに次いで多いタイプです。
「分化型甲状腺がん」に分類され、進行が比較的緩やかで治療による予後は良好なケースが多いですが、乳頭がんとは異なる転移の特徴を持つことが特徴です。
濾胞がんの特徴と転移傾向
- 甲状腺の濾胞細胞(ホルモンを生成する細胞)から発生する
- 乳頭がんに比べて血管内に浸潤しやすく、血行性転移が多い
- 高齢者に発症しやすい傾向がある
- 肺・骨・肝臓への転移が起こりやすいが、リンパ節転移は比較的少ない
- 転移がある場合でも放射性ヨウ素(RAI)治療が有効なケースが多い
濾胞がんは、血行性転移がある場合でも放射性ヨウ素(RAI)治療の効果が期待できるため、適切な治療を受ければ長期生存が可能です。
乳頭がんと同様に、術後のホルモン療法(TSH抑制療法)が再発リスクの低減に役立つとされています。
低分化がん
低分化がんは、乳頭がんや濾胞がん(分化型甲状腺がん)よりも悪性度が高く、進行が速い甲状腺がんの一種です。
乳頭がんや濾胞がんが低分化がんへと変化することがあり、診断時にすでに遠隔転移を伴うケースが多く、治療の難易度が高いとされています。
分化型甲状腺がんと未分化がんの中間的な性質を持ち、一般的な放射性ヨウ素(RAI)治療が効きにくいことが課題です。
低分化がんの特徴と転移傾向
- 血行性転移が多く、特に肺・骨・肝臓への転移が起こりやすい
- リンパ節転移も高頻度で見られ、広範囲に広がる可能性がある
- 診断時点で遠隔転移を伴うことが多く、進行した状態で発見されることが多い
低分化がんは、分化型甲状腺がんと比べて進行が速く、放射性ヨウ素治療(RAI)の効果が低いため、手術や分子標的薬、放射線療法を組み合わせた集学的治療が求められます。
髄様がん
髄様がんは、甲状腺のC細胞(傍濾胞細胞)から発生するがんで、甲状腺がん全体の約5%を占めます。
乳頭がんや濾胞がんとは異なり、甲状腺ホルモンを分泌する細胞ではなく、カルシトニンというホルモンを分泌するC細胞ががん化するため、血中のカルシトニン値が診断の指標となります。
また、髄様がんの約20~30%は「家族性髄様甲状腺がん」として遺伝性を持ち、RET遺伝子変異が関与していることが知られています。
遺伝的リスクを持つ場合、早期に遺伝子検査を受けることで、予防的な治療を検討することが可能です。
髄様がんの特徴と転移傾向
- リンパ節転移が多く、特に頸部や縦隔のリンパ節へ広がりやすい
- 血行性転移を起こしやすく、特に肝臓・肺・骨への転移がみられることがある
- 転移が進むと治療の難易度が上がり、進行が早くなる傾向がある
髄様がんは放射性ヨウ素(RAI)治療が無効であるため、手術や分子標的薬を中心とした治療が基本となります。
特に、家族性のリスクがある場合は、RET遺伝子変異のスクリーニング検査が重要で、リスクが高い場合には予防的な甲状腺摘出術が推奨されることがあります。
未分化がん
未分化がんは、甲状腺がんの中で最も悪性度が高く、急速に進行するのが特徴です。
甲状腺がん全体の1~2%と発生頻度は低いものの、診断時にはすでに進行しているケースが多く、治療が非常に難しいがんとされています。
特に高齢者に多く発症し、甲状腺内で急速に増殖しながら周囲の組織へ浸潤する性質を持っています。
また、乳頭がんや濾胞がん(分化型甲状腺がん)が未分化がんへと変化することがあり、この現象を「脱分化」と呼びます。
放射性ヨウ素(RAI)治療が無効であるため、手術・放射線療法・化学療法を組み合わせた集学的治療が必要となります。
未分化がんの特徴と転移傾向
- 局所の組織(気管・食道・血管)へ急速に浸潤する
- リンパ節転移が多く、首のしこりが急激に成長する
- 血行性転移が多く、特に肺・骨・肝臓への遠隔転移が起こりやすい
未分化がんは、すでに局所進行や遠隔転移を伴っているケースが多く、治療の選択肢が限られることが課題となっています。
現在、新たな分子標的薬や免疫療法の研究が進められており、今後の治療法の進展が期待されています。
甲状腺がんの再発
甲状腺がんは、早期発見と適切な治療によって予後が良好なケースが多いですが、一部の患者さまでは再発が起こることがあります。
再発は、手術後の甲状腺周囲や頸部リンパ節に発生する「局所再発」と、肺・骨・肝臓などに広がる「遠隔転移再発」に分類されます。
特に、放射性ヨウ素(RAI)治療が効かないRAI抵抗性甲状腺がんや、悪性度の高い未分化がん・低分化がんでは、再発リスクが高くなることが知られています。
| 再発の種類 | 特徴 | 主な症状 | 治療法 |
| 局所再発 | 甲状腺手術後の頸部にがんが再発 | しこり・腫れ・違和感 | 再手術や放射線治療 |
| リンパ節再発 | 頸部リンパ節に転移したがんが再発 | 首の腫れ、しこりの増大 | 再手術や放射線治療 |
| 遠隔転移再発 | 肺・骨・肝臓などへ転移 | 咳・息切れ、骨痛、全身の倦怠感 | 放射性ヨウ素(RAI)治療 |
甲状腺がんの再発を防ぐためには、手術後の定期的な経過観察やTSH抑制療法の継続が重要です。
甲状腺がんと6種複合免疫療法
甲状腺がんの治療において、免疫療法はさまざまな治療法の中でも注目されている選択肢の一つです。
免疫療法は、患者自身の免疫力を活性化し、がん細胞を攻撃する治療法で、従来の治療法と組み合わせて効果を高めることができます。
特に「6種複合免疫療法」は、複数の免疫細胞を組み合わせることで、がんの進行を抑え、患者の体力を維持しながら治療効果を上げる方法として注目されています。
この治療法は、副作用が少なく、入院の必要もないため、生活リズムを変えることなく進行を抑制できます。
同仁がん免疫研究所では、6種複合免疫療法について専任のスタッフがわかりやすく丁寧に対応いたします。資料請求またはお電話で、まずはお気軽にご相談ください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-350-552
受付時間月曜〜金曜/09:00 - 18:00
土曜/09:00 - 13:00