がん患者様のためのお役立ちブログ


膵臓がんの初期症状5選|免疫療法やリスク要因、検査方法についても解説
膵臓がんは、初期段階では自覚症状が少なく、発見が遅れがちな厄介ながんの一つです。
しかし、早期に発見できれば治療の選択肢が広がり、予後も大きく改善される可能性があります。
今回の記事では、膵臓がんの初期症状としてよく見られる5つの兆候を紹介し、膵臓がんのリスク要因や早期発見に重要な検査方法についても詳しく解説します。
【がんの治療の選択肢としておすすめする「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
INDEX
膵臓がんとは?

膵臓がんは、膵臓に発生する悪性腫瘍で、初期段階で症状が現れにくいことが特徴です。
膵臓は消化酵素やホルモンを分泌する重要な臓器であり、がんが発生するとこれらの機能に影響を及ぼします。
膵臓がんの多くは「膵管がん」と呼ばれる膵管上皮から発生するもので、他にも神経内分泌腫瘍などの種類があります。
初期症状は腹部の不快感や食欲不振、体重減少など曖昧なものが多く、他の病気と区別が難しいため、発見が遅れることがしばしばあります。
このため、進行してから診断されるケースが多く、特に注意が必要です。
膵臓がんの原因とされるもの
膵臓がんの原因は、生活習慣や遺伝的要因が複雑に関わっています。
まず、喫煙は膵臓がんのリスクを大幅に高める要因の一つであり、長期間喫煙している人非喫煙者と比べて発症リスクが数倍高くなります。
また、肥満や糖尿病も膵臓がんのリスクを増大させるとされています。膵臓はインスリンを分泌する臓器であるため、糖尿病やインスリン抵抗性ががんの発生に関与していると考えられます。
さらに、アルコールの過剰摂取は、膵臓に慢性的な炎症(膵炎)を引き起こし、これががんの発生につながるリスクがあります。
家族歴も重要なリスク要因で、家族に膵臓がんの既往がある場合、発症リスクが高まることが知られています。
また、食生活の乱れや高脂肪・低繊維の食事も膵臓がんのリスク要因とされています。
これらのリスクを考慮し、生活習慣の改善や定期的な健康診断が、膵臓がん予防には不可欠です。
膵臓がんの5つの初期症状
膵臓がんは、初期段階ではほとんど自覚症状がなく、がんが進行するまで気づきにくい病気です。
しかし、早期発見ができれば治療の選択肢が広がり、予後の改善が期待できます。ここでは、膵臓がんの代表的な5つの初期症状について説明します。
膵臓がんの初期症状1:⻩疸
膵臓がんの初期症状の一つである黄疸は、膵臓に発生したがんが胆管を圧迫し、胆汁の流れが妨げられることで起こります。
胆汁にはビリルビンという色素が含まれており、その排出が妨げられると血液中にビリルビンが蓄積し、皮膚や白目が黄色くなる黄疸の症状が現れます。
また、尿が茶色に変わったり、便が白っぽくなったりすることもあります。黄疸は進行した膵臓がんに多く見られますが、早期発見のためにもこの症状に気を付けましょう。
膵臓がんの初期症状2:便が白い
膵臓がんの初期症状の一つとして、便が白くなることもあります。これは、膵臓がんが胆管を圧迫し、胆汁の流れが妨げられることが原因です。
胆汁は便に色をつける役割を担っているため、これが腸に届かなくなると便が白っぽくなります。
このような便の変化は、黄疸と同時に現れることが多く、膵臓がんや胆道系の異常を示すサインです。便の色が普段と異なる場合は、早めに医師に相談し、検査を受けることが重要です。
膵臓がんの初期症状3:高血糖
膵臓がんの初期症状として、高血糖も挙げられます。膵臓はインスリンを分泌し、血糖値を調整する役割を担っていますが、膵臓がんが発生するとインスリン分泌機能が低下し、高血糖が引き起こされます。
これにより、糖尿病のような症状が現れ、喉の渇きや頻尿、体重減少が見られることがあります。
膵臓がんの初期症状4:腹痛・背部痛
膵臓がんの初期症状の中でも、腹痛や背部痛は比較的よく見られる症状です。
がんが進行すると、膵臓周辺の神経や臓器を圧迫し、腹部や背中に痛みを引き起こします。特に食後や横になったときに痛みが強くなることが多いです。腹痛が長引く、もしくは背中に痛みが広がる場合は、注意が必要です。
膵臓がんの初期症状5:体重減少
膵臓がんの初期症状としてよく見られるのが体重減少です。
膵臓がんが進行すると、消化酵素の分泌が低下し、食事からの栄養吸収が十分に行われなくなるため、体重が急激に減少することがあります。
また、がんによる食欲不振や全身の代謝異常も体重減少に影響を与えます。
食事量が変わらないのに急激に体重が減少した場合は、膵臓がんの初期症状の可能性があるため、速やかに医師に相談しましょう。
膵臓がんのリスク要因

膵臓がんの発症リスクには、いくつかの生活習慣や遺伝的要因が関係しています。
まず、喫煙は膵臓がんのリスクを大幅に高める要因として知られており、特に長期間喫煙している人は注意が必要です。
また、糖尿病も膵臓がんの発症リスクを高めるとされています。
膵臓はインスリンの分泌を担う臓器であり、糖尿病との関連が強く指摘されています。
さらに、肥満や高脂肪食といった生活習慣も、膵臓がんのリスク要因とされています。
また、慢性膵炎や家族に膵臓がんの既往歴がある場合は、遺伝的要因によりリスクが高まる可能性があるため、定期的な検査を受けることが推奨されます。
膵臓がんの検査方法

膵臓がんの検査方法には、血液検査や画像診断、内視鏡を用いた検査などさまざまな方法があり、これらを組み合わせて診断を行います。
以下に、膵臓がんを発見するための主な検査方法について詳しく説明します。
血液検査(血中膵酵素)
膵臓がんの診断では、血液検査で血中膵酵素の値を測定することが重要です。
膵臓は消化酵素を分泌する臓器であり、がんが進行すると膵酵素(アミラーゼやリパーゼ)の分泌に異常が生じます。
血中膵酵素の値が高い場合、膵臓に異常がある可能性が考えられます。
ただし、血液検査だけで膵臓がんを確定することは難しいため、画像診断や内視鏡検査と併用し、総合的に診断します。
腫瘍マーカー検査
膵臓がんの診断に用いられる腫瘍マーカー検査は、血液中の特定の物質(腫瘍マーカー)を測定する方法です。
膵臓がんの場合、CA19-9やCEAといった腫瘍マーカーが代表的です。
ただし、これらの値が高い場合でも他の病気が原因であることがあるため、腫瘍マーカーだけで確定診断を行うことはできません。
画像検査やその他の検査と組み合わせて総合的に判断します。
CT検査
CT検査は、膵臓がんの診断において重要な役割を果たす画像検査です。
X線を使って体内の断層画像を撮影し、膵臓の構造や腫瘍の有無、周辺組織への広がりを詳細に確認します。
特に、造影剤を使用したCT検査は、膵臓の血流や腫瘍の状態をより鮮明に映し出し、早期発見や進行度の把握に有効です。
また、他の臓器への転移の確認にも役立ちます。
超音波(エコー)検査
超音波(エコー)検査は、膵臓がんの診断に使われる非侵襲的な画像検査です。
体外から超音波を当てて膵臓の形や腫瘍の有無を確認します。放射線を使わないため、体への負担が少なく、安全に行える検査方法ですが、膵臓は胃や腸などに隠れやすく、視認性が低いため、エコー検査だけでの診断は難しいことがあります。
そのため、CTやMRI検査と併用することが一般的です。
MRI検査
MRI検査は、磁気を使って体内の詳細な画像を撮影する方法です。
膵臓がんの診断では、膵臓の周囲の血管や組織の状態を詳しく確認できるため、腫瘍の大きさや位置を正確に把握するのに役立ちます。
特に、造影剤を使わなくても膵臓やその周辺の構造を鮮明に映し出せるため、体への負担が少ないのが特徴です。
CT検査と併用されることが多く、がんの進行度や転移の有無を評価する際に重要です。
超音波内視鏡検査(EUS:Endoscopic Ultrasonography)
超音波内視鏡検査(EUS:Endoscopic Ultrasonography)は、内視鏡に超音波装置を組み合わせた検査方法で、消化管の内側から臓器を観察することができます。
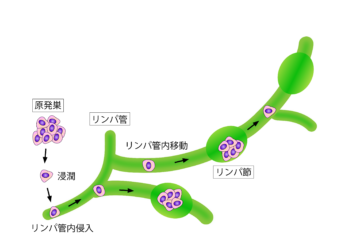
特に膵臓がんの診断では、腫瘍の位置や大きさ、血管やリンパ節への浸潤状況を詳細に把握するのに有効です。膵臓の深部まで超音波で観察できるため、他の画像検査では発見が難しい早期がんの診断にも役立ちます。
内視鏡的逆行性胆管膵管造影(ERCP:Endoscopic Retrograde Cholangiopancreatography)
内視鏡的逆行性胆管膵管造影(ERCP:Endoscopic Retrograde Cholangiopancreatography)は、内視鏡を使って膵管や胆管の状態を調べる検査です。
内視鏡を十二指腸まで挿入し、造影剤を注入してX線で画像を撮影します。
これにより、膵管や胆管の閉塞や狭窄、腫瘍の有無を確認できます。膵臓がんの診断や、胆管に関わる病変の特定に有効で、治療の一環としてステントを挿入することも可能です。
PET検査
PET検査(Positron Emission Tomography)は、膵臓がんを含むがん細胞の早期発見に役立つ検査方法です。体内に投与された放射性物質を使い、がん細胞の活動状況を画像化します。
がん細胞は正常な細胞よりもブドウ糖を多く消費するため、放射性ブドウ糖が集まりやすく、がんの位置や広がりを確認できます。転移の有無を評価する際にも有効です。
病理診断(細胞診・組織診)
病理診断は、膵臓がんの確定診断において非常に重要な検査です。
細胞診では、膵臓や腫瘍部分から採取した細胞を顕微鏡で観察し、がん細胞の有無を確認します。組織診では、組織の一部を採取して、その構造を詳細に分析します。
これにより、膵臓がんの種類や進行度を判断し、最適な治療方針を決定するための重要な情報が得られます。
審査腹腔鏡
審査腹腔鏡は、膵臓がんの診断や治療計画を立てる際に使用される検査方法です。
腹部に小さな切開を加えて内視鏡(腹腔鏡)を挿入し、腹腔内の臓器や腫瘍の状態を直接観察します。
これにより、がんの進行状況や転移の有無を確認し、手術の適応や治療方針を決めるための重要な情報が得られます。
特に、画像診断では発見しづらい小さな転移巣を確認できる点が特徴です。
膵臓がんのステージと治療法とは?
膵臓がんの初期段階では手術が有効とされることが多いですが、進行が進むにつれて、手術だけでなく、化学療法や放射線療法、免疫療法を組み合わせた治療が必要になることがあります。
特にステージ4(Ⅳ期)では、がんが他の臓器に転移しているため、全身療法を中心とした治療が検討されます。
膵臓がんの治療法①手術
手術は、膵臓がんの早期段階で最も効果的とされる治療法の一つです。
膵臓がんの手術では、がんが発生している膵臓の一部または全体を切除し、必要に応じて周辺組織やリンパ節も一緒に除去します。
代表的な手術法には「膵頭十二指腸切除術」や「膵体尾部切除術」があり、がんの位置や進行度に応じて選択されます。
特に膵頭部にがんがある場合は、膵頭十二指腸切除術が行われ、膵臓の一部と共に十二指腸、胆管、胃の一部も切除されます。
ただし、手術が適応されるのは、がんが周囲の臓器や血管に浸潤しておらず、転移がない場合に限られます。膵臓がんは早期発見が難しく、診断時にすでに進行しているケースが多いため、手術ができない場合も少なくありません。
その場合は、他の治療法を組み合わせて治療が行われます。
膵臓がんの治療法②放射線治療
放射線治療は、高エネルギーの放射線を使ってがん細胞を破壊し、がんの成長を抑える治療法です。
手術が難しい場合や、がんが他の臓器や血管に浸潤している場合に使用されることが多く、化学療法と併用されることもあります。
また、放射線治療はがん細胞を直接攻撃するだけでなく、痛みや症状を緩和するためにも利用されます。
膵臓がんの場合、腫瘍が重要な臓器に近接しているため、周囲の臓器にダメージを与えないよう照射範囲を慎重に計画します。
最近では、「定位放射線治療」や「強度変調放射線治療(IMRT)」など、精度の高い技術が導入され、より安全で効果的な治療が可能になっています。
膵臓がんの治療法③薬物療法
薬物療法には、化学療法と免疫療法があります。
化学療法は、抗がん剤を使用してがん細胞を攻撃し、その増殖を抑える治療法です。膵臓がんは進行が速いため、早期段階でも化学療法が必要となることがあり、特に手術が難しい場合や転移が認められる場合に使用されます。
一般的な抗がん剤には、ゲムシタビンやフルオロウラシル(5-FU)があり、複数の薬剤を組み合わせて治療効果を高めることもあります。
ステージ4の膵臓がんでは免疫療法も選択肢の一つ
ステージ4の膵臓がんでは、がんが他の臓器に転移しているため、治療は全身療法が中心になります。標準的な化学療法や放射線治療に加え、免疫療法も治療の選択肢の一つとして考えられます。
免疫療法は、体の免疫システムを活性化させ、がん細胞を攻撃する治療法で、副作用が比較的少ないことが特徴です。
特に免疫チェックポイント阻害薬は、がん細胞が免疫システムからの攻撃を回避するメカニズムを抑制し、がんの進行を遅らせる効果が期待されています。
また、サイトカイン療法も免疫療法の一つで、免疫細胞を刺激し、がん細胞を効果的に攻撃できるようにサポートします。
これらの免疫療法は、従来の治療法と組み合わせることで相乗効果を発揮し、進行したがんに対しても使用されています。
さらに、6種複合免疫療法という治療法もあり、複数の免疫細胞を用いて、より多角的にがん細胞を攻撃する方法です。
この治療法は体への負担が少なく、他の治療法との併用が可能であるため、ステージ4の膵臓がん患者さまにとって有望な選択肢となっています。
膵臓がんを予防するために
膵臓がんを予防するためには、生活習慣の改善が重要です。
まず、喫煙は膵臓がんのリスクを大幅に高めるため、禁煙が強く推奨されます。喫煙者は非喫煙者に比べ、膵臓がんのリスクが2~3倍に上昇するとされています。
また、過度のアルコール摂取も膵臓に負担をかけ、慢性膵炎の原因となることがあるため、適量を守ることが大切です。
次に、肥満や糖尿病も膵臓がんのリスク因子とされており、バランスの取れた食事と適度な運動が予防につながります。
特に、野菜や果物を多く摂取することで抗酸化作用が期待でき、がん予防に効果的とされています。逆に、動物性脂肪や加工食品の多い食事はリスクを高める可能性があります。
最後に、定期的な健康診断も欠かせません。
特に、家族に膵臓がんの既往歴がある方や糖尿病を患っている方は、膵臓がんの早期発見のために定期的な検査を受けることが推奨されます。
膵臓がんと6種複合免疫療法
膵臓がんは初期症状が現れにくく、発見が遅れることが多い厄介ながんです。
初期症状として、⻩疸や高血糖、腹痛・背部痛、体重減少などが挙げられ、これらの症状に気づいたら早めに医師に相談することが大切です。
検査方法としては、血液検査や腫瘍マーカー、CT検査、MRIなどがあります。予防のためには禁煙や適度な運動、バランスの取れた食事が重要です。
また、治療方法としては、手術や放射線治療に加えて免疫療法も注目されています。
免疫療法の中でも特におすすめしたいのが、同仁がん免疫研究所が提供する「6種複合免疫療法」です。
この治療法は、患者さまの免疫力を強化し、がん細胞を攻撃する力を高めるもので、体への負担が少なく、他の治療法と併用しやすいのが特徴です。
副作用も比較的軽いため、生活の質を保ちながら治療を続けることが可能です。
「6種複合免疫療法」の特徴を3つご紹介します。
①がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
②副作用が少ないため、体への負担も小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、免疫療法なら治療を継続できる可能性があります。
また、費用は治療ごとでのお支払いのため、医療費を一度にまとめて支払う必要もありません。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血によって取り出した免疫細胞を培養し、活性化させた後、点滴で体内に戻すという治療法です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果を紹介します。
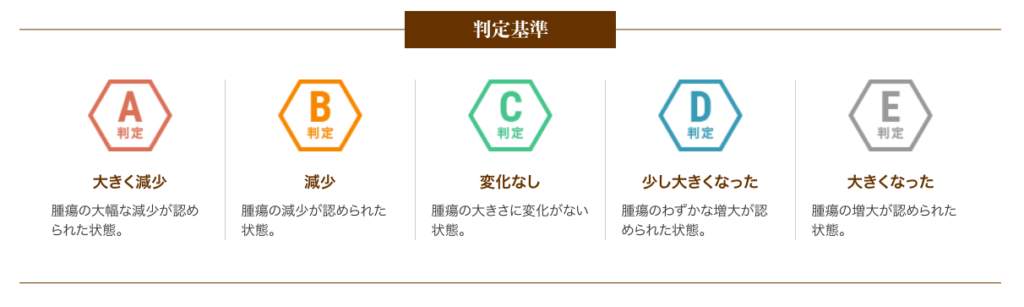

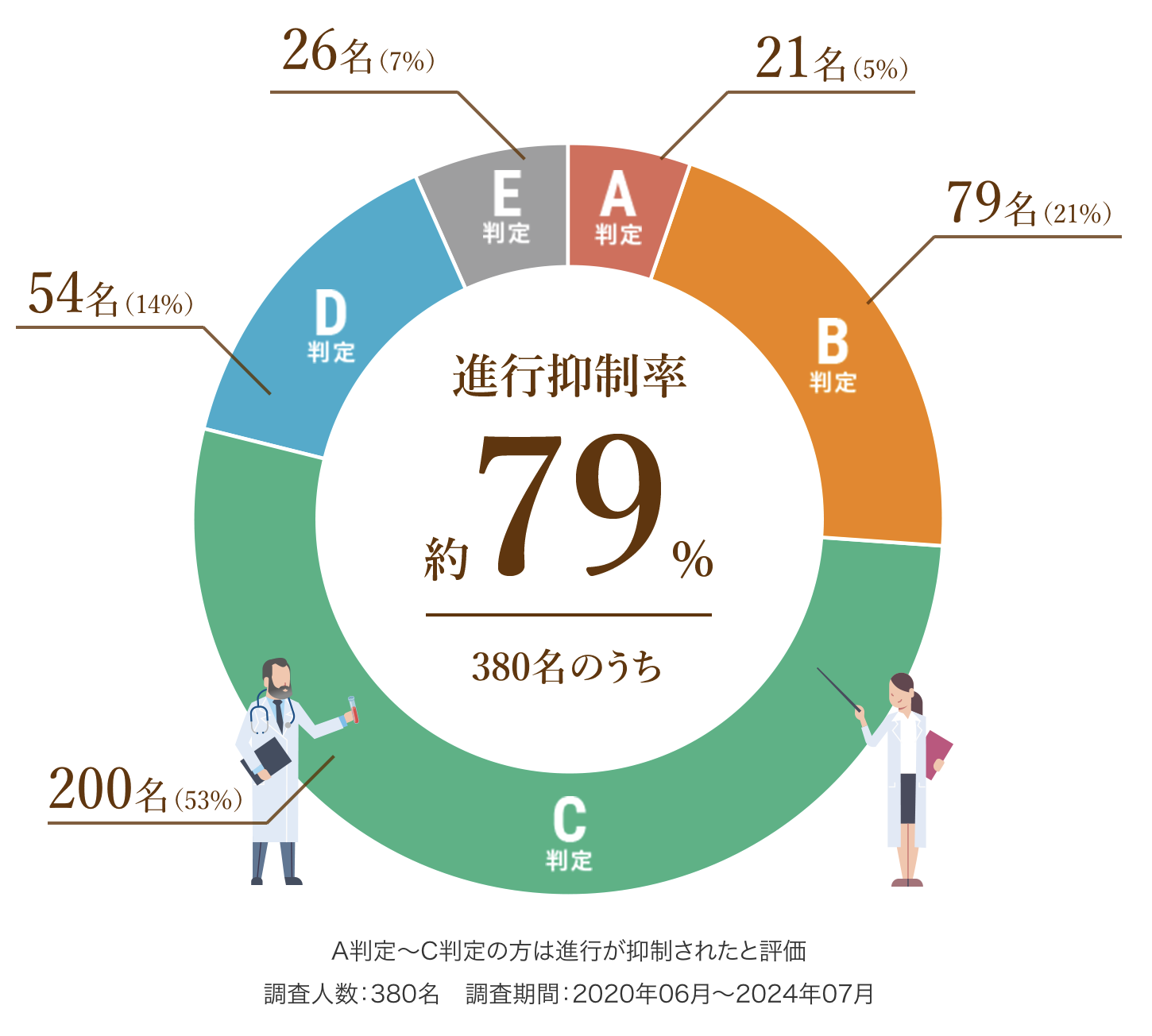
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
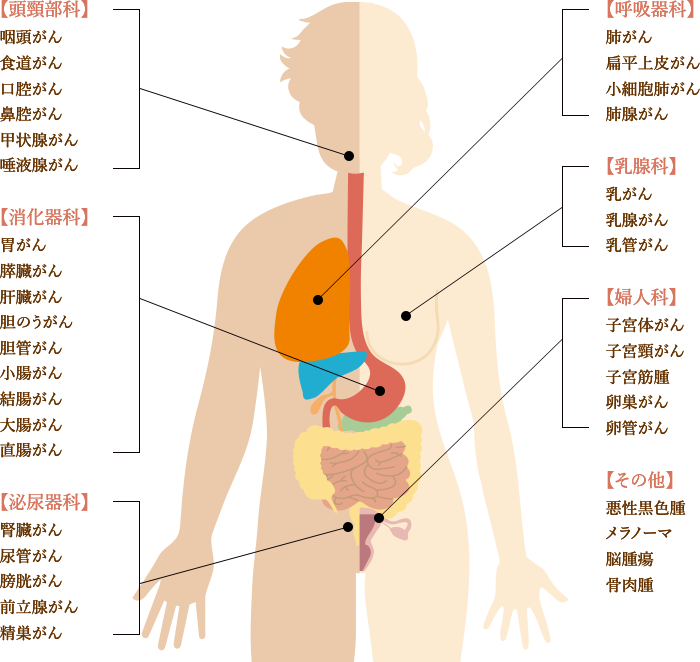
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
詳細は以下よりお問い合わせください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-350-552
受付時間月曜〜金曜/09:00 - 18:00
土曜/09:00 - 13:00