がん患者様のためのお役立ちブログ


胃がんの転移とは? 転移経路や再発、治療法について解説
胃がんは日本人に多いがんの一つであり、2020年には日本全国で109,679人が胃がんと診断されました。
特に中高年層に多く発症し、ピロリ菌感染や食生活の影響がリスク要因として知られています。
胃がんは進行するとリンパ節、肝臓、腹膜、肺、骨など、さまざまな臓器に転移することがあり、転移の仕方によって治療の選択肢も変わります。
今回の記事では、胃がんの転移のしやすい臓器や進行段階(ステージ)、治療法について詳しく解説します。
【がんの治療の選択肢としておすすめする「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
INDEX
胃がんからの転移先
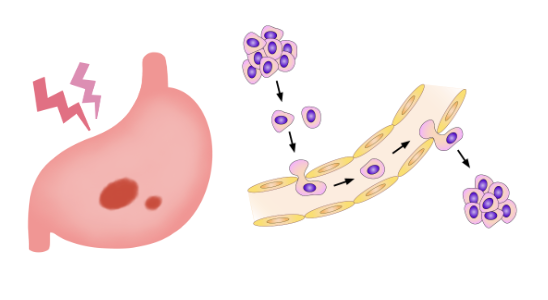
胃がんは、胃の内側の粘膜から発生し、初期は小さく発見が難しいですが、時間とともに横に広がり、深く浸潤していきます。
粘膜内にとどまるうちは転移の心配はほぼありません。しかし、粘膜下層より深く進むと血管やリンパ管を通じて他の臓器に広がる可能性があります。
特に以下の臓器に転移しやすいとされています。
肝臓
胃がんの転移先として最も多いのが肝臓です。
これは、胃の血液が門脈を通じて肝臓へ流れるため、がん細胞も血流に乗って肝臓に到達しやすいためです。
肝転移の初期は無症状のことが多いですが、進行すると主に以下のような症状が現れます。
- 右上腹部の痛み
- 腹部の圧迫感
- 黄疸
- 体重減少
肺
血行性転移によって、がん細胞が肺に運ばれることがあります。
肺転移は比較的進行した段階で発見されることが多いです。
症状としては主に呼吸器系の症状を引き起こします。
- 咳
- 息切れ
- 血痰
- 胸水
骨
胃がんが骨に転移すると、骨の痛みや骨折しやすくなるといった症状が現れます。
特に背骨や骨盤に転移することが多く、進行すると日常生活に支障をきたすことがあります。
- 持続的な骨の痛み
- 骨折リスクの増加
胃がんの転移経路とステージ
胃がんの転移は、主に以下の3つの経路で起こります。
- リンパ行性転移
- 血行性転移
- 腹膜播種
また、胃がんの進行の程度は、ステージという単位で表します。胃がんのステージは、大きく分けて以下の4つです。
| ステージ1 | 1A、1B |
| ステージ2 | 2A、2B |
| ステージ3 | 3A、3B、3C |
| ステージ4 | 4 |
胃がんステージ1は、転移がない状態です。そのため、以下ではステージ2〜4について詳しく解説します。
胃がんのリンパ行性転移とステージ2/ステージ3
胃がんのリンパ行性転移とは、がん細胞がリンパ管を通じて周囲のリンパ節へ拡がるもので、進行するとさらに遠くのリンパ節へ転移することもあります。
ステージ2(2A期・2B期)およびステージ3(3A期・3B期・3C期)の診断基準は、下表のとおりです。
| ステージ2 | |
| 2A期 | 2A期は次の3つのいずれかの状態を指します。
1. がん病巣が粘膜下層まで広がっている。リンパ節転移は6箇所 まで 2.がん病巣が筋層まで浸潤している。リンパ節転移は2箇所 まで 3.がん病巣が漿膜まで浸潤している。リンパ節転移はなし |
| 2B期 | 2B期は次の4つのいずれかの状態を指します。
1.がん病巣が粘膜下層まで広がっている。リンパ節転移は15箇所 まで 2.がん病巣が筋層まで浸潤している。リンパ節転移は6箇所 まで 3.がん病巣が漿膜まで浸潤している。リンパ節転移は2箇所 まで 4.がん病巣が漿膜をわずかに超えて腹腔内に広がっている。ただし、明らかな腹膜浸潤はない |
| ステージ3 | |
| 3A期 | 3A期は以下の3つのいずれかの状態を指します。
1.胃がんが筋層まで広がっている。リンパ節転移が最大15個まで 2.胃がんが漿膜まで広がっている。リンパ節転移が最大6個まで 3.胃がんが漿膜を超えているが、明らかな腹膜転移はない。リンパ節転移が最大2個まで |
| 3B期 | 3B期は以下の3つのいずれかの状態を指します。
1.胃がんが漿膜まで広がっている。リンパ節転移が最大15個まで 2.胃がんが漿膜を超えているが、明らかな腹膜転移はない。リンパ節転移が最大2個まで 3.胃がんが腹膜まで広がっている。リンパ節転移が最大2個まで |
| 3C期 | 3C期は以下の2つのいずれかの状態を指します。
1.胃がんが漿膜をわずかに超え、腹膜に少し浸潤している。リンパ節転移が最大15個まで 2.胃がんが明らかに腹膜に浸潤している。リンパ節転移が最大15個まで |
胃がんの血行性転移とステージ4
胃がんの血行性転移とは、がん細胞が血液の流れに乗って肝臓や肺などの遠隔臓器に転移することを指します。
遠隔転移が確認された場合、胃がんは基本的にステージ4と診断されます。
ステージ4の胃がんは、がんがリンパ節を経由して遠隔転移したケースや、肝臓・肺・腹膜などに転移が広がったケースを含みます。
胃がんの腹膜播種とステージ4
胃がんが腹膜に散らばると腹膜播種と呼ばれ、腹水の増加や腸閉塞を引き起こすことがあります。腹膜播種が確認された場合も、ステージ4に分類されます。
転移した胃がんと生存率
転移がある場合の胃がんの生存率は、転移の種類や治療方法によって異なります。
がん情報センターが発表しているがん統計によると、転移した胃がんの生存率(ネット・サバイバル)は以下のとおりです。
- ステージ2:67.2%
- ステージ3:41.3%
- ステージ4:6.3%
(出典:院内がん登録生存率集計結果閲覧システム.がん情報サービス.https://hbcr-survival.ganjoho.jp/graph?year=2014-2015&elapsed=5&type=c01#h-title(2025年3月10日))
転移が進行すると生存率は低下しますが、延命やQOLの向上を目的とした新しい治療法が次々と開発されており、治療の選択肢が広がっています。
胃がんの再発
胃がんは治療後に再発することがあります。
特に治療後3年以内は再発リスクが高いため、定期的な検査が重要です。
再発の主な原因は、手術時に取り切れなかったがん細胞や、目に見えないレベルでのがん細胞の残存です。
転移が発生した胃がんの治療法
転移が広がった場合は根治が難しくなりますが、症状の軽減や延命を目的とした治療が行われます。
手術療法
がんの手術は、転移が限定的な状態、またはがんの進行を遅らせることを目的として行われることがあります。ただし、遠隔転移が多発している場合は手術の適応外となることが一般的です。
胃がんの進行とともに、がん細胞はリンパ管を通じて周囲のリンパ節に転移します。さらに進行すると、より遠くのリンパ節へと次々に広がり、最終的には大動脈周囲のリンパ節や胸管を経由して全身に転移する可能性があります。
そのため、胃がんの手術では単に胃を切除するだけでなく、がん細胞の転移リスクを抑えるために、近くのリンパ節や少し離れた部位のリンパ節を予防的に切除する「リンパ節郭清」が行われます。
また、胃がんの手術で胃を切除した後は、食事や消化液の通り道を確保するために、消化管の再建手術が必要となります。再建方法には以下のようなものがあります。
| 幽門側胃切除後の再建 | ・ビルロートI法:残った胃と十二指腸を直接つなぐ方法
・Roux-en-Y(ルーワイ)法:十二指腸を閉鎖し、残った胃と空腸をつなぐ方法 |
| 胃全摘後の再建 | 食道と空腸をつなぎ、新たな消化管の通り道を確保する |
| 噴門側胃切除後の再建 | 食道と残った胃をつなぎ、食事の通過経路を確保する |
これらの方法により、胃を切除した後でも食事ができるように調整されます。ただし、手術後は食生活の変化や消化機能の低下が生じるため、適切な食事指導やフォローアップが重要です。
放射線療法
放射線療法は、胃がんに対しては一般に感受性が低く、対象となることは少ないです。
骨転移による痛みの緩和や局所的な腫瘍の縮小を目的に行われるケースもあります。
化学療法
手術による切除が難しい転移がんに対して行われるのが、化学療法(薬物療法)です。
がんの進行を抑えたり、症状を和らげたりすることが期待されます。
ただし、薬物療法のみでがんを完全に治癒することは難しいとされています。
化学療法を受けるためには、以下の条件を満たすことが考慮されます。
- 病理診断が行われ、病理分類が確認されている
- パフォーマンスステータス(体の状態を示す指標)が0~2である
- 心臓、肝臓、肺などの主要臓器の機能が保たれている
- 他に重篤な病気がない
胃がんの化学療法では、主に以下の薬剤が使用されます。
- 5-FU系(S-1・カペシタビン)
- プラチナ系(シスプラチン・オキサリプラチン)
- タキサン系(パクリタキセル・ドセタキセル)
- イリノテカン
これら単剤での使用もありますが、治療効果を高めるために複数の薬剤を組み合わせる併用療法が一般的です。
免疫療法
免疫療法は、体の免疫機能を活性化させ、がん細胞を攻撃する治療法です。
従来の手術や放射線治療、抗がん剤と異なり、がん細胞を直接排除するのではなく免疫の働きを強めることでがんの進行を抑えます。
特に、免疫チェックポイント阻害剤が登場したことで一部のがんに対する治療効果が大きく向上しました。
免疫療法には、免疫チェックポイント阻害剤(オプジーボ・キイトルーダなど)や、CAR-T細胞療法、がんワクチン療法などさまざまな種類があります。
これらの治療法は特定の遺伝子変異を持つがんや、免疫応答が活発な患者さまに効果が期待できます。
また、免疫療法は抗がん剤と異なり副作用がほとんどない治療です。抗がん剤と併用もでき、抗がん剤の副作用を軽減できる可能性もあります。
近年、免疫療法の研究が進み、より高い治療効果が目指されています。その一つの治療法が6種複合免疫療法です。
6種複合免疫療法は、がん免疫療法の1つで、私たちの体の中にある免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻し、がんと闘う力を増強させる療法です。
以下、免疫療法の中で特に注目の6種複合免疫療法について詳しく解説します。
副作用が少ない6種複合免疫療法
「6種複合免疫療法」の特徴を3つ紹介します。
①副作用が少なく、体への負担が小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、6種複合免疫療法なら治療を継続できる可能性があります。
②がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血と点滴だけの通院治療です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果です。
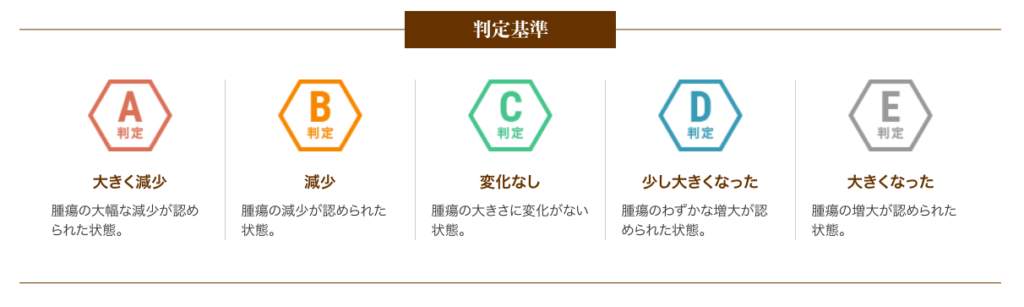

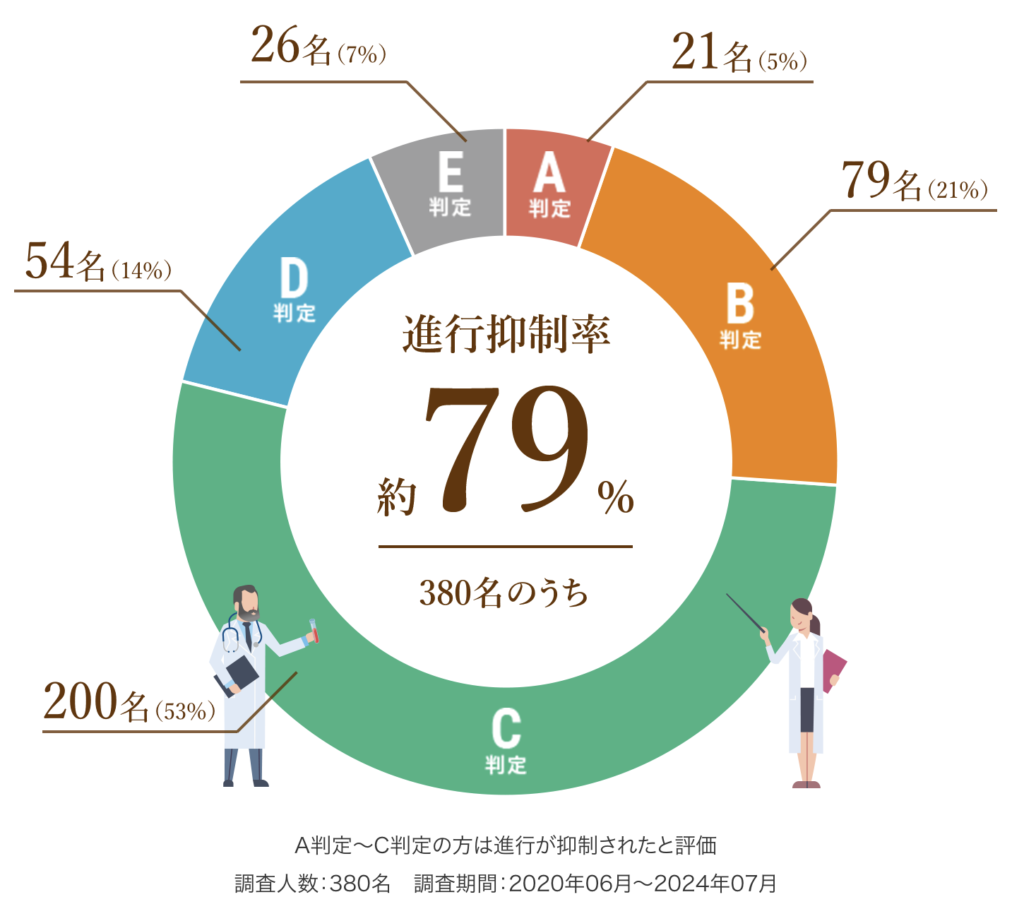
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
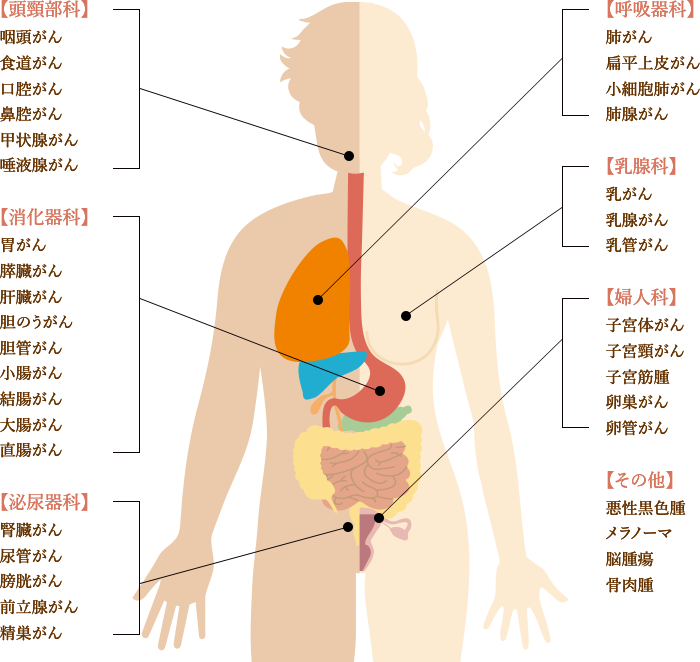
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
詳細は以下よりお問い合わせください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-350-552
受付時間月曜〜金曜/09:00 - 18:00
土曜/09:00 - 13:00