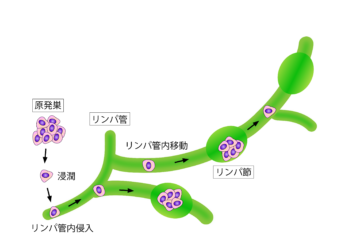
がん患者様のためのお役立ちブログ


がん(癌)の5大治療法とは?それぞれの治療方法やメリット、デメリットについて解説

がん(癌)の5大治療法とは、「手術療法」「放射線療法」「薬物療法」「免疫療法」「光免疫療法」のことを指します。
従来では、がんの3大治療法として、手術療法、放射線療法、薬物療法が主に使用されてきましたが、近年では免疫療法と光免疫療法も研究が進み、その効果やメリットに注目が集まっています。
今回の記事では、がんの5大治療法について、それぞれメリットやデメリットを踏まえながら解説します。
そして、最後に免疫療法の一つである「6種複合免疫療法」についても紹介します。
この治療法は、患者さまの免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻す療法です。
採血と点滴だけの非常に簡単な治療で、患者さまご自身の細胞を使う治療法のため副作用もほとんどなく、体への負担が少ない治療法として知られています。
一刻も早く6種複合免疫療法について知りたいという方は、こちらからお願いします。
INDEX
癌(がん)の5大治療法とは?

がんの治療法は主に、手術療法、放射線療法、薬物療法、免疫療法、光免疫療法の5つがあります。
手術療法、放射線療法、薬物療法は、がんの3大治療法(または標準療法)として広く行われており、健康保険も適用されます。
一方、免疫療法や光免疫療法は比較的新しいがんの治療法で、近年研究が進んでいます。
特に免疫療法は効果が認められ、今では従来の3大治療法に次ぐ、第4の治療法として位置付けられています。
さらに、新たな治療法として光を利用した光免疫療法も注目されており、その進化が期待されています。
各治療法はそれぞれ特性があり、適応がん種や病状、患者さまの全体的な健康状態などによって最適な治療法が選択されます。
それぞれの治療法の詳細については、以下で解説していきます。
手術療法
手術療法は、がん治療の3大治療法の一つで、メスを使ってがん細胞を直接(物理的に)除去する治療法です。
これは局所的な治療であり、特定の部位にあるがん組織を根本的に取り除くことを目指します。
ただし、がんの位置や大きさ、また患者さまの健康状態によっては、適用できないケースもあります。
手術では、がん細胞だけでなく、がんが転移している可能性のある周囲の健全な組織も含めて切除することが一般的です。
これは、見えない微小ながん細胞の拡散を防ぐための重要なステップです。
一方で、手術は身体的負担が大きい治療法でもあります。全身麻酔を必要とし、手術後の回復には時間がかかります。
また、手術が可能ながん種や病期も限られているので、患者さまの全体的な状況を考慮し、医師と十分に話し合った上で選択する必要があります。
手術療法のメリット
手術療法は、適切な状態で行われれば、がんを根治できる可能性が高い治療法です。
具体的には、がんが他の組織や器官に転移していない場合、全てのがん細胞を完全に切除することで、根治の見込みが非常に高まります。
これが手術療法の最大の特長であり、魅力とも言える点です。
また、手術療法は、放射線療法や薬物療法(抗がん剤治療)に比べて、副作用が比較的少ないと言えます。
治療が特定の部位に限定され、全身に影響を及ぼすことが少ないためです。
ただし、手術自体のリスクや体への負担、回復期間が必要となることも考慮しなければなりません。
手術療法のデメリット
手術療法は広く知られている治療法ですが、その一方でさまざまな制限や問題が存在します。
まず、体にメスを入れること自体が大きな負担となるため、傷口の治癒や体力の回復には時間がかかります。
また、切除する部位によっては、その部位が担っていた機能が損なわれ、日常生活に影響が出る可能性があります。
例えば、消化器系の一部を取り除いた場合、食事の摂取や消化に影響を及ぼすことがあります。
さらに、手術は全身麻酔で行われるため、全身麻酔に耐えられる体力と健康状態が必要です。
一部の高齢者の方や持病を抱える方には負担が大きすぎるため、手術療法が適用できない場合があります。
また、手術療法の大きなデメリットは、微小ながん細胞や手術できない部位にあるがん細胞を取り除くことが難しいという点です。
がんが手術できない箇所に広がっていたり、微細な転移があったりした場合に問題となります。
さらに、手術後の合併症のリスクも無視できません。これには感染症や術後出血、麻酔による影響、深部静脈血栓などが含まれます。
手術後のリスクについては、手術前に患者さまと医師が十分に話し合い、理解し合うことが重要です。
最後に、手術療法には通常、入院が必要となることも念頭に置いておきましょう。
これは、患者さまの生活や仕事に影響を及ぼし、医療費の負担も増える可能性があります。
これら全てのデメリットを考慮に入れた上で、手術療法の適用を検討することが大切です。
放射線療法
放射線療法は、がんの3大治療法の一つで、がん細胞とその周辺を対象に放射線を照射し、がん細胞のDNAにダメージを与えて破壊する治療法です。
手術療法と同様に局所療法の一種で、特定の部位だけを治療するため、体全体に影響を及ぼすものではありません。
放射線療法の特徴的な点は、細胞分裂が活発な細胞に対する効果が大きいということです。
がん細胞は正常な細胞と比べて分裂が活発であるため、放射線によるダメージを受けやすい性質があります。
この性質を利用して、正常な細胞への影響を最小限に抑えながら、がん細胞を殺傷することが可能となります。
また、放射線療法には二つの主要な治療方針があります。
一つは根治を目指すもので、がん細胞を完全に破壊してがんを治すことを狙います。
もう一つは症状緩和を目的とし、がん細胞を減少させて症状を軽減し、患者さまの生活の質を向上させることを意図しています。
どちらの治療方針を取るかは、患者さまの健康状態やがんの種類、進行状況によって異なります。
放射線療法のメリット
放射線療法は、手術療法に比べて体への負担が大幅に軽減される治療法です。
体を切開せずに行われるため、一般的に体へのストレスが少なく、高齢者の方や手術が難しい状態の患者さま(合併症のリスクが高い方など)でも放射線療法を選択することが可能です。
また、放射線療法は体の機能や形態を維持しながら治療を行うことができます。
外科手術のように臓器を摘出したり、体の機能が損なわれたりするリスクが低いため、生活の質を維持することが可能です。
さらに、放射線療法は通常、通院して治療を受けることができます。
そのため、入院の必要がなく、仕事や家事などの日常生活を続けながら治療を進めることが可能です。
また、手術が困難な部位にも放射線を照射できるため、治療の選択肢が広がり、患者さまにとって最適な治療を選べる可能性が高まります。
放射線療法のデメリット
放射線療法は非侵襲的な治療法ですが、いくつかのデメリットに注意が必要です。
まず、治療期間が長期間にわたることが多く、患者さまの生活スケジュールや体調に影響を及ぼす可能性があります。
また、放射線療法には、一時的な副作用が伴うことがあり、疲労感、皮膚の赤みや炎症、口や喉の乾燥(頸部・胸部照射)、脱毛(頭部照射)などが含まれます。
ただし、これらの副作用は多くの場合、治療終了後に自然と改善します。
放射線療法の後遺症としては、放射線肺炎、放射線直腸炎、放射線膀胱炎などの慢性的な症状が残る可能性があります。
これらの症状が強い場合には、薬剤による治療が必要になることもあります。
また、治療の内容や患者さまの健康状態によっては、治療期間中に入院が必要になる場合があります。
これは患者さまやそのご家族にとって大きな負担となる可能性があるため、治療前に医師とよく話し合い、治療計画を立てることが重要です。
薬物療法

薬物療法はがん治療の3大治療法の一つで、飲み薬や注射薬、点滴などを使って全身のがん細胞を攻撃し、その増殖を抑制する治療法です。
全身治療であるため、特定の部位だけでなく、体全体に存在するがん細胞や、局所治療では届きにくい微小な転移にも対応します。
薬物療法にはさまざまな種類があり、化学療法(抗がん剤治療)、内分泌療法(ホルモン療法)、分子標的療法が主な治療法です。
化学療法(抗がん剤治療)は、抗がん剤を用いて、細胞分裂が活発ながん細胞を破壊します。
内分泌療法(ホルモン療法)は、ホルモン感受性のがん(乳がんや前立腺がんなど)に対して、ホルモンの働きを抑制またはブロックすることでがん細胞の成長を抑制する効果が期待できます。
分子標的療法は、がん細胞の特定の分子やタンパク質を標的にする新しいタイプの治療法で、正常な細胞への影響を抑えながら、特定のがん細胞の成長や生存を阻害します。
薬物療法は、手術療法や放射線療法と併用することもあり、組み合わせることでより治療効果を高めることが可能です。
薬物療法のメリット
薬物療法は全身治療という特性から、特定の部位だけでなく、体全体のがん細胞を治療対象とすることができます。
そのため、広範囲に転移したがん細胞や、複数の部位に分散しているがん細胞にも、一度に攻撃することが可能です。
また、この特性は、がんの再発や転移予防にも重要な役割を果たします。
例えば、手術などで主ながん組織を取り除いた後、残存する微小ながん細胞が再び増殖し、再発や転移を引き起こす場合があります。
薬物療法では、体内に投与された薬が全身に行き渡り、これらの微小ながん細胞を攻撃・抑制することで、再発や転移のリスクを低減することが期待できます。
薬物療法のデメリット
薬物療法はがん治療の治療法として広く用いられています。
しかし、それぞれの薬剤はがん細胞だけでなく、正常な細胞にも影響を与える可能性があり、これがさまざまな副作用を引き起こす原因となります。
また、使用する薬剤ごとに副作用やリスクは異なります。
化学療法の副作用としては、吐き気、脱毛、疲労感、口内炎、白血球数の低下による感染症のリスク増加などが挙げられます。
内分泌療法では、ホットフラッシュ(ほてり)、骨粗鬆症(骨粗しょう症)、血栓、関節痛などの副作用が報告されています。
分子標的療法は、皮膚の乾燥やかゆみ、下痢、高血圧などの副作用が見られることがあります。
薬物療法は複数回にわたって治療を受けることが一般的なため、副作用による身体的・精神的な負担が大きい場合があります。
副作用軽減のためのサポートや、心理的なケアも治療の一環として重要です。
また、薬物療法を受ける際には、入院が必要になるケースもあります。
特に、副作用の管理や複数の治療法を併用する場合は、入院治療が必要になることもあります。
免疫療法
免疫療法は、近年の医療技術の進歩により急速に発展している、新しいがんの治療法です。
従来の3大治療法に次ぐ「第4のがん治療法」として注目されており、患者さま自身の免疫力を利用してがんと闘うという特徴があります。
免疫療法は他の治療法との併用も可能で、より高い治療効果が期待されています。
免疫療法は大きく2つの種類に分けられます。一つ目は「免疫チェックポイント阻害薬」を用いた治療法です。
免疫チェックポイントは、免疫反応を調節する「ブレーキ」の(ような)役割を果たす分子で、がん細胞がこれを悪用して免疫細胞から攻撃を回避することがあります。
これを阻害する薬を用いて、免疫ががん細胞を攻撃する力を保つようにするのがこの治療法です。
二つ目は「免疫細胞療法」です。この治療法は、患者さま自身の免疫細胞を体外に取り出し、がん細胞を攻撃する能力を強化または増殖させてから再び体内に戻すというものです。
特にCAR-T細胞療法などの遺伝子組換え技術を用いた治療法が注目されています。
免疫療法のメリット
免疫療法の特長の一つは、正常な細胞へのダメージが少ないことです。
この特性は、他の治療法に比べて免疫療法が持つ大きなメリットとなっています。
また、一般的には免疫療法の副作用は比較的軽度なものが多く、患者さまの生活の質(QOL)を維持する上でも優れた治療法と言えます。
免疫療法の一部は短時間で終わり、多くの場合は入院せずに治療を受けることが可能です。
体への負担が少ないため、体力や年齢を問わず多くの患者さまに適用でき、高齢者の方や体力が低下している方でも受けやすい治療法です。
さらに、免疫療法はがんの種類や部位、進行度に関わらず、多種多様ながんに対応することが可能です。
これは、免疫療法が自己の免疫システムを活性化し、がん細胞を攻撃するというメカニズムによるものです。
免疫システムが全身を巡り、どこにあるがん細胞でも攻撃できるため、がんの再発や転移の予防にも効果が期待されます。
これらの特性により、免疫療法は非常に有望ながん治療法として注目されています。
免疫療法のデメリット
免疫療法にはさまざまな種類があり、治療効果には個人差があることが特徴です。
免疫システムの状態やがんの種類・進行度によって、最適な治療法が異なるため、自分に合った免疫療法を選ぶのが難しい場合もあります。
ですので、免疫療法を検討する際は、治療効果だけでなくリスクや注意点についても医師と十分に話し合うことが重要です。
また、免疫療法の中には、特定の副作用をもたらすものも存在します。
例えば、免疫チェックポイント阻害薬は、一部の患者さまに発熱や疲労感、皮膚の赤みやかゆみなどを引き起こす可能性があるとされています。
さらに、免疫療法の一部は新しい治療法であり、全てが保険適用になるわけではないため、経済的な負担も考慮する必要があります。
免疫療法は新しいがん治療法ですが、メリットとリスクを理解した上で、適切に活用しましょう。
光免疫療法

光免疫療法は、近年注目を集めている新たながん治療法で、一部では「第5のがん治療」と呼ばれています。
この治療法は、がん細胞に特異的に結合する薬剤を投与した後、近赤外線レーザーを照射することで、がん細胞を選択的に攻撃します。
この方法により、健康な細胞への影響を最小限に抑えながら、がん細胞を死滅させることができます。
また、光免疫療法は他の治療法との併用も可能であり、標準治療に加えて追加の治療として利用できます。
多角的ながん治療を行うことで、患者さまの症状や状況に合わせて柔軟に治療方針を立てることができます。
また、光免疫療法は、日本では「切除不能な局所進行または局所再発の頭頸部癌」に対する治療として保険適応されています。
光免疫療法のメリット
光免疫療法は、その特性から「局所治療と全身治療の効果を兼ね備えたがん治療法」と表現されることもあります。
光免疫療法の最大の特長は、がん細胞のみを選択的に破壊できる点です。
正常な細胞には影響を及ぼさず、体への負担を最小限に抑えながら、がん細胞を攻撃します。
さらに光免疫療法の興味深い点は、治療によって破壊されたがん細胞の周囲に存在する免疫細胞が、がん細胞の抗原情報を全身の免疫細胞に伝達することです。
これにより、照射部位から離れた転移したがん細胞に対しても、体内の免疫システムが反応し、攻撃を行うことが期待されます。
そして、光免疫療法では重篤な副作用のリスクが低いと言われています。
副作用としては、出血、舌や喉の腫れ、痛み、アレルギー反応、光線過敏症や皮膚障害などが報告されていますが、慎重な管理と適切なケアで対処できることが多いです。
光免疫療法のデメリット
光免疫療法は、一部の例外を除き、日本では自費診療となります。
具体的には「切除不能な局所進行又は局所再発の頭頸部癌」に対する治療については、保険適用の対象となりますが、それ以外のケースでは自己負担となります。
また、治療の実施にはいくつかの制限が存在します。
特に重要なのが「光が届かない部位には治療ができない」という点です。
治療は近赤外線レーザーによる光照射が必要なため、照射可能な範囲に限りがあります。
さらに、治療後は一定期間、行動に制限が生じることがあります。
投与された薬剤は体内に一定期間留まるため、直射日光や強い光を避ける必要があります。
このため、日常生活に一部制限が出たり、入院が必要になったりするケースもあります。
がんの状態や本人の希望を考慮して治療方法を検討しましょう

がんの治療法は、手術、放射線、薬物、免疫、光免疫など、多岐にわたります。
それぞれの治療法は、がんの種類や進行度、患者さまの状態に合わせて選択され、異なるメカニズムでがん細胞を攻撃します。
また、これらの治療法は、単独で用いられることもあれば、多くの場合、複数の治療法と組み合わせることが可能です。組み合わせることで、治療効果を高めることが期待できます。
最適な治療法は、がんの種類や進行度、体調、そして患者さまの希望など、患者さま一人一人の状況によって異なります。
治療の選択は非常に重要であり、その判断には専門家との密な相談が不可欠です。
担当医とともに、全体の治療計画を立てる際には、患者さま自身の希望や生活状況なども含めて、多角的な視点から考慮することが大切です。
まとめ
今回の記事では、手術療法、放射線療法、薬物療法、免疫療法、光免疫療法などの主要ながん治療法について解説しました。
それぞれに特徴とメリット、デメリットやリスクがあり、どの治療法が適しているかは、患者さまのがんの状態や体調、そしてご本人の希望によって異なります。
複数の治療法を組み合わせることで、より良い治療効果が期待できます。
同仁がん免疫研究所では、免疫療法の一つとして「6種複合免疫療法」を提供しています。
6種複合免疫療法は、患者さまご自身の免疫細胞を活性化・増殖させてがんと闘う力を増強させる治療法です。
従来の治療法と比べ、副作用が軽微で体への負担が少ないと言われています。
6種複合免疫療法の特徴
①がん3大療法との併用が可能。ほぼ全てのがん※に対応
②副作用が少なく、続けやすい療法
③厚生労働省の許可を受けた施設で細胞培養を行う
※一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
医療機関での治療の流れ

医療機関での採血後、血液は細胞加工センターへ送られ、ここで患者さまのがんに特化したオーダーメイドの培養を行います。
約3週間後、増殖・活性化された免疫細胞は治療用バッグに入れられ、採血をした医療機関で投与が行われます。
6種複合免疫療法の治療効果
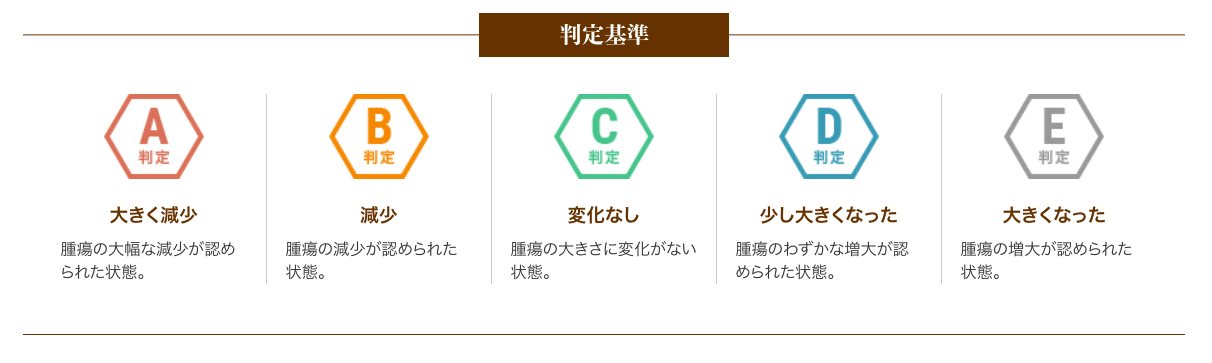
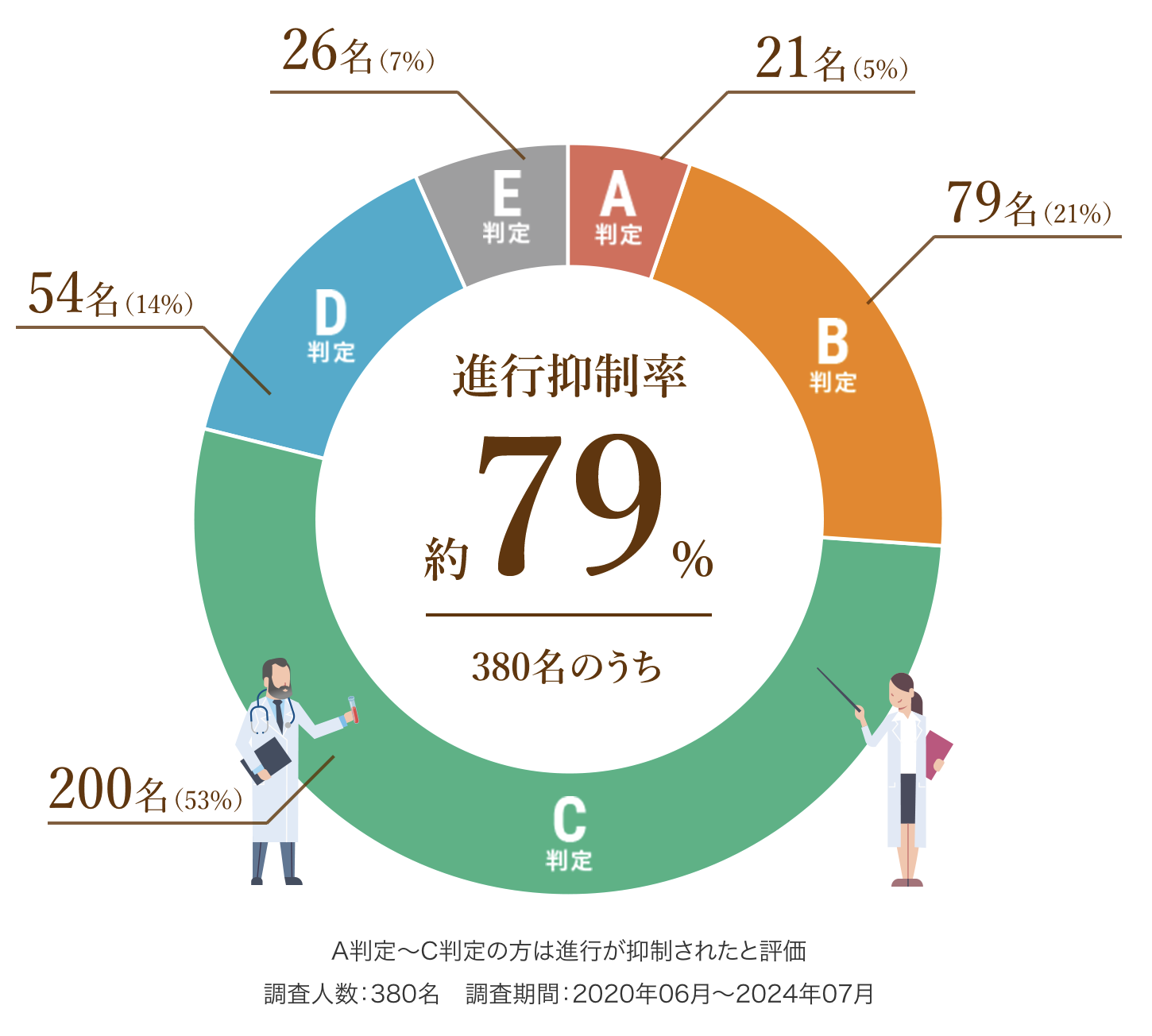
以下は、6回(1クール)の治療を終えた患者さまの治療効果を紹介します。
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。

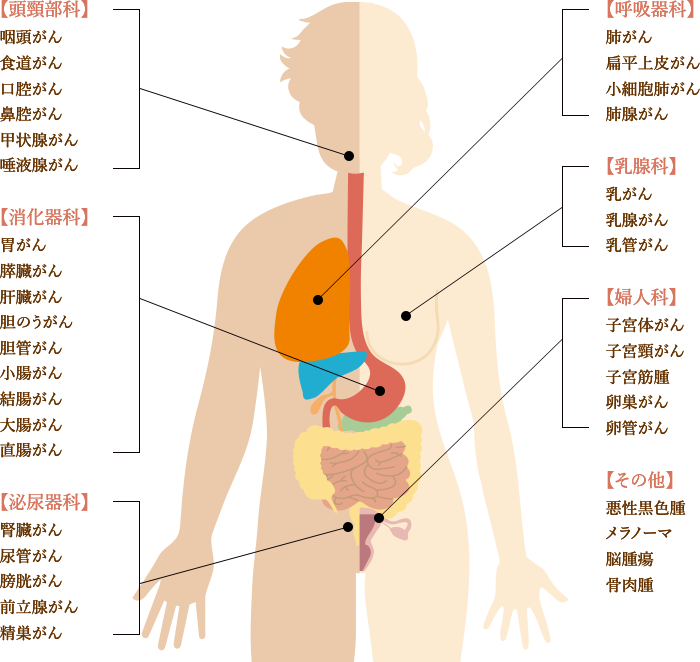
また、6種複合免疫療法の特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
同仁がん免疫研究所では、最先端の医療技術を用いて、個々の患者さまの体質やがんの状態に合わせた免疫療法のご提案が可能です。
まずは今すぐ、詳しい内容をお問い合わせください。専任スタッフにより丁寧にご説明します。
6種複合免疫療法についてさらに詳しく知りたい方はこちらよりご確認ください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-350-552
受付時間月曜〜金曜/09:00 - 18:00
土曜/09:00 - 13:00