がん患者様のためのお役立ちブログ


大腸がんの原因とは? 危険因子や要因について解説
大腸がんは、私たち現代人にとって決して他人事ではありません。
食生活の欧米化や運動不足など、日常生活に潜む様々な要因が複雑に絡み合い、その発症リスクを高めていると考えられています。
今回の記事では、大腸がんの原因と危険因子について、さらに新しい治療法である6種複合免疫療法について、詳しく解説します。
【がんの治療の選択肢としておすすめする「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
INDEX
大腸がんの原因と危険因子(リスクファクター)

大腸がんは、生活習慣や遺伝的要因などさまざまな要因が複雑に関係して発症すると考えられています。
はっきりとした単一の原因は明らかになっていませんが、いくつかの危険因子(リスクファクター)が知られており、日常の生活の中で注意できるものも少なくありません。
以下に主な危険因子をまとめます。
| 危険因子 | 内容 |
| 食生活の偏り | 赤身肉や加工肉の過剰摂取、食物繊維不足がリスクとされる |
| 運動不足 | 身体活動の少なさは腸の動きを鈍らせ、がんのリスクを高める |
| 肥満 | 特に内臓脂肪型肥満が大腸がんの発症リスクと関連 |
| 飲酒・喫煙 | アルコールやたばこは発がん性物質との関連が報告されている |
| 加齢 | 発症は50歳以降に多く、年齢とともにリスクも上昇 |
| 大腸ポリープの既往 | 腺腫性ポリープは将来がん化する可能性があり、定期的な内視鏡検査が推奨される |
| 家族歴・遺伝性疾患 | 家族に大腸がん患者さまがいる場合や、家族性大腸腺腫症などの遺伝性疾患がある場合は注意が必要 |
これらの危険因子の多くは、生活習慣の改善によってリスクを下げることが可能です。
例えば、野菜や果物を意識して摂る、適度に運動する、禁煙するといった基本的な健康習慣が、大腸がん予防にもつながります。
遺伝的要因

大腸がんの発症には生活習慣だけでなく、遺伝的な背景が関与することもあります。
ここでは、遺伝的要因として知られている代表的な疾患について解説します。
家族性大腸腺腫症(FAP)
家族性大腸腺腫症(FAP:Familial Adenomatous Polyposis)は、大腸に数百〜数千個もの腺腫性ポリープが発生する遺伝性疾患で、放置するとほぼ100%の確率で大腸がんに進行するとされています。
常染色体優性遺伝で、APC遺伝子の変異が原因となり、親のいずれかが保因者である場合、子に50%の確率で遺伝します。
ポリープは10代から現れはじめ、20〜30代でがん化するリスクが高くなります。
リンチ症候群(遺伝性非ポリポーシス性大腸がん、HNPCC)
リンチ症候群(HNPCC:Hereditary Non-Polyposis Colorectal Cancer)は、遺伝性の大腸がんの中で最も頻度が高い疾患で、ミスマッチ修復遺伝子(MLH1、MSH2、MSH6など)の変異が原因です。
この遺伝子変異により、DNAの修復が正常に行われなくなり、がん化のリスクが高まります。
特徴としては、大腸に多数のポリープができることは少なく、比較的若い年齢(40代以下)での発症が多い点が挙げられます。
また、大腸がんだけでなく、子宮体がんや卵巣がん、胃がん、小腸がんなど他のがんのリスクも高くなります。
その他の遺伝性疾患
大腸がんのリスクを高める遺伝性疾患には、家族性大腸腺腫症(FAP)やリンチ症候群(HNPCC)以外にも、いくつかのまれな疾患が知られています。
これらの疾患は一般にはあまり見られませんが、がんの発症リスクが非常に高いため、家族歴がある場合は注意が必要です。
代表的な遺伝性疾患は以下の通りです。
| 疾患名 | 特徴 |
| MAP(MUTYH関連ポリポーシス) | 両親から遺伝子変異を受け継ぐ常染色体劣性疾患。ポリープ多数でがん化リスクあり。 |
| Peutz-Jeghers症候群 | 消化管に過誤腫性ポリープが多発。口唇や皮膚に色素沈着が見られる。がん全般のリスク増。 |
| 若年性ポリポーシス症候群 | 小児期からポリープが多発し、消化管出血やがん化のリスクがある。 |
これらの疾患はいずれも定期的な内視鏡検査や、必要に応じた予防的手術の検討が重要とされます。
家族内に若年で大腸がんを発症した人がいる場合などは、遺伝カウンセリングや遺伝子検査を検討することが推奨されます。
生活習慣と食の欧米化

近年の大腸がんの増加には、生活習慣の変化や「食の欧米化」が大きく影響していると考えられています。
ここでは、日常の習慣に関わる主なリスク要因について詳しく解説します。
食生活
食生活の欧米化により、大腸がんのリスクが高まっているといわれています。
特に、赤身肉や加工肉(ハム・ベーコン・ソーセージなど)の過剰摂取は、発がん性が指摘されており注意が必要です。
一方で、食物繊維の摂取不足も腸内環境の悪化を招き、がんのリスクを高める要因とされています。
また、脂質の多い食事は腸内で発がん性物質を生成しやすく、野菜や果物の摂取量が少ないとそれらの排出が妨げられます。
バランスの取れた食事を意識することが、予防の第一歩です。
| リスクとなる食習慣 | 具体例 |
| 赤身肉・加工肉の過剰摂取 | 牛肉、豚肉、ハム、ソーセージ、ベーコンなど |
| 食物繊維の不足 | 野菜、果物、海藻、豆類などの摂取量が少ない |
| 高脂肪・高カロリーな食生活 | 揚げ物やファストフード、菓子類の常習的な摂取 |
毎日の食事の見直しが、大腸がん予防につながります。
運動不足
運動不足は、大腸がんのリスクを高める要因のひとつとされています。
身体を動かす機会が少ないと、腸のぜん動運動が低下し、腸内に発がん性物質が長くとどまりやすくなるためです。
また、運動不足は肥満やインスリン抵抗性の悪化にもつながり、がん細胞の増殖を促す環境をつくるとも考えられています。
日常生活において、以下のような活動を意識的に取り入れることが効果的です。
| 推奨される運動習慣 | 具体例 |
| 中強度の有酸素運動 | ウォーキング、ジョギング、自転車などを週150分以上 |
| 筋力トレーニングの併用 | スクワットや軽いダンベルトレーニングなど |
| 座りすぎを避ける生活 | 1時間に1回は立ち上がって体を動かすなど |
継続的な運動習慣は、がん予防だけでなく生活習慣病の予防や精神的な健康維持にも役立ちます。
無理のない範囲から始めて、できるだけ日常に取り入れていくことが大切です。
肥満
肥満、特に内臓脂肪型肥満は、大腸がんの発症リスクを高めることが多くの研究で明らかにされています。
脂肪組織は単なるエネルギーの貯蔵庫ではなく、ホルモンや炎症性物質を分泌する臓器のような働きがあり、これらががん細胞の増殖を促進する可能性があります。
また、肥満はインスリン抵抗性の悪化や慢性的な炎症状態を引き起こしやすく、これもがんの発症に関与するとされています。
| 肥満と大腸がんの関係 | 内容 |
| 内臓脂肪の蓄積 | 特に男性に多く、大腸がんとの関連が強い |
| 慢性炎症の持続 | 免疫の乱れにより発がんリスクが上昇する |
| インスリン分泌の異常 | 細胞増殖を刺激するIGF-1が活性化しやすくなる |
健康的な体重を保つことは、大腸がんの予防だけでなく、糖尿病や心疾患のリスク軽減にもつながります。
バランスの取れた食事と定期的な運動が、肥満の予防と改善の鍵です。
喫煙
喫煙は、肺がんだけでなく大腸がんを含む多くのがんのリスクを高める要因として知られています。
たばこに含まれる有害物質は血流に乗って全身に影響を及ぼし、腸の粘膜を傷つけたり、遺伝子変異を引き起こすことが報告されています。
特に長年にわたる喫煙や、喫煙開始年齢が若い場合には、リスクがより高くなるとされています。
| 喫煙が与える影響 | 内容 |
| 発がん物質の蓄積 | ニトロソアミンや多環芳香族炭化水素などが腸内に蓄積 |
| 酸化ストレスの増加 | 細胞のDNA損傷を誘発し、がん化の原因となる |
| 炎症反応の促進 | 腸内の慢性炎症を悪化させ、がんの土壌をつくる |
禁煙は、大腸がんを含む複数のがんリスクを減らす最も効果的な方法の一つです。
喫煙習慣がある方は、健康のためにも早めの禁煙を検討することが望まれます。
適度な飲酒
「適度な飲酒」であっても、大腸がんのリスクを高める可能性があることが知られています。
アルコールは体内でアセトアルデヒドという発がん性のある物質に代謝され、この物質が大腸の細胞にダメージを与え、がん化を促すと考えられています。
また、アルコールの摂取量が多くなるほどリスクは上昇し、飲酒習慣が長期間にわたる場合も注意が必要です。
| 飲酒と大腸がんの関係 | 内容 |
| アセトアルデヒドの影響 | DNA損傷や炎症反応を引き起こす |
| 飲酒量が多い人のリスク上昇 | 1日2合以上の飲酒で大腸がんリスクが有意に高まることが報告されている |
大腸がんの予防には、完全な禁酒までは求められなくても、飲酒量を減らす・休肝日を設けるといった工夫が効果的です。
健康維持の観点からも、アルコールの摂取は「ほどほどに」が基本です。
炎症性腸疾患
炎症性腸疾患(IBD:Inflammatory Bowel Disease)は、腸に慢性的な炎症が生じる疾患群で、大腸がんの発症リスクを高めることが知られています。
特に、潰瘍性大腸炎やクローン病といった疾患が該当し、これらの病気を長期間患っていると、腸粘膜の細胞ががん化しやすくなると考えられています。
| 疾患名 | 特徴 |
| 潰瘍性大腸炎 | 大腸の粘膜にびらんや潰瘍ができる。血便・下痢が主な症状。 |
| クローン病 | 消化管全体に炎症が起こる可能性があり、腸の狭窄や瘻孔も生じやすい。 |
これらの疾患では、炎症が長期間続くことで粘膜の細胞が変異し、がんに進展するリスクが高まります。
大腸ポリープ
大腸ポリープは、大腸の内側にできる粘膜の隆起性病変で、ほとんどは良性ですが、一部のポリープはがん化することがあります。
特に「腺腫性ポリープ」と呼ばれるタイプは、大腸がんの前がん病変とされています。
ポリープは自覚症状がないことが多く、健診や内視鏡検査で偶然見つかるケースが一般的です。
大きさや形、組織の性質によってがん化のリスクが異なるため、医師の判断により切除の必要性が決まります。
| ポリープの種類 | 特徴・リスク |
| 腺腫性ポリープ | 最も多く、がん化のリスクあり |
| 過誤腫性・炎症性ポリープ | 通常は良性で、がん化のリスクは低い |
ポリープの既往がある人は、定期的なフォローが推奨されます。
大腸がんの新しい治療法:免疫療法
大腸がん治療において、従来の手術・抗がん剤・放射線療法に加え、「免疫療法」が新たな選択肢として注目されています。
免疫療法は、がんに対する体の免疫機能を活性化させることで、がん細胞を攻撃・排除する仕組みです。
特に、MSI-HighやdMMRといった遺伝的特徴を持つ一部の大腸がんでは、免疫チェックポイント阻害剤が高い効果を示すことが報告されています。
さらに最近では、複数の免疫細胞を利用してがんへの攻撃力を高める「6種複合免疫療法」という新しい治療法にも関心が集まっています。
以下、6種複合免疫療法について、さらに詳しく解説します。
副作用が少ない6種複合免疫療法
「6種複合免疫療法」の特徴を3つ紹介します。
①がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
②副作用が少ないため、体への負担も小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、6種複合免疫療法なら治療を継続できる可能性があります。
また、費用は治療ごとでのお支払いのため、医療費を一度にまとめて支払う必要もありません。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血によって取り出した免疫細胞を培養し、活性化させた後点滴で体内に戻すという治療法です。方法は、採血と点滴だけの通院治療です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果を紹介します。
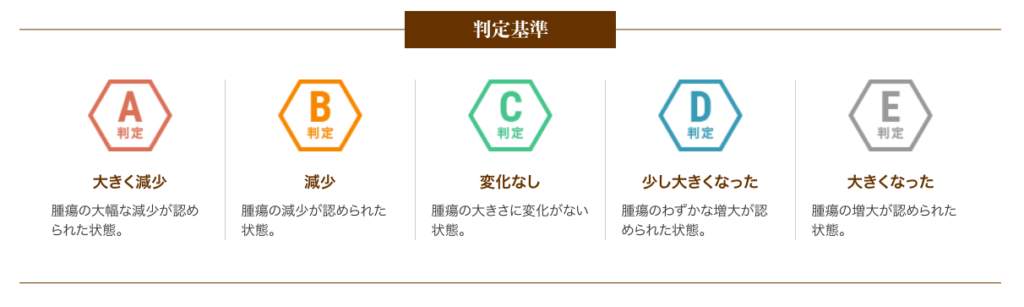

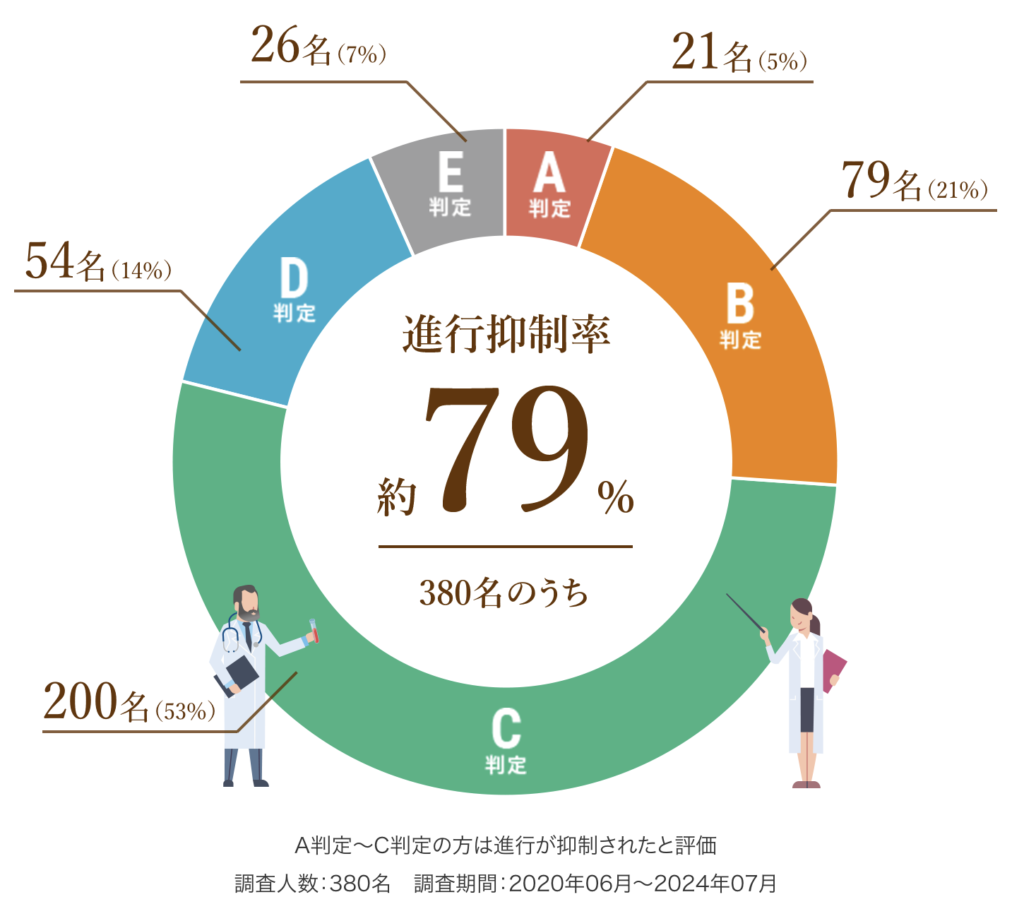
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
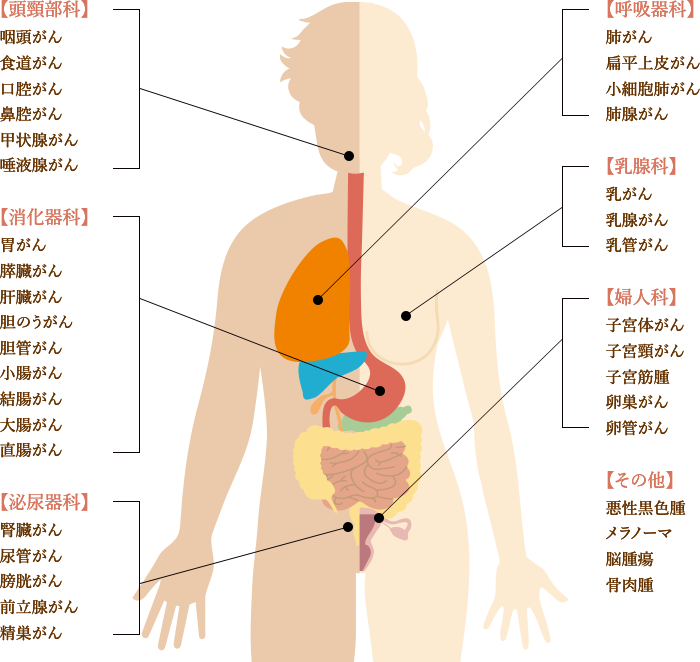
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
詳細は以下よりお問い合わせください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-350-552
受付時間月曜〜金曜/09:00 - 18:00
土曜/09:00 - 13:00