がん患者様のためのお役立ちブログ


ステージ4の膀胱がんは手遅れ? 生存率や余命、免疫療法について解説
膀胱がんは、尿をためる臓器である膀胱の内側にできる悪性腫瘍で、高齢の男性に多く発症します。
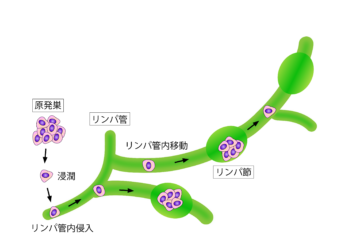
血尿などの症状から発見されることが多いですが、進行すると他の臓器やリンパ節、骨などに転移することもあります。
ステージ4は最も進行した状態で、「治療法はあるのか」「余命はどのくらいか」「完治の可能性はあるのか」など、深い不安を抱える方も少なくありません。
しかし、現在では抗がん剤治療に加えて、免疫療法や緩和ケアなど、症状や体の状態に合わせた多様な選択肢があります。
今回の記事では、ステージ4(Ⅳ期)の膀胱がんに焦点を当て、ステージ別の主な症状や治療法について解説します。
【がんの治療の選択肢としておすすめしたい「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
今すぐ詳細を知りたい方は、以下よりお問い合わせください。
INDEX
膀胱がんとは?
膀胱がんは、膀胱に発生するがんの総称です。
膀胱は腎臓で作られた尿を蓄え、尿意を感じると排尿によって尿を排出する働きを持つ重要な臓器です。膀胱がんが進行すると、さまざまな症状が現れることがあります。
膀胱がんのリスクを高める主要な要因の一つが喫煙です。
膀胱がんの50%以上が喫煙によって引き起こされると言われています。また、男性は女性に比べて発症リスクが高く、特に60歳以上で罹患しやすい傾向があります。
膀胱がんの種類

膀胱がんは主に次の3種類に分類されます。
以下、詳しく見ていきましょう。
表在性膀胱がん
1つ目は、表在性膀胱がんです。
表在性膀胱がんとは、膀胱表面の粘膜にとどまっており、膀胱の筋層には広がっていないがんのことをいいます。
表面がぶつぶつしているカリフラワー様であることが多く、がんは膀胱の内側の空洞に向かって出ています。
浸潤(がんが周囲に広がること)や転移することはあまりなく、膀胱がんの多くがこのタイプです。
がんが袋の内側の粘膜(移行上皮)だけにとどまり、その外側の筋層までは達していないことが特徴です。内視鏡で見ると、表面がぶつぶつした乳頭状を呈しています。
膀胱がんの多くがこのタイプに該当します。
浸潤性膀胱がん
2つ目は、浸潤性膀胱がんです。
浸潤性膀胱がんとは、膀胱筋層まで広がった膀胱がんをいいます。
がんの表面がきれいなカリフラワー状ではないことが多く、こぶのように盛り上がったものから、膀胱の粘膜の下に根を張るように広がって発育して粘膜がむくんで見えるものなど様々です。
膀胱の壁から外側に広がりやすく、転移もしやすいがんです。
上皮内がん
3つ目は、上皮内がんです。
上皮内がんは、膀胱の表面に隆起などは見られないものの、膀胱粘膜に沿って悪性度の高いがん細胞が存在している状態です。
これは初期の膀胱がんにあたりますが、放置すると浸潤性のがんに進行する可能性があるため注意が必要です。
また、がんが拡大・転移するリスクが高いのも特徴です。
膀胱がんの症状

次に、膀胱がんの症状を見ていきましょう。
膀胱がんの初期症状として、最も多いのが血尿です。
膀胱炎とは異なり、痛みを伴わないことが一般的です。
数日で血尿が止まることもありますが、放置せずに必ず病院で診察を受けることが必要です。
ただし、血尿が出たからといって、必ずしも膀胱がんであるとは限りません。場合によっては、以下のような症状が現れることもあります。
- 排尿痛
- 頻尿
- 排尿困難
これらは膀胱炎に似た症状ですが、抗生剤を服用しても改善しにくいのが特徴です。
さらに、膀胱がんが進行すると、以下のような症状が現れることがあります。
- 尿が出にくくなる
- わき腹や腰、背中に痛みが生じる
- 足がむくむ
これらの症状が現れた場合は、放置せずに早めに病院を受診することが重要です。
膀胱がんが進行してから発覚すると「手遅れだった」という事態になりかねませんので、注意が必要です。
膀胱がんのステージ
続いて、膀胱がんのステージについて解説します。
膀胱がんのステージ(病期)は、0期〜IV期に分けられます。
| ステージ0(0期) | 膀胱の内側の組織にとどまっている状態 |
| ステージ1(Ⅰ期) | 膀胱の内膜に隣接する結合組織にまでがんが広がっている状態 |
| ステージ2(Ⅱ期) | 膀胱の筋肉組織にまでがんが広がっている状態 |
| ステージ3(Ⅲ期) | 膀胱から周辺の脂肪層に広がり、生殖器にまで達しているケースもある |
| ステージ4(Ⅳ期) | 膀胱から腹壁または骨盤壁に広がっている、あるいはリンパ節や骨、他の臓器に転移している状態。一般的に末期がんと呼ばれることが多い |
ステージはTNM分類と呼ばれる、以下の3つの要素で決定されます。
- T:がんの深達度
- N:骨盤内のリンパ節への転移の有無や程度
- M:がんができた場所から離れた臓器やリンパ節への転移の有無
膀胱がんの5年生存率と余命
膀胱がんの5年生存率について、ステージ別にご紹介します。
がん治療における5年生存率は「手術から5年後に生存しているかどうか」を示す指標です。
ただし、これは完治を意味するものでも、正確な余命を示すものでもありません。
たとえ治療後5年が経過しても、再発のリスクは残るため、あくまで一つの目安として参考にすることが大切です。
- ステージ1:82.0%
- ステージ2:53.9%
- ステージ3:40.2%
- ステージ4:18.3%
(参考:がん情報サービス 院内がん登録生存集計結果閲覧システム)
膀胱がんの病理診断
続いて、膀胱がんの病理診断について解説します。
膀胱がんの治療法を決める前に行われるのが、経尿道的膀胱腫瘍切除術(TURBT)による病理診断です。
この検査では、がんの進行度や深達度、性質を正確に診断することができ、膀胱がんのほぼ全例で実施されます。
TURBTは診断を目的とした検査であると同時に、腫瘍を切除する手術方法の一つでもあります。
尿道から膀胱内に内視鏡を挿入し、がんの部位を観察しながら切除を行います。
特に早期の膀胱がんであれば、この手術のみで根治が期待できるケースもあります。
ステージ4=手遅れではない! ステージ別の膀胱がんの主な治療法

膀胱がんの治療において、ステージ3や4だからといって、すぐに手遅れと判断するのは早計です。
担当医とともに慎重に治療法を検討することが重要です。ただし、意識や呼吸の異常、全身が黄色くなるといった命に関わる症状が現れた場合は、緩和ケアへの移行を検討することがあります。
緩和ケアとは、がんによる身体的および精神的な苦痛を和らげる取り組みです。
進行したがんに限らず、早い段階から受けることができ、タイミングは患者さま自身で選択できます。
なお、ここで紹介する治療法は一般的な標準治療の選択肢であり、最終的な治療方針は、患者さまと担当の医師が話し合って決定します。
また、膀胱がんの治療は妊娠や出産に影響を及ぼす可能性があるため、将来子どもを希望している場合は、治療法の検討段階で医師に相談することをお勧めします。
以下、ステージ別の膀胱がんの主な治療法について解説します。
ステージ0~1の治療法
ステージ0〜1の膀胱がんに対する主な治療法を紹介します。
TURBT後、再発を予防するために、膀胱内に抗がん剤や免疫力を高めるBCG(ウシ型弱毒結核菌)を注入する膀胱内注入療法が一般的に行われます。
場合によっては、膀胱を摘出しなければならないこともあります。
膀胱内注入療法の主な副作用
膀胱内注入療法には以下のような副作用を伴うことがあります。
- 頻尿
- 排尿時の痛み
- 血尿
- 発熱 など。
特に、BCG注入療法では副作用が出やすく、重い副作用として間質性肺炎や感染症を引き起こす恐れがあります。
ステージ2~3の治療法
ステージ2〜3の膀胱がんに対する主な治療法を紹介します。
筋肉層にまで浸潤したがん、またはそれ以上に進行したがんに対しては「膀胱全摘除術」と呼ばれる、膀胱を摘出する手術療法が必要となります。
男性の場合は、膀胱、前立腺、精嚢、遠位尿管、骨盤内のリンパ節を摘出します。
女性の場合は、膀胱、子宮、腟の一部、遠位尿管、尿道、骨盤内のリンパ節を摘出します。
膀胱を摘出すると、尿を体外に排出するための新しい経路を作る「尿路変向術」が必要です。尿路変向術には、以下のような方法があります。
・回腸導管造設術
・自排尿型新膀胱造設術
・尿管皮膚瘻造設術
この新しい尿路は生涯にわたって使用するため、手術の選択はがんの位置や患者さまの全身状態を考慮して慎重に決定されます。
また、手術後にがんの再発を予防するために、抗がん剤治療などの追加治療を行う場合もあります。
膀胱全摘除術後の主な合併症
膀胱全摘除術に伴う主な合併症には、次のようなものがあります。
- 手術部位の縫合不全
- 感染症
- 性機能障害
尿路変向術の主な合併症
尿路変向術後に起こり得る主な合併症は、以下の通りです。
- 腸閉塞による腹痛、吐き気、嘔吐
- 縫合不全
- 尿漏れ
- 排尿困難
ステージ4の治療法
ステージ4の膀胱がんの主な治療法について解説します。
全身の状態が良くない場合や、がんが広範囲に転移している場合、手術は困難となるため、一般的には薬物療法が選択されます。
薬物療法では、がんの腫瘍を縮小させることを目指し、主に「細胞障害性抗がん薬」や「免疫チェックポイント阻害薬」が使用されます。
細胞障害性抗がん薬は、がん細胞の増殖を抑えるために使われる薬剤です。
通常、点滴で投与され、正常な細胞にも影響を与える可能性があります。
免疫チェックポイント阻害薬は、T細胞やがん細胞のアンテナに作用し、免疫にブレーキがかかることを防ぐ薬です。
細胞障害性抗がん薬が効果を示さなかった場合や、がんが再発した際に使用されることが多いです。
薬物療法の主な副作用
薬物療法の主な副作用を紹介します。
細胞障害性抗がん薬の副作用は、吐き気、食欲不振、貧血、口内炎、脱毛、白血球減少、血小板減少などです。
免疫チェックポイント阻害薬の副作用は、かゆみ、疲労、吐き気、免疫関連副作用(甲状腺機能低下症など)などです。
各ステージの治療と組み合わせられる膀胱がんの治療法
膀胱がんの治療法には、免疫細胞療法も選択肢として挙げられます。
これは新たな治療法として研究が進められており、手術や放射線治療、薬物療法と組み合わせることで相乗効果が期待されるものです。
特に再発や転移の予防に効果的で、重篤な副作用が少ないという点が特徴です。
ただし、まれに軽度の発熱や発疹などの副作用が見られることがあります。
免疫細胞療法は一口に言ってもさまざまな種類が存在し、治療の内容は異なる場合があります。
ここでは代表的な免疫細胞療法の種類と、その概要を紹介します。
| アルファ・ベータT細胞療法 | アルファ・ベータT細胞療法は、患者さま自身の血液からT細胞を取り出し、体外で大量に増やし、活性化させて再び体内に戻す治療法です。これは、活性化リンパ球療法の一種であり、化学療法や放射線療法の効果を補強する可能性も示唆されています。多くの機関で長年行われており、信頼性が高いと考えられています。 |
| 活性化Tリンパ球療法 | 活性化Tリンパ球療法は、患者さまの血液からリンパ球を取り出し、体外で活性化・増殖させて体内に戻す治療法です。医療関係者の間で「ラック」と呼ばれることもあります。 |
| NK細胞療法 | NK細胞療法は、NK細胞が持つがん細胞を発見すると真っ先に単独で攻撃するという働きを利用して、患者さま自身の免疫細胞を用いてがん細胞にアプローチする治療法です。特殊なNK細胞培養培地を用いることで、強力な殺傷能力を持つNK細胞を効率的に増やすことができます。 |
| 6種複合免疫療法 | 6種複合免疫療法は、体内の免疫細胞を一度取り出し、体外で活性化・増殖させた後、再び体内に戻すことで、がんと闘う力を強化する療法です。がん細胞を発見、認識、攻撃といった異なる役割を持つ複数の免疫細胞を同時に増やし、活性化させることで、がんと闘う力を増強させます。 |
ステージ4の膀胱がんと6種複合免疫療法
今回の記事では、「ステージ4の膀胱がんは手遅れなのか?」という疑問について解説しました。
結論として、ステージ4の膀胱がんだからといって必ずしも手遅れではありません。ステージ3や4であっても、適切な治療法を担当医と慎重に検討することが重要です。ただし、命の危険を示す症状が現れた場合には、標準治療から緩和ケアなどに切り替える場合もあります。
ステージ別の膀胱がんの主な治療法は、以下の通りです。
ステージ0〜1では膀胱内に抗がん剤や、免疫力を高めるBCG(ウシ型弱毒結核菌)などを注入する膀胱内注入療法が検討されます。
ステージ2〜3の膀胱がんでは、膀胱を摘出する膀胱全摘除術が検討されます。
ステージ4の膀胱がんでは、薬物療法が一般的に選択され、細胞障害性抗がん薬や免疫チェックポイント阻害薬が使用されます。
同仁がん免疫研究所は、今回紹介した免疫療法の一つである「6種複合免疫療法」を提供しています。以下、詳しくご紹介します。
副作用が少ない6種複合免疫療法
同仁がん免疫研究所が提供する「6種複合免疫療法」の特徴を3つご紹介します。
①がん3大療法との併用が可能で、ほぼ全てのがんに対応する
がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、一部(T細胞・NK細胞・NKT細胞型白血病/T細胞・NK細胞・NKT細胞型悪性リンパ腫)を除く、ほぼ全てのがんに対応します。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
②副作用が少ないため、体への負担も小さい治療法である
患者さまご自身の免疫細胞を使用するため、抗がん剤のような強い副作用がほとんどありません。
そのため、他のがん治療で治療継続は困難と判断された場合でも、免疫療法なら治療を継続できる可能性があります。
また、費用は治療ごとでのお支払いのため、医療費を一度にまとめて支払う必要もありません。
③入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血によって取り出した免疫細胞を培養し、活性化させた後、点滴で体内に戻すという治療法です。
そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果をご紹介します。
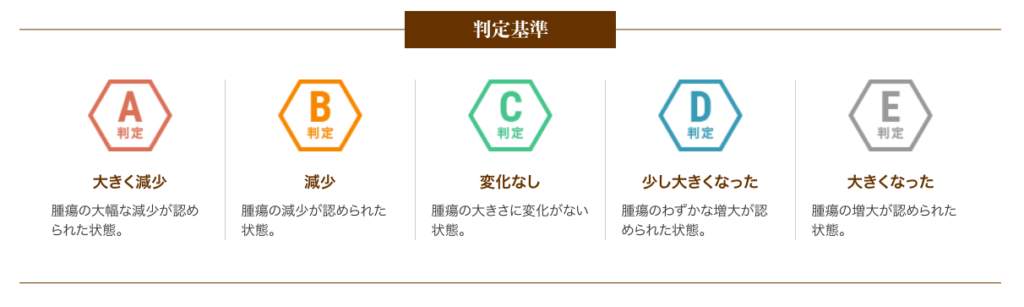

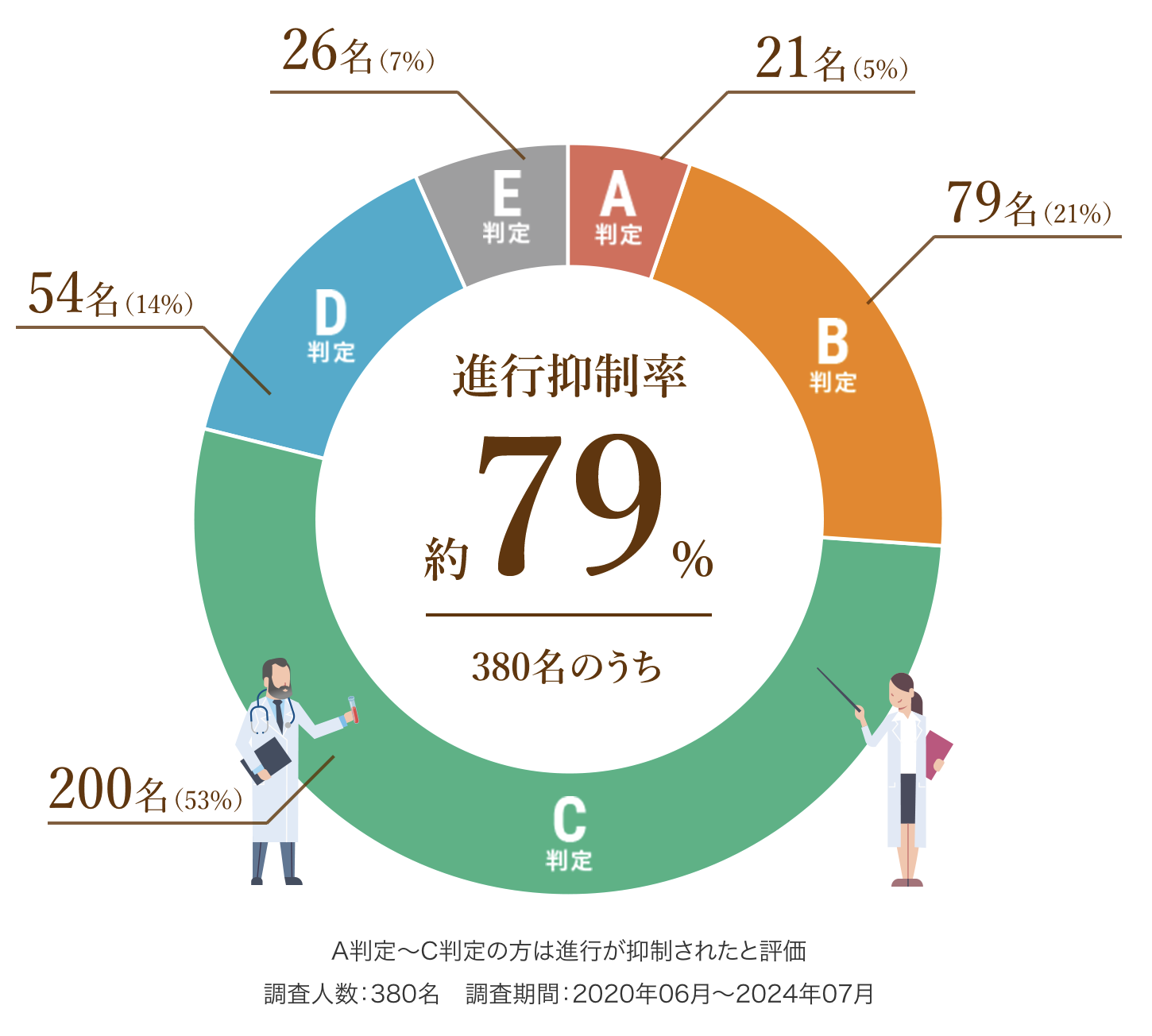
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
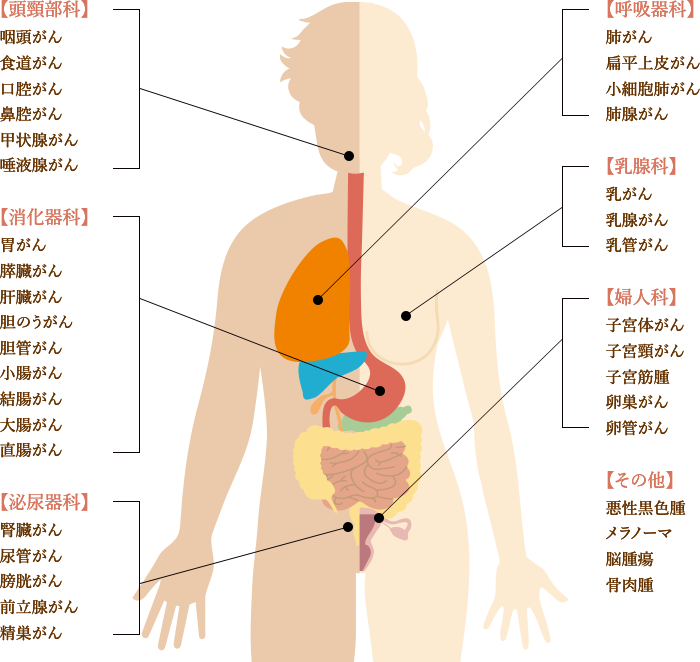
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
詳細は以下よりお問い合わせください。
6種複合免疫療法の注意点
免疫力を利用してがん細胞を攻撃する6種免疫療法は、一般的ながん治療と比べて体への負担が少なく、体力を温存しながら治療を進めることが可能です。
しかし、この治療法には一つの注意点があります。
それは、6種複合免疫療法は自由診療であるということです。つまり、治療費は全て自費で賄わなければなりません。
治療は提携医療機関で行われますが、公的医療保険の適用外であり、がん保険の「先進医療特約」なども適用されません。
保険治療と比べると治療費が高額に感じられるかもしれませんが、6種複合免疫療法には他の治療法にない多くの利点があります。ご興味のある方は、まずは同仁がん免疫研究所にご相談ください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-350-552
受付時間月曜〜金曜/09:00 - 18:00
土曜/09:00 - 13:00