がん患者様のためのお役立ちブログ


腹膜播種(ふくまくはしゅ)とは?症状・原因・治療法と新たな選択肢を徹底解説

がんの進行度を示すステージにおいて、一つの大きな分岐点となるのが「腹膜播種」の有無です。
かつては「有効な治療法が少ない」とされてきたこの状態ですが、現在は化学療法の進歩や新しい手術手技の登場により、その常識は大きく変わりつつあります。
この記事では、腹膜播種の基礎知識から、標準治療、そして現在注目されている最新の治療選択肢までを網羅的に解説しました。
根拠のある正しい知識を身につけ、今後の治療の選択に役立てていただけると嬉しいです。
INDEX
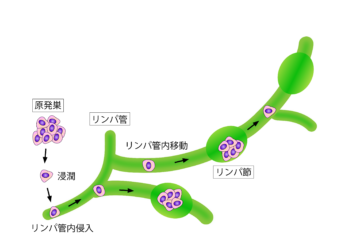
腹膜播種とは何か
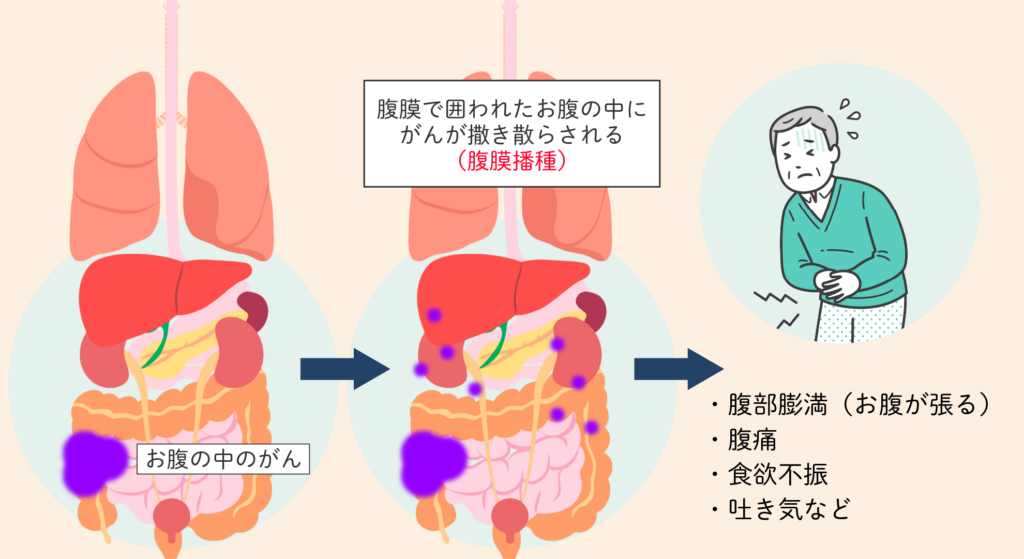
腹膜播種(ふくまくはしゅ)とは、お腹の中の一部のがんが、腹膜で囲われたお腹の中に撒き散らされた状態のことです。
そもそも「腹膜」とは、胃や腸、肝臓、卵巣などの臓器を包み込み、腹腔(ふくくう)という空間を作っている膜のことです。臓器を保護し、動きをスムーズにする重要な役割を担っています。
一方で「播種(はしゅ)」という言葉には、「種をまく」という意味があります。
その言葉の通り、臓器で発生したがんが進行して壁を突き破り先ほどの「腹腔」に露出すると、がん細胞がまさに種のようにこぼれ落ちます。
そして、腹膜のあちこちに付着して増殖していきます。
このように、がん細胞がお腹全体に散らばった状態が「腹膜播種」です。
腹膜播種が起こると、胃や肝臓、腸などの表面でがんが進行するため、腹部膨満(お腹が張る)、腹痛、食欲不振、吐き気などの症状が引き起こされます。
腹膜播種はがんなのか?転移との違い
腹膜播種はがんの「転移(広がり方)」の一つであり、それ自体が新しいがんではありません。
元のがん(原発巣)の細胞が腹腔内に流れ出て腹膜に定着し、そこで増殖したものです。
そのため、診断される時は「○○がん 腹膜転移(腹膜播種)」という表現が用いられます。
一般的な「転移」との一番の違いは、転移先が「特定の臓器(肝臓・肺・骨など)」ではなく「腹膜という広い面全体」に広がる点になります。肝転移や肺転移は画像検査で比較的発見しやすく、手術や局所療法で対応できるケースがあります。
しかし腹膜播種は小さな病変がお腹全体に無数に散らばるため、一つひとつを切除することは事実上不可能であり、治療が格段に困難です。
また、腹腔内に「腹水」と呼ばれる水分が大量に貯留しやすいのも腹膜播種の大きな特徴です。
これは肝転移や肺転移では起きにくい症状であり、腹膜播種の疑いを持つ重要なサインの一つです。
どこに転移しやすい?
腹膜播種が起きると、腹腔内の腹膜表面全体にがん細胞が広がる可能性があります。特に付着しやすいのは、腸間膜(腸を支える膜)・大網(胃を支える網状の組織)・横隔膜下面・骨盤腹膜・ダグラス窩(子宮や直腸の裏側の最も低い部分)などです。
これらは腹腔の中でリンパ液や腹水が流れ着きやすい場所のため広がりやすいです。
このように、お腹の中でも特に低い位置にある骨盤腹膜やダグラス窩にがん細胞が溜まりやすいことから、そこから卵巣に播種が広がって病巣を形成するケースもあります。
例えば、若い女性のスキルス胃がん患者では、播種が卵巣に広がる場合があり、「Krukenberg腫瘍:クルーケンベルク腫瘍」と呼びます。
腹膜播種は治せる?放置するとどうなる?
実際、腹膜播種は「完全に治癒(根治)させることが非常に難しい病態」であると一般的に言われています。
しかし「治せない=何もできない」ということではありません。症状をコントロールしながら進行を抑え、生活の質(QOL)を維持しつつ延命を目指すことは十分に可能です。
播種の広がりが限局している場合や、特定のがん種(卵巣がん・大腸がんなど)では、完全減量手術(CRS)や腹腔内温熱化学療法(HIPEC)によって長期生存を達成する患者さまもいます。
実際に大腸がん腹膜播種で完全切除に成功した例では手術後7年生存率が40%というデータもあります。
出典:淡海医療センター
一方、腹膜播種を放置した場合は腹水の急速な増加・腸閉塞・栄養不良・急速な体重減少が起き、生命予後に直接影響します。「しばらく様子を見る」「治療が怖いから先延ばしにする」という選択は、状況をより困難にすることが多いため、腹膜播種が疑われる・確認された段階で早急に専門医に相談することが重要です。
腹膜播種が起こる原因とリスク因子

腹膜播種の直接的な原因は、元のがん(原発巣)が臓器の壁を突き抜けて腹腔内にがん細胞が漏れ出すことです。
がん細胞はわずか0.01ミリ程度の大きさで、最初は目にも見えず、画像検査でも発見できないほど微細な状態で播種が始まることもあります。
腹膜播種が発生するメカニズムは主に3つあります。
1つ目は「直接浸潤」と呼ばれ、原発がんが腸や胃の壁を貫通して直接腹腔内にがん細胞が露出するパターンです。
2つ目は「腹腔洗浄細胞診陽性」と呼ばれる状態で、手術中に腹腔内を生理食塩水で洗浄し回収した液を顕微鏡で調べると、目には見えなくてもがん細胞が存在することが確認されます。
これを「顕微鏡的腹膜播種」といいます。
3つ目は、手術中の操作によってがん細胞が腹腔内に飛散する場合です。
そのため、リスクが高くなる要因としては、腹膜播種と診断される時点でがんのステージが進んでいること(特にステージ3・4)、腫瘍が臓器の壁を貫通しているT4病期、腫瘍が大きい、スキルス型の胃がんなどが挙げられます。
早期発見・早期治療が最大の予防策です。
他のリスク因子として、 特定の遺伝子変異が挙げられます。
具体的には、「KRAS」「TP53」「CDKN2A」「SMAD4」などの遺伝子変異が腹膜播種を引き起こすがんで多く見られています。
出典:KRAS, TP53, CDKN2A, SMAD4, BRCA1, and BRCA2 Mutations in Pancreatic Cancer | MDPI
腹膜播種になりやすいがんの種類
腹膜播種はほぼすべてのがん種で起こりえますが、特に発生頻度が高いのは以下のがんです。
胃がん(特にスキルス胃がん)
胃がんは腹膜播種の頻度が最も高いがんの一つです。
特に「スキルス胃がん」と呼ばれるびまん性の胃がんは、胃の壁に広く浸潤して腹腔内にがん細胞を撒きやすく、発見時点でもう播種が始まっているケースも少なくありません。
スキルス胃がんの腹膜播種は胃がん全体の死亡原因の多くを占めるとされます。
大腸がん
大腸がんの腹膜播種は全大腸がん患者の5〜15%に見られるとされ、特にT4b(隣接臓器への浸潤)の症例で高頻度です。
欧米では大腸がん腹膜播種に対するCRS+HIPECが標準治療に近い位置づけになりつつあります。
膵臓がん
膵臓がんは診断時すでに腹膜播種を伴うことが多く、手術ができないケースの多さから予後が非常に厳しいがんです。
腹膜播種が確認されると切除不能と判断されることがほとんどです。
卵巣がん
卵巣がんは解剖学的に腹膜播種を起こしやすく、診断時には約70%の患者でステージⅢ(腹腔内播種)以上に進行していると言われます。
一方で化学療法への感受性が比較的高く、他のがんに比べて予後が良い傾向があります。
腹膜中皮腫
腹膜そのものに発生する特殊ながんで、アスベスト(石綿)の吸入が主な原因とされます。
腹腔内全体に腫瘍が広がるため手術困難なケースが多いですが、CRS+HIPECの恩恵を受けやすいがんの一つでもあります。
その他、子宮体がん・虫垂がん(腹膜偽粘液腫)・小腸がんでも腹膜播種が起こることがあります。
腹膜播種はどんな痛み?苦しい?症状と進行段階

腹膜播種は初期にはほとんど自覚症状がなく、患者さま自身が気づきにくい病気です。症状が出てきた頃には播種がある程度進行していることも多く、定期的な経過観察と検査が非常に重要です。
まずは、腹膜播種の前兆から見ていきましょう。
腹膜播種の初期症状
腹膜播種は、病状が進行するまで明確な症状が出にくいという特徴があります。
病気が起こる前の前兆と呼べるものはありませんが、播種が始まっていることを知らせる「初期症状(サイン)」として、原発がんの治療中や経過観察中に以下のような変化が現れることがあります。
・体重が短期間で急に落ちる(1か月に2〜3kg以上)
・食事量が減っていないのに食欲がなくなる
・お腹が重い感じがする
・排便の習慣が変わった(便秘・下痢の繰り返し)
・これまで安定していた腫瘍マーカーの値が上昇してきた
こうした変化は「疲れているだけ」「年齢のせい」などと見逃しやすいため、特にがんの治療歴がある方は少しでも気になる変化があれば主治医に速やかに伝えることが重要です。
腹膜播種は早期に発見・対処するほど、治療の選択肢が広がります。
初期から中期の症状
腹膜播種の初期(顕微鏡で播種が観察できる程度の段階)では、症状はほぼゼロです。
超音波やCT検査でも発見が難しく、手術中の腹腔洗浄細胞診で偶然見つかることもあります。
この段階ではほとんどの患者さまが「腹膜播種があること」を自覚していません。
播種が進行して腹膜上で腫瘍が目に見える大きさ(肉眼的腹膜播種)になると、少しずつ症状が現れてきます。
代表的な症状は以下のとおりです。
・腹部の張り
・重苦しさ(腹部膨満感)
・鈍い腹痛
・腹部の違和感(特定の部位に限らない広い範囲の重さ・圧迫感)
・食欲不振
・少し食べただけでお腹がいっぱいになる感覚(早期飽満感)
・吐き気、嘔吐(腸の動きが妨げられるため)
・便秘、下痢、排便困難
・体重減少(食事が十分に取れないため)
・疲れやすい・倦怠感
などです。
出典:日本腹膜播種研究会
「どんな痛みか」という点でいうと、腹膜播種による痛みは特定の1点が強く痛むというより、お腹全体が重く締め付けられる・鈍くうずくような感覚が多いと言われます。
便秘や腸の圧迫によって痛みが強くなることもあります。
進行期の症状:がん性腹膜炎へ
腹膜播種がさらに進行すると「がん性腹膜炎」と呼ばれる深刻な状態になります。
腹膜が炎症を起こしたような状態になり、腸の動きが著しく障害されます。
主な症状は以下のとおりです。
腸閉塞(イレウス):腸が腫瘍に圧迫・癒着して食べ物が通らなくなり、強い腹痛・嘔吐・ガスが出なくなるという状態になります。
黄疸:胆管が圧迫されて胆汁が流れなくなり、肌や白目が黄色くなります。
水腎症:尿管が圧迫されて尿が腎臓にたまり、腎機能が低下します。
大量の腹水:お腹が風船のように膨らみ、横隔膜が押し上げられて息が苦しくなります。
体重の急激な減少と栄養不足:食事が取れなくなることで急激に体力が落ちます。
こうした合併症が重なると生命に直接関わってくるため、早期からの症状コントロールと緩和ケアの並行が非常に重要になっています。
【がんの治療の選択肢としておすすめする「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
腹膜播種の診断方法
腹膜播種は早期発見が非常に難しく、診断には複数の検査を組み合わせる必要があります。
まず血液検査で「腫瘍マーカー」を測定します。
がんの種類によって調べるマーカーは異なり、CEA・CA19-9(大腸がん・膵臓がん)、CA125(卵巣がん)などが代表的です。腫瘍マーカーが高値を示した場合は画像検査へと進みます。
画像検査では造影CT・MRI・PET(陽電子放射断層撮影)・腹部超音波などを使います。
CTは腹水の有無・大きな播種病変の確認に有用ですが、5mm以下の微小病変は見つけにくいという限界があります。MRIは腹膜病変の性状評価に優れる場合があります。
PETはがん細胞の代謝活性を可視化できるため、播種病変が活動的かどうかの判断に使われることがあります。
腹腔鏡(お腹に小さなカメラを挿入して直接腹腔内を観察する検査)は、CT・MRIで確認が難しい微小播種の診断に非常に有用です。
また腹水がある場合はその液体を採取して顕微鏡でがん細胞を確認する「細胞診」も重要な診断手段です。
さらに、手術時に腹腔内を生理食塩水で洗浄して回収した液を調べる「腹腔洗浄細胞診」によって、目に見えない微小播種を発見できることもあります。
現在のところ、腹膜播種を完全に正確に評価できる検査は存在しません。
そのため、複数の検査結果と患者さまの症状・経過を総合的に判断することが必要です。
腹膜播種の一般的な治療法
腹膜播種に対する治療は、がんの種類・播種の広がり・患者さまの体の状態によって異なります。
基本的には「がんをなくす」根治治療と「症状をやわらげる」緩和治療の2方向があり、状況に合わせて組み合わせが検討されます。
手術(完全減量手術・CRS)
播種した病変が限られた範囲にとどまっており、体力がある場合には手術で病変を切除する「完全減量手術(CRS:Cytoreductive Surgery)」が選択されることがあります。
1995年に米国のSugarbaker医師が腹膜播種への腹膜切除術を報告し、欧米では標準治療のひとつとして確立されています。
淡海医療センターの報告によると、大腸がん腹膜播種で完全切除できた患者さまの手術後7年生存率は40%でした。
出典:淡海医療センター
ただし日本ではこの治療を実施できる施設は限られており、まだ一般的ではない状況です。
また手術で目に見える範囲の播種をすべて取り除けたとしても、目に見えない微小病変が残ることで再発リスクは依然として高い状況です。
胃がんでは播種が少量でも術後再発が約30〜50%、大腸がんで約20〜30%、卵巣がんでは約30〜70%と報告されています。
化学療法(抗がん剤の全身投与・腹腔内投与)
抗がん剤による化学療法が腹膜播種の治療の柱となります。
点滴静脈注射や内服薬による全身化学療法のほか、近年は「腹腔内化学療法(IP治療)」と呼ばれる、直接お腹の中に抗がん剤を注入する方法も試みられています。
腹腔内化学療法は、全身投与と比べてお腹の中に高濃度の抗がん剤を直接届けられるメリットがあります。
ただし、腹腔内に癒着がある場合は薬が届かない部位が生じること、肝臓・肺・リンパ節への転移には効果がないことなどの限界もあります。
現時点では保険が適用されず、一部の施設で臨床試験として行われています。
出典:自治医科大学附属病院
国内の臨床試験では、胃がん腹膜播種に対する全身化学療法の生存期間中央値は12〜14か月と報告されています。
出典:東京大学医学部附属病院
使用される主な薬剤は、胃がんではニボルマブ+フルオロウラシル系薬剤、大腸がんではFOLFOX・FOLFIRIなどのレジメンが中心です。
腹腔内温熱化学療法(HIPEC)
完全減量手術と組み合わせて行われる「HIPEC(腹腔内温熱化学療法)」は、手術直後に温めた抗がん剤をお腹の中に循環させる治療法です。
熱によるがん細胞への直接ダメージと抗がん剤の効果を組み合わせることで、目に見えない微小病変の根絶を目指します。
欧米では大腸がん・腹膜中皮腫の腹膜播種に対して一定の成果が報告されていますが、日本では実施施設が非常に限られています。まだ保険適用外の段階ですが、大学病院等で臨床研究として行われているところもあります。
実施施設については専門医への相談またはセカンドオピニオンの取得をお勧めします。
腹膜播種の5年生存率・10年生存率は?

腹膜播種全体(がん種横断的)の5年生存率・10年生存率のデータは統一されたものがなく、がん種・治療法・播種の広がりによって大きく異なります。
基本的に、播種の範囲が狭く、他臓器への転移がない場合や、治療に対してよく反応する場合は、より良好な経過が期待できます。
「播種が見つかった=もうできることはない」と諦めず、主治医と積極的にコミュニケーションを取ることが大切です。
以下に代表的なデータを示します。
胃がんの腹膜播種:生存期間中央値は約7か月
ニボルマブなどの免疫チェックポイント阻害薬を組み合わせた治療で改善が見られるケースも報告されています。
5年生存は非常に限られますが、化学療法が奏功する患者さまでは2〜3年以上の生存も報告されています。
出典:東京大学医学部附属病院
大腸がんの腹膜播種:化学療法単独の生存期間中央値は約12〜24か月
CRS+HIPEC(完全切除できた場合)では5年生存率が40%前後というデータもあります。
出典:淡海医療センター
卵巣がんの腹膜播種:5年生存率が約30〜50%
他のがん種と比べて比較的予後が良いとされています。
プラチナ製剤への感受性が高いことが要因の一つです。
腹膜中皮腫:CRS+HIPECを実施できた場合、5年生存率が40〜50%という報告
一方化学療法のみの場合は5年生存率が10〜15%程度です。
10年生存については現時点で十分なデータが蓄積されていない疾患が多い状況です。
ステージごとの予後の違い
腹膜播種はがん全体の病期分類では主にステージIV(遠隔転移)に相当するケースが多いですが、腹膜播種の「広がり(PCI)」自体でも予後が大きく変わります。
PCI(腹膜がん指数)が低い(播種が限局している)ほど予後が良く、手術適応になる可能性も高まります。
例えば大腸がん腹膜播種でPCI≦10の場合、CRS+HIPECで5年生存率が50%を超えるという報告もあります。
一方PCIが20を超えると手術適応外と判断されることが多く、化学療法を中心にした治療になります。
また腹膜播種以外の遠隔転移(肝転移・肺転移・骨転移)を同時に持っている場合は予後がさらに厳しくなる傾向があります。
ただし、治療への反応性や体力・栄養状態によって個々の経過は統計とは異なることも多く、主治医とともに現在の状況を正確に把握することが最も重要です。
【がんの治療の選択肢としておすすめする「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
腹膜播種の治療費用は?保険診療の限界と課題
現在の保険診療の枠組みでは、腹膜播種に対して使える治療の選択肢は限られています。
化学療法が中心となりますが、使用できる薬の種類や回数、組み合わせ方は厳格に決められており、すべての患者さまに対応できるわけではありません。
また、腹膜播種の治療費は、治療法・がんの種類・医療機関・使用する薬剤によって大きく異なります。
保険診療が適用される治療と適用外の治療が混在しているため、治療費の全体像を把握しておくことは非常に重要です。
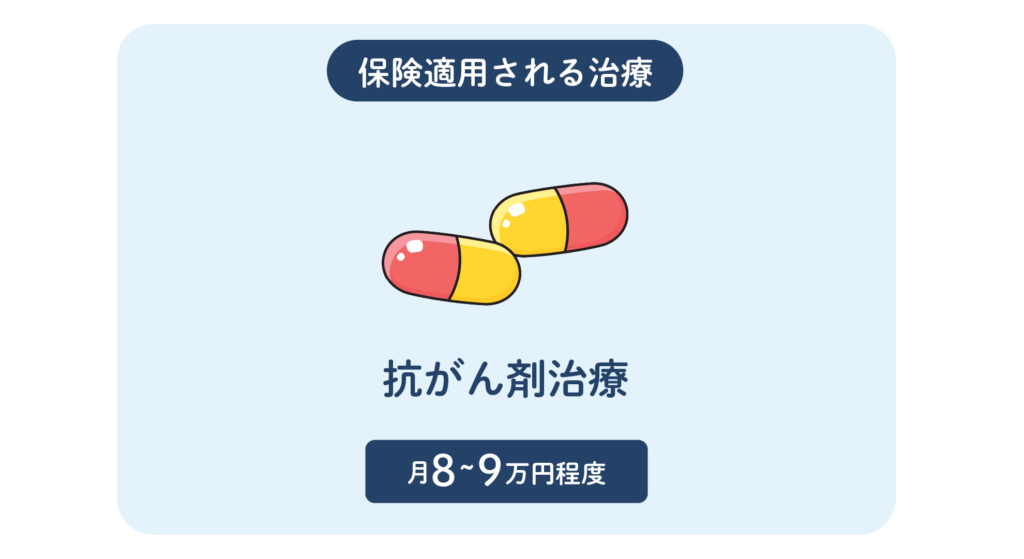
保険適用される主な治療
化学療法(抗がん剤の全身投与)は原則として保険診療が適用されます。
使用する薬剤・投与回数・入院の有無によりますが、高額療養費制度を利用することで患者さまの自己負担には月ごとの上限が設けられます。
一般的な所得の方(標準報酬月額28万〜53万円)は月額8万〜9万円程度が上限目安となります。
複数月にわたる場合は「多数回該当」でさらに上限が下がります。
ニボルマブ(オプジーボ)などの免疫チェックポイント阻害薬は保険適用のがん種・条件を満たせば公的保険が使えます。
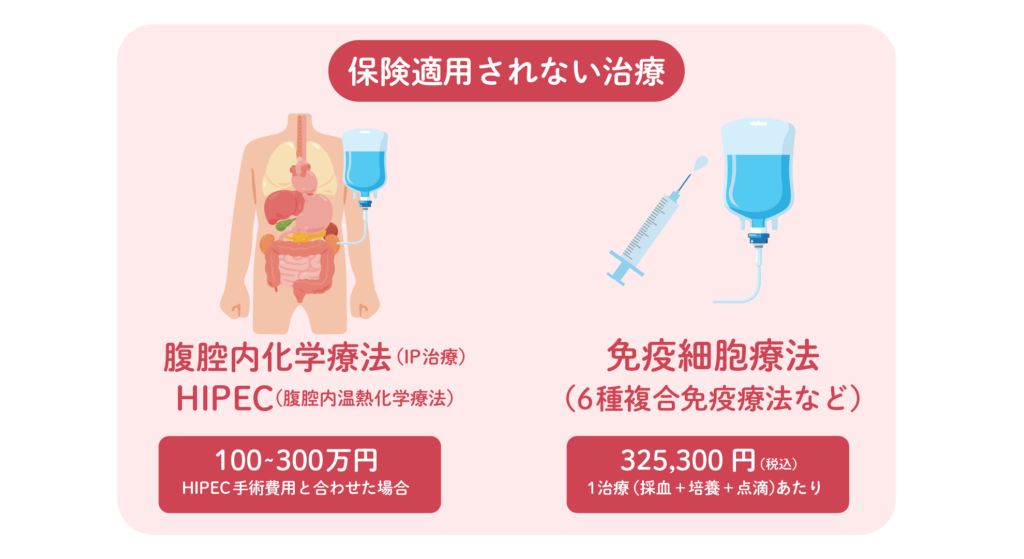
保険適用外の主な治療
腹腔内化学療法(IP治療)・HIPEC(腹腔内温熱化学療法)は現時点で保険適用外であり、費用はすべて自己負担となります。
HIPECの場合、手術費用と合わせると100〜300万円以上になることもあります。
免疫細胞療法(6種複合免疫療法など)も自由診療であり、費用は1治療(採血+培養+点滴)あたり325,300円(税込)です。
出典:同仁クリニック
保険診療の限界
現在の保険診療の枠組みでは、腹膜播種に対して使える治療の選択肢は限られています。特に「通常の全身化学療法は腹膜播種への薬剤到達量が少なく効果が乏しいことがある」という問題があります。
腹腔内の播種病変には血管から届く抗がん剤の量が少なく、全身投与では十分な濃度が病変に届きにくいという構造的な問題があるためです。
腹腔内化学療法やHIPECは有望ですが、保険適用外かつ実施施設が限られるという現実があります。
治療費の相談は医療ソーシャルワーカー(MSW)への相談が有効です。
注目される「第四の選択肢」免疫療法の可能性
従来の三大療法(手術・放射線・化学療法)に続く「第四の選択肢」として、近年注目を集めているのが「免疫療法」です。
私たちの体には本来、異物やがん細胞を攻撃・排除する免疫システムが備わっています。
がんが進行するとこのシステムが弱まったり、がん細胞が免疫の攻撃から逃げる仕組みを発達させたりします。
免疫療法はこの免疫を活性化・強化することで、がんと闘う力を高めます。
免疫療法ができること・できないこと
免疫療法の大きな特徴は、副作用が少なく、体への負担が軽いことです。
高齢者や体力が低下した患者さまでも受けやすく、化学療法・放射線療法との同時進行も可能です。
腫瘍の縮小・消失を目指すだけでなく、がんの進行を抑制し生活の質(QOL)を維持しながら長期延命を目指すアプローチとしても活用されています。
一方で、免疫療法はすべてのがん種・すべての患者さまに同じ効果が出るわけではありません。
患者さま個々の体の状態や免疫の状況、がんの性質によって反応は異なります。
標準治療と併用することで、より高い効果を目指すのが現在の主流です。
6種複合免疫療法という選択肢
腹膜播種で治療に行き詰まりを感じている方、副作用の強い化学療法が続けられなくなった方、「もう一つの選択肢を知りたい」という方に、ぜひ知っていただきたいのが「6種複合免疫療法」です。
6種複合免疫療法の仕組み
6種複合免疫療法とは、患者さま自身の血液から6種類の免疫細胞を取り出し、体の外(試験管内)で活性化・増殖させてから点滴で体内に戻す治療法です。
使用する免疫細胞は、ヘルパーT細胞・キラーT細胞・NK細胞・NKT細胞・γδT細胞・樹状細胞の6種類です。
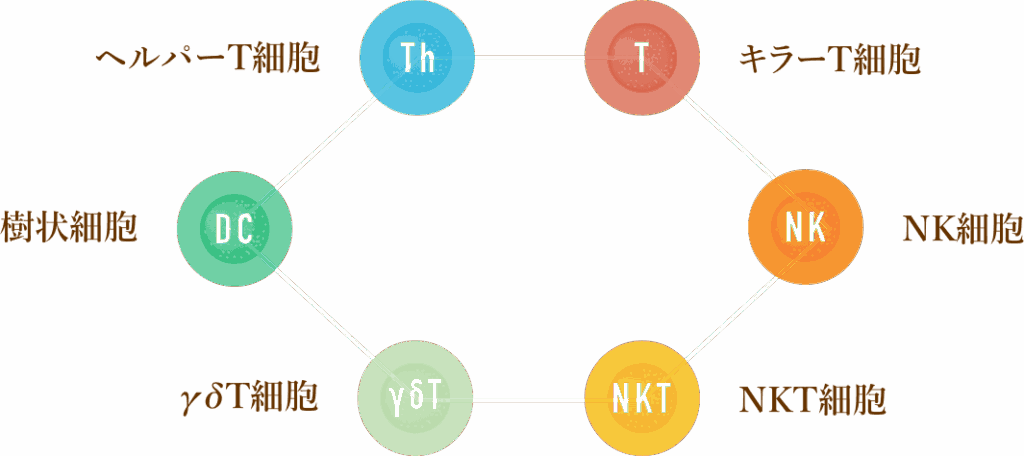
出典:6種複合免疫療法とは
それぞれの細胞には異なる役割があります。
「ヘルパーT細胞」は免疫の司令塔として他の細胞に攻撃の指令を出します。
「キラーT細胞」はがん細胞を直接破壊します。
「NK細胞(ナチュラルキラー細胞)」は体内をパトロールし、見つけたがん細胞を即座に攻撃します。
「NKT細胞」はキラーT細胞とNK細胞両方の性質を持つ細胞で、抗がん剤や放射線で傷ついた組織の修復にも関わることがわかっています。
「γδT細胞」は強力な抗腫瘍作用を持ちます。
「樹状細胞」はがんの情報を他の免疫細胞に伝える門番の役割を担います。
これら6種類が連携して「チームプレー」でがんに立ち向かうのがこの治療の最大の特徴です。
約3週間の培養期間で、もともと1,000〜2,000万個だった細胞が20〜50億個にまで増殖します。
これだけの量の活性化された免疫細胞が一度に体内に入ることで、強力な抗腫瘍効果が期待できます。
治療実績データ
6種複合免疫療法を6回(1クール)受けた380名の患者さまを対象に調査した結果、腫瘍の進行が抑制されたと評価された(A・B・C判定)患者さまの割合は約79%(300名)でした(調査期間:2020年6月〜2024年7月)。
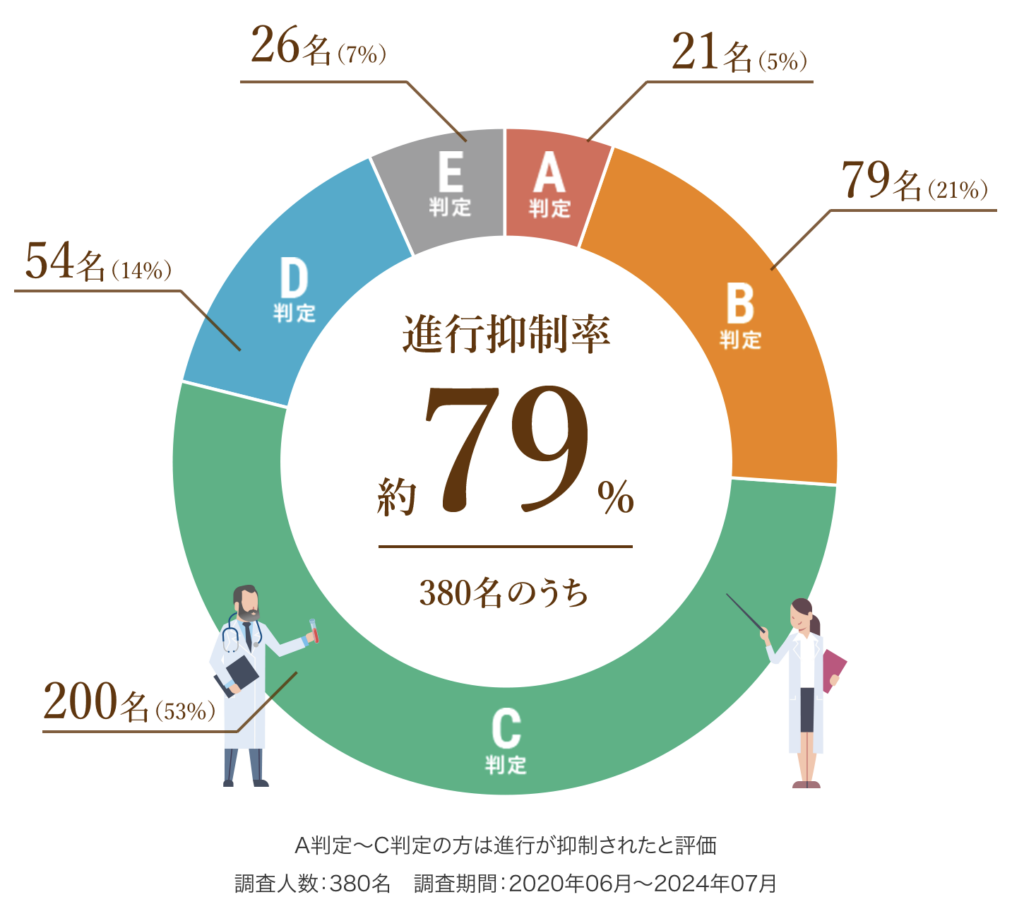
対象はほぼすべてのがん種であり、胃がん・大腸がん・膵臓がん・肺がん・乳がん・卵巣がん・肝臓がんなど幅広く実績があります。
また、化学療法などの標準治療の副作用の軽減・生活の質(QOL)向上にも役立てられており、既存の治療と組み合わせて受けている患者さまも多くいます。
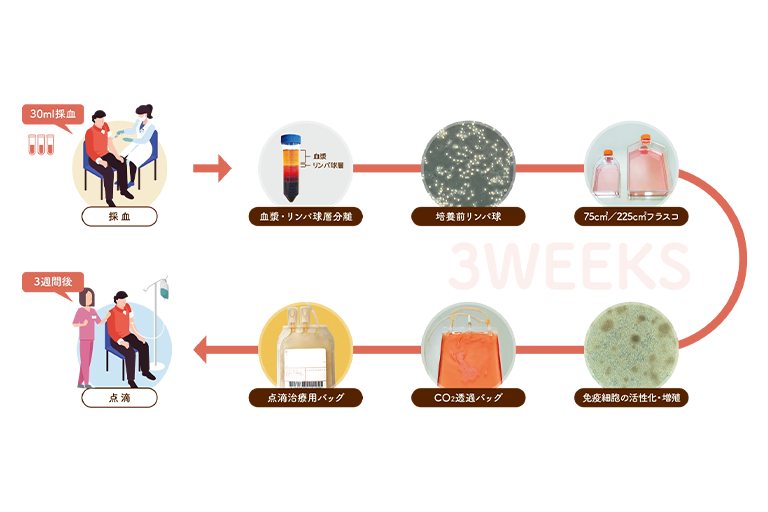
6種複合免疫療法の治療の流れ
治療は採血と点滴だけで完結します。
まず採血で免疫細胞を採取し、約3週間かけて培養・増殖させます。
その後、点滴で体内に戻します。点滴時間は20〜30分程度と短く、入院は不要です。
基本的に3週間ごとに6回(約4.5か月)を1クールとして治療を行います。
現在入院中の患者さまも外出許可があれば通院治療を受けることができます。
費用は1治療(採血+培養+点滴)あたり325,300円(税込)で、治療ごとの清算なので安心です。
「費用の詳細を知りたい」「自分に6種複合免疫療法が合うか相談したい」という方は、同仁クリニック(福岡・熊本・横浜)またはお近くの提携医療機関にお気軽にお問い合わせください。
電話(0120-271-911)やWebフォームからの相談・資料請求にも対応しています。
【がんの治療の選択肢としておすすめする「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
腹膜播種と向き合うために

腹膜播種は確かに難しい病態ですが、医療の進歩によって治療の選択肢は確実に広がっています。
標準的な化学療法・完全減量手術・腹腔内化学療法・そして免疫療法など、複数の選択肢を組み合わせることで予後が改善するケースも報告されています。
大切なのは「もうできることはない」と諦めないことです。
腹膜播種の広がりや進行状況、体の状態によって、最善の治療アプローチは異なります。
主治医とのコミュニケーションをしっかり取り、必要であればセカンドオピニオンや免疫療法専門クリニックへの相談も視野に入れてくださいね。
6種複合免疫療法は、副作用が少なく体への負担が小さいため、体力が落ちている患者さまや高齢の方でも受けやすい治療です。
少しでもご興味がある方は下記より一度ご相談ください。
【がんの治療の選択肢としておすすめする「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-350-552
受付時間月曜〜金曜/09:00 - 18:00
土曜/09:00 - 13:00