がん患者様のためのお役立ちブログ


緩和ケアとは?具体的な内容・始める時期・場所・費用をわかりやすく徹底解説
INDEX
1. 余命が短い人だけではない!? 緩和ケアをわかりやすく解説
「緩和ケア」と耳にすると、以前は「治療ができなくなった末期のケア」というイメージが強かったかもしれません。しかし、現在の医療において緩和ケアは「がんと診断されたときから、自分らしく生きるために受けるサポート」へと定義が大きく変わっています。
実際、がんなどの重い病気と診断されたとき、多くの方が体の痛みだけでなく、不安や悲しみ、仕事や経済面の心配など、さまざまなつらさを抱えます。こうした心と体のつらさを和らげ、患者さまとそのご家族が「自分らしい生活」を送れるように支えるケアが「緩和ケア」です。
緩和ケアは「終末期のケア」「最後に受けるもの」と誤解されがちですが、実際にはがんと診断された時点から、治療と並行して取り入れられます。日本人の2人に1人が一生のうちにがんになるといわれる現在、緩和ケアはすべてのがん患者さまにとって身近で大切な存在といえますね。
1-1. 緩和ケアの定義(WHO 2002年)
WHO(世界保健機関)は2002年に緩和ケアを次のように定義しました。
「生命を脅かす疾患による問題に直面している患者とその家族に対して、痛みやその他の身体的問題、心理社会的問題、スピリチュアルな問題を早期に発見し、適切な評価と対処を行うことによって、苦しみを予防し和らげることで、QOL(生活の質)を改善するアプローチである」。
この定義が示すように、緩和ケアは終末期に限ったものではなく、病気の診断時から提供されるべきケアです。ちなみに、日本においても、2012年に閣議決定された「がん対策推進基本計画」で「がんと診断された時からの緩和ケアの推進」が重点課題に位置づけられているのです。(参考:厚生労働省 緩和ケア)
1-2. 緩和ケアで和らげる「4つの苦痛」
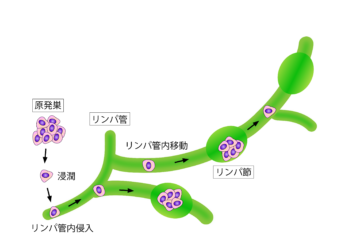
がん患者さまが経験する苦痛は「トータルペイン(全人的苦痛)」と呼ばれ、大きく4つに分類されており、緩和ケアでは、大きく4つの苦痛をケアすることを目標としています。
身体的苦痛:痛み、倦怠感、吐き気、息苦しさ、食欲の低下、しびれなど。がん患者さまの約70%に痛みがみられるとされています。
精神的苦痛:不安、落ち込み、恐怖、不眠、いらだちなど。がんと告げられたショックや将来への不安が大きな原因となります。
社会的苦痛:仕事への影響、経済的な問題、家庭内の役割変化、周囲との人間関係の変化など。
スピリチュアルな苦痛:「なぜ自分が」という問い、生きる意味への疑問、人生の価値観に関する深い悩みなど。
緩和ケアはこれら4つの苦痛すべてに対応し、患者さまが心身ともに穏やかな日常を取り戻すことを目指します。
2. 緩和ケアはいつから受けられる?
2-1. がんと診断されたときから始まる
前で述べたように、がんの治療法が無くなってから受けるものではなく、がんと診断された時点から、手術・薬物療法・放射線治療といった積極的ながん治療と並行して受けるものとされています。
たとえば、がんと告げられた直後の精神的なショックに対する心理的サポートや、抗がん剤治療中の吐き気・痛みの管理、治療に伴う生活上の困りごとの相談なども、すべて緩和ケアの一部になります。
全国のがん診療連携拠点病院では、緩和ケアチームが設置されており、がん治療の早い段階から専門的なケアを受けることができます。「まだ早い」と思わず、つらさを感じたときにはいつでも相談してみるのがおすすめです。
2-2. 緩和ケアを早期から始めることは効果ある?
実は、早くから緩和ケアに取り組むことの有効性は、複数の臨床研究で示されています。特に有名なのが、2010年に米国ハーバード大学のTemelらが医学誌New England Journal of Medicineに発表した研究です。この研究では、転移のある非小細胞肺がんの患者151人を対象に、「標準治療のみ」のグループと「標準治療+早期緩和ケア」のグループを比較しました。
※参考:Temel JS, et al. N Engl J Med 2010; 363: 733-42
その結果、早期緩和ケアを受けたグループでは、生活の質(QOL)が有意に向上し、抑うつ症状を抱える患者の割合が少ないことがわかりました。さらに、終末期に積極的な治療を受けた割合が少なかったにもかかわらず、生存期間の中央値は早期緩和ケア群のほうが長かったのです(11.6か月 対 8.9か月)。
この研究は、早期緩和ケアがQOLの改善だけでなく、生存期間の延長にも寄与する可能性を世界に示したものです。日本の肺癌診療ガイドラインでも、進行・再発肺がんの患者に対して、早くから専門的な緩和ケアを提供することが「強く推奨」されています。
3. 緩和ケアとホスピス・ターミナルケアの違い
次に「緩和ケア」とよく混同されがちな「ホスピスケア」「ターミナルケア」との違いを解説します。
3-1. 緩和ケアとターミナルケアの違い

主に、対象者とその時期が違います。
ターミナルケア(終末期医療)とは、治癒が見込めない患者さまに対して、延命を目的とした治療ではなく、残された時間を穏やかに過ごすためのケアを指しています。人生の最終段階に提供されるもので、がんに限らず老衰や認知症の方も対象となります。
一方、緩和ケアは病気の進行度に関係なく、診断された時点から受けられます。治療と並行して行われる点がターミナルケアとの最も大きな違いです。
3-2. 緩和ケアとホスピスケアの違い
簡単に言うと、緩和ケアの一つの形態がホスピスケアのイメージです。
ホスピスケアは、患者さまの身体面・精神面・社会面・スピリチュアルな面を含めた「全人的ケア」を重視する理念です。日本では「緩和ケア病棟=ホスピス」と呼ばれることが多いため、「施設に入る=ホスピスケア」というイメージが広がっていますが、本来は場所ではなくケアの考え方を指す言葉です。
米国では「ホスピス」というと在宅で行う訪問診療・看護を指すことが多い点も特徴的です。一方、緩和ケアは提供される場所や時期を限定しないより広い概念になります。
4. 緩和ケアはどこで受けられる?
緩和ケアを受けられる場所は大きく分けて4つあります。それぞれの特徴を知り、ご自身やご家族の状況に合った場を選ぶことが大切です。
まずは、全体像を把握するための比較表です。
| 療養場所 | 主な特徴 | メリット | デメリット・注意点 |
| 通院(外来) | 治療中の病院や専門外来へ通う | 日常生活を送りながら、早い段階から相談できる | 通院の移動負担がある。急変時の対応を別途検討 |
| 入院(一般病棟) | 治療入院中に緩和ケアチームがサポート | がん治療(抗がん剤等)と緩和ケアを両立できる | 入院となるため、自由度は低い |
| 緩和ケア病棟 | 緩和ケアに特化した専門病棟 | 専門スタッフによる手厚いケア。静かな環境 | 基本的に積極的治療は行わない。待機が必要な場合もある |
| 在宅(自宅) | 訪問診療や看護で自宅療養 | 住み慣れた環境で、自分らしく自由に過ごせる | 家族のサポート体制や介護サービスの調整が必要 |
4-1. 通院(外来)での緩和ケア
通院で緩和ケアを受ける場合は、がん治療のために通っている病院の外来や、緩和ケア外来で受けることができます。緩和ケアのハードルが高い場合には、担当医や看護師に「つらい」「不安がある」と伝えるだけでも、緩和ケアの第一歩になります。がん診療連携拠点病院であれば、緩和ケアの専門的な知識をもつスタッフが在籍しています。
4-2. 入院(一般病棟)での緩和ケア
がん治療のために入院している病院でも、緩和ケアチームによるケアを受けることができます。主治医の治療を継続しながら、痛みや精神的なつらさへの専門的なサポートが受けられるため、治療と緩和ケアを両立しやすい環境です。
4-3. 緩和ケア病棟での緩和ケア
緩和ケア病棟(ホスピス)は、がん患者さまで積極的な治療が難しい場合や、症状のコントロールに専門的な対応が必要な場合に利用できる専門病棟です。個室が多く、家族が一緒にくつろげるスペースが確保されているなど、穏やかな環境で過ごせるよう配慮されています。
症状が安定したら退院して自宅療養に戻ることも可能です。近年は「つらいときだけ入院し、落ち着いたら自宅で過ごす」という柔軟な利用も広がっています。
4-4. 在宅(自宅)での緩和ケア
住み慣れた自宅で、訪問診療(往診)や訪問看護を受けながら緩和ケアを受けることも可能です。在宅療養では、医師、看護師、薬剤師、ケアマネジャーなどが連携してサポートを行います。「最期まで自宅で過ごしたい」という希望をかなえるための体制が、全国的に整備されつつあります。
5. 緩和ケアにかかる費用と負担軽減制度
実際緩和ケアを受けたいと思ったときに、一番気になるのは費用ですよね。「緩和ケアは費用が高いのでは」と心配される方もいますが、緩和ケアには公的医療保険が適用される。場所や形態によって費用の目安が異なりますので、事前に把握しておくと良いでしょう。
5-1. 外来・一般病棟での費用目安
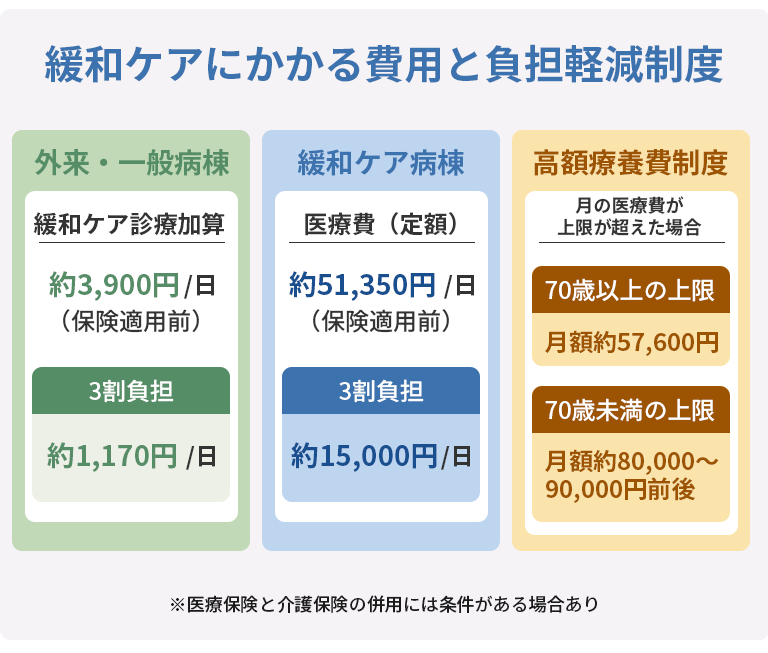
一般病棟に入院しながら緩和ケアチームによるサポートを受ける場合、がん治療の入院費に加えて「緩和ケア診療加算」として1日3,900円(保険適用前)が加算されます。医療保険が適用されるため、3割負担の方だと1日あたり約1,170円の加算となります。通院の場合も、がん治療の診察と同時に緩和ケアの相談を受けられるため、追加の負担は限定的です。
※参考:緩和ケア.net 医療費について
5-2. 緩和ケア病棟での費用目安
厚生労働省から承認を受けた緩和ケア病棟の場合、医療費は定額制となっています。令和6年度の診療報酬では、入院30日以内で1日あたり約51,350円(保険適用前)です。医療保険が適用されるため、3割負担の方で1日約15,000円、1割負担の方で1日約5,000円が自己負担の目安となります。このほか、食事代(1食490円)や個室料(差額ベッド代)が別途かかる場合があります。
5-3. 高額療養費制度の活用
緩和ケアの医療費は高額療養費制度の対象になっています。高額療養費制度とは、同じ月にかかった医療費が一定の上限額を超えた場合、超過分が払い戻されます。一般的な所得の方で、70歳以上は月額約57,600円、70歳未満は月額約80,000〜90,000円前後が上限の目安です。
入院前に加入先の保険者から「限度額適用認定証」の交付を受けておけば、窓口での支払いを最初から上限額までに抑えることもできます。経済的な不安がある場合は、病院の「がん相談支援センター」や医療ソーシャルワーカーに遠慮なく相談しましょう。
6. 緩和ケアチームの役割と受けられる支援
6-1. 多職種チームによるサポート体制
緩和ケアは、医師だけでなく多くの専門職がチームとなって患者さまとご家族を支える「チーム」で提供されます。
一般的な緩和ケアチームのメンバーには、身体症状を担当する医師、精神症状を担当する医師(精神科医・心療内科医)、専門の看護師、薬剤師、臨床心理士(公認心理師)、医療ソーシャルワーカー、栄養士、リハビリスタッフなどが含まれます。それぞれの専門性を活かし、患者さまの多面的なニーズに対応できることが、緩和ケアチームの大きな強みになっています。
6-2. 身体面・精神面・社会面のケア内容
緩和ケアでは具体的に次のような支援を受けられます。
痛みのコントロール:医療用麻薬を含む鎮痛薬の調整、神経ブロックなどによって痛みを緩和します。「医療用麻薬=怖い」というイメージを持つ方もいますが、専門家の管理のもとで適切に使えば、安全に痛みを和らげることができます。
その他の身体症状への対応:吐き気、倦怠感、息苦しさ、食欲不振、むくみ、しびれなど、がんやがん治療に伴うさまざまな症状への対応を行います。
心のケア:不安や落ち込み、不眠などの精神症状に対して、カウンセリングや薬物療法を通じてサポートします。
社会的支援:仕事との両立、経済的な問題、介護保険の利用、退院後の生活の相談など、生活全般に関わる支援を医療ソーシャルワーカーが担当します。
ご家族へのケア:患者さまのご家族もケアの対象です。看病の疲れや不安への対応、患者さまとお別れした後のグリーフケア(死別後の悲嘆への支援)も行われます。
7. 緩和ケアと並行して検討したい治療の選択肢
緩和ケアは症状を和らげる大切なケアですが、「治療はもうできないのか」「少しでもがんと闘いたい」と感じる方も少なくないと思います。そこで、標準治療に加えて、近年注目を集めている治療法の一つである「免疫療法」をご紹介します。
7-1. 免疫療法という新たなアプローチ
免疫療法とは、人間がもともと持っている免疫の力を活用してがん細胞を攻撃する治療法です。
代表的な薬剤は、免疫チェックポイント阻害薬で、一部のがんで保険適用となり、標準治療のひとつに位置づけられています。薬剤が免疫力を強化して、がんを攻撃する治療になります。
一方で、患者さま自身の免疫細胞を体外で培養・活性化して体内に戻す「免疫細胞療法」と呼ばれるアプローチも存在します。これは自由診療(保険適用外)の治療法ですが、副作用が比較的少ないとされ、標準治療と併用できることから、選択肢のひとつとして情報を集める方が増えている治療法です。
7-2. 6種複合免疫療法とは
免疫細胞療法のひとつに「6種複合免疫療法」があります。これは、患者さまの血液から免疫細胞を採取し、キラーT細胞、NK細胞、NKT細胞、ガンマ・デルタT細胞、樹状細胞、ヘルパーT細胞の6種類の免疫細胞を同時に活性化・増殖させて体内に戻す治療法です。
※参考:6種複合免疫療法について
一般的な免疫細胞療法では1〜2種類の細胞のみを培養することが多いなか、6種類の免疫細胞を同時に活性化する点が特徴です。この技術は、免疫学の研究に40年以上取り組んできた倉持恒雄博士が開発し、これまで6,000例以上の細胞培養実績があるとされています。
2020年6月から2024年7月までに治療を受けた380名の患者さまのデータでは、約79%に効果がみられたとの報告があります。ただし、この治療は厚生労働省が認可した保険診療ではなく自由診療であるため、国立がん研究センターが指摘するように、免疫チェックポイント阻害薬以外の免疫療法にはエビデンスが十分とはいえないものも含まれます。治療を検討する際は、主治医とも相談しながら、正確な情報をもとに判断することが重要です。
6種複合免疫療法は、手術・抗がん剤・放射線治療と併用可能で、副作用が少ないとされています。費用は1回あたり324,500円(税込)、6回1クールの場合は1,947,000円(税込)で、自由診療のため全額自己負担ですが、医療費控除の対象となります。
「緩和ケアを受けながら、免疫の力も活用したい」「標準治療以外にできることを探している」「再発や転移の予防策を考えたい」という方は、まず無料相談で詳しい情報を得ることをおすすめします。お問い合わせは、フリーダイヤル 0120-350-552 または公式サイト(https://gan911.com/lp/)から可能です。
【がんの治療の選択肢としておすすめする「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
8. 緩和ケアはあなたらしく生きるためのケア
緩和ケアとは、がんと診断されたときから受けられる、心と体のつらさを和らげるケアです。終末期だけのものではなく、治療のどの段階でも、通院・入院・在宅のどの場所でも利用できます。早期から緩和ケアを受けることで、QOLの向上だけでなく、生存期間の延長にもつながる可能性が研究で示されています。
「つらいけど我慢するしかない」と思い込まず、まずは担当医や看護師、あるいは病院のがん相談支援センターに相談してみてください。緩和ケアは、がんと闘いながら、あなたらしく生きることための大事な治療の一つです。
また、緩和ケアと並行して、免疫療法をはじめとする新たな治療の選択肢についても情報を集めておくことは、前向きに闘病生活を送るうえで大事になってきます。正確な情報をもとに、安心してご自身とご家族にとって最善の選択ができるよう、一歩ずつ進んでいきましょう。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-350-552
受付時間月曜〜金曜/09:00 - 18:00
土曜/09:00 - 13:00