がん患者様のためのお役立ちブログ


がんのリンパ節転移とは?その他の転移がんの種類や治療法についても徹底解説!

がんがリンパ節に転移した場合、がんの進行度や予後(病状の将来的な状態)に大きな影響を与えることがよくあります。
リンパ節転移とは、がんが発生した部位から離れ、リンパ系を通じて他の部位に広がる現象で、がんの進行が進んでいることを示す重要なサインです。
しかし、リンパ節転移が確認されても、がんの種類やステージ、患者さま個々の体力によって予後は異なります。
適切な治療を行うことで、余命の延長が期待できる場合もあります。
今回の記事では、リンパ節転移に関する詳しい情報とその他の転移がん、治療法について解説します。
【がんの治療の選択肢としておすすめしたい「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
今すぐ詳細を知りたい方は、以下よりお問い合わせください。
INDEX
リンパ節とは
リンパ節は、全身に網目状に張り巡らされた「リンパ管」の通り道に存在する、数ミリから1センチ程度の豆のような形をした小さな器官です。健康な体には全身で数百個から数千個存在し、首の付け根、わきの下、足の付け根(鼠径部)、お腹や胸の深いところなどに集中して配置されています。
(リンパ節が分布している全身の画像)
内部には、免疫を担当する白血球の一種である「リンパ球」が密集しており、体の中に異物が侵入していないかを監視する役割を担っています。
リンパ節の主な役割
リンパ節は、大きく分けて2つの重要な機能を果たしています。
フィルター(ろ過)機能 :リンパ液の中に混じり込んだ細菌、ウイルス、がん細胞などの異物をキャッチし、それらが全身へ広がらないように食い止める「フィルター」の役割をします。
免疫反応の拠点 :フィルターで捕らえた異物に対して、内部のリンパ球が攻撃を仕掛けたり、抗体を作ったりして排除を試みます。風邪を引いたときに首のリンパ節が腫れるのは、リンパ節内でリンパ球がウイルスと戦い、増殖している証拠です。
リンパ節に生じるがん
リンパ節にがんが生じるケースは、大きく分けると「リンパ節そのものから発生する」ものと、「他の臓器から流れてくる」ものの2パターンがあります。
これを専門的には「原発性(げんぱつせい)」と「転移性(てんいせい)」と呼びます。
| 種類 | 発生メカニズム | 性質 | 治療法 |
| 悪性リンパ腫(原発性) | リンパ球そのものががん化し、リンパ節や脾臓などのリンパ組織で異常に増殖することで発生 | 「血液のがん」の一種であり、発生した時点ですでに全身のリンパ系組織に広がっている可能性がある | 抗がん剤などの化学療法や分子標的薬、放射線療法を中心とした全身治療が行われる |
| リンパ節転移(転移性) | 胃や肺など他の臓器で発生したがん細胞が、リンパ管を通って近くのリンパ節へ流れ着き、そこで二次的に増殖を始めた状態 | 「元のがん(原発巣)」の性質を引き継いでおり、がんの進行度(ステージ)を判断するための重要な指標となる | 元のがんと転移したリンパ節を手術で切除することが基本だが、再発防止のために全身療法を組み合わせる |
①悪性リンパ腫(原発性)
悪性リンパ腫は、血液細胞の一つである「リンパ球」そのものががん化して増殖する、「血液のがん」です。
リンパ節や脾臓、骨髄といったリンパ組織そのものが病変の発生源となるため、発症した時点ですでに全身のリンパ系に病変が広がっている可能性があるという性質を持っています。
そのため、治療の柱は手術による切除ではなく、血液に乗って全身をめぐるがん細胞を取り除くための「化学療法(抗がん剤)」や「分子標的薬」、あるいは特定の部位に対する「放射線療法」といった全身的なアプローチが基本となります。
②リンパ節転移(転移性)
一方、リンパ節転移は、胃や肺、乳房といった特定の臓器で発生したがん細胞が、リンパ液の流れに乗って近くのリンパ節へ飛び火した状態を指します。
この場合、がんの性質はリンパのものではなく、あくまで「元のがん(原発巣)」の性質を引き継いでいるのが特徴です。
治療においては、まず「元のがんと、転移した周囲のリンパ節をまとめて手術で取り除く(郭清)」ことが第一となり、その上で再発を防ぐために抗がん剤などの全身療法を補助的に組み合わせるという方法が取られます。
このように、リンパ節に生じるがんは大きく2つに分けられますが、今回の記事では主に転移性の「リンパ節転移」について詳しく解説していきます。
がんのリンパ節転移とは
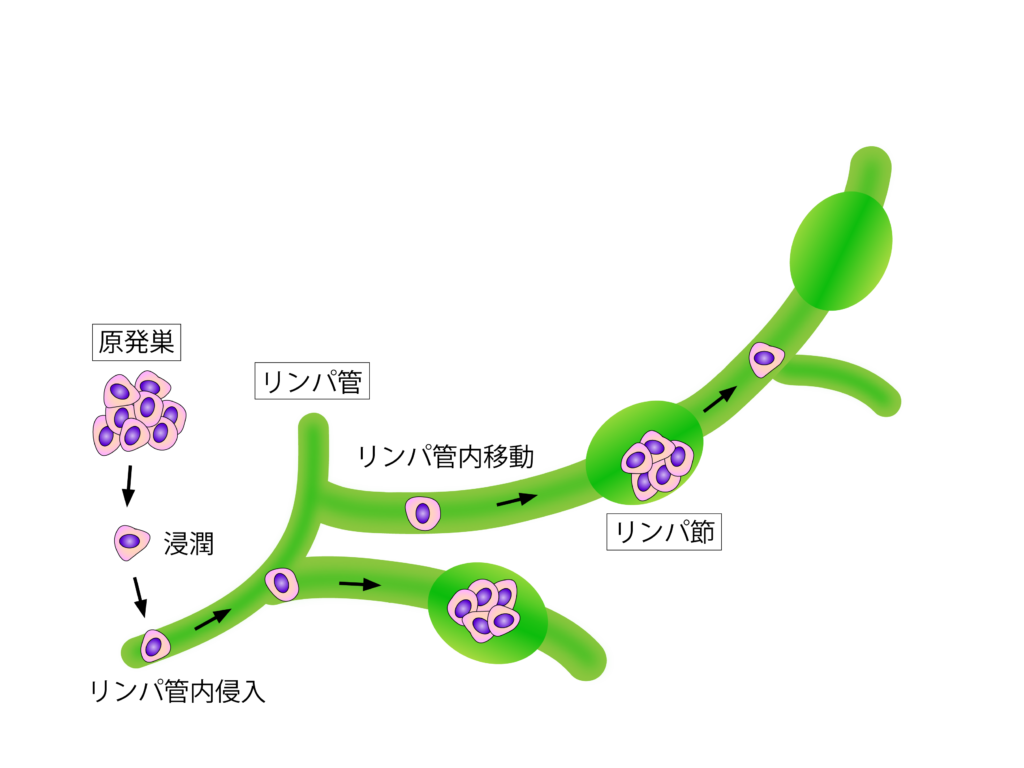
がんのリンパ節転移とは、先ほども述べたように、がん細胞が原発部位からリンパ系を通じて周囲のリンパ節に広がることを指します。
リンパ節転移が確認されると、がんの進行が進んだことを示し、治療方針や予後に大きな影響を与えます。
リンパ節転移の仕組み
リンパ節転移は、がん細胞が原発部位からリンパ系に侵入し、リンパ液を介して他の部位へ広がる過程です。
がん細胞はリンパ液に乗り、最初にリンパ節に到達します。
リンパ節は体内の防御機構として病原体を排除しますが、がん細胞が入り込むとそこで増殖し、さらに遠隔転移のリスクを高めます。
特にがん細胞はリンパ液の流れに乗って複数のリンパ節へ拡散し、最終的に血流に乗って他の臓器に達する可能性もあります。
リンパ節転移はがんの進行度を示す重要な指標であり、治療方針や予後に大きく関わります。
がんの種類によっては、最初に転移が見られる場所がリンパ節であることが多く、この段階で発見された場合、他の臓器への転移を防ぐために早急な治療が必要です。
リンパ節転移の診断
リンパ節転移の診断は、がんの進行状況を把握し、最適な治療法を選択するために不可欠です。
診断には、主に画像診断や病理検査が用いられます。
まず、リンパ節の腫れや大きさを確認するために、CT、MRI、超音波検査などが行われます。これらの画像検査により、リンパ節が腫大している場合は、転移が疑われます。
PET-CTもがん細胞の代謝活動を可視化するため、転移の有無を確認するのに有効です。
リンパ節転移が疑われる場合は、次に病理検査が行われます。
リンパ節の組織を採取して顕微鏡で調べる「生検」によって、リンパ節内にがん細胞が存在するかを確認し、がんの性質や進行度を評価します。
これにより、転移の正確な診断が可能になります。
リンパ節転移の診断は、がん治療において極めて重要であり、転移が確認された場合は、化学療法や放射線療法などの追加治療が検討されます。
迅速な診断によって、がんの進行を抑え、より効果的な治療を実施することが可能です。
リンパ節転移の症状
リンパ節転移の症状は、がん細胞がリンパ節に広がったことで現れ、転移した部位や進行状況によって異なります。以下に転移部位ごとの症状をまとめました。
①体の表面に近いリンパ節の症状
首、わきの下、足の付け根(鼠径部)など、皮膚に近い場所にあるリンパ節に転移すると、以下のような変化が見られます。
最も分かりやすい変化は「しこり」の出現です。これは指で触れると石のように硬い塊として感じられます。一般的な風邪などの感染症で腫れる場合は、押すと痛みを感じることが多いのに対し、がんの転移による腫れは通常、痛みを伴わないのが特徴です。この無痛という性質が、かえって発見を遅らせる原因にもなります。
さらに、炎症による腫れであれば指で押すと皮膚の下でコロコロと動く感覚がありますが、転移したリンパ節は周囲の組織を巻き込みながら増殖するため、その場に固着して動かないことがほとんどです。
②内臓近くのリンパ節の症状
胸の中(縦隔)や、お腹の中(腹部)のリンパ節が腫れた場合、外からは見えませんが、大きくなったリンパ節が周囲の臓器を圧迫することで症状が出ます。
例えば、胸のリンパ節が腫れると、肺や気道を圧迫して慢性的な咳や息苦しさを引き起こすことがあります。
また、声帯の神経を圧迫すれば声のかすれが現れたり、大きな血管を圧迫することで顔や腕のむくみが生じたりすることもあります。
一方、お腹の中のリンパ節が腫れた場合には、胃腸などの消化管が圧迫され、腹痛やお腹の張り、あるいは便秘といった消化器系のトラブルとして症状が現れるのが特徴です。
さらに、背中側の神経にまで圧迫が及ぶと、内臓そのものというよりも原因不明の腰痛や背中の痛みとして自覚されることも少なくありません。
③ 全身的な症状
がんが進行し、リンパ系を通じて広がると、局所的なしこりや圧迫感だけでなく、以下のような全身症状が伴うことがあります。
まず、最も顕著に現れるのは極度の倦怠感です。これは、がん細胞が自身の増殖のために体の栄養を奪い取り、炎症を引き起こす物質を出し続けることで、寝ても疲れが取れず、体のだるさを感じるようになります。並行して、食事量は変わらないのに短期間で意図せず体重が減っていく現象も見られ、これは体がエネルギー不足に陥っているサインです。
また、免疫システムががん細胞に反応し続けることで、原因不明の微熱が続いたり、夜間に着替えが必要なほどの激しい寝汗をかいたりすることもあります。
リンパ節転移以外の転移がん
ここまで、がんがリンパ節に到達した際の症状や仕組みについて詳しく解説しました。しかし、がんが体内で広がる経路は、リンパ節転移だけではありません。
がんはその進行に伴い、周囲を侵食したり、血液の流れに乗ったり、あるいは体内の空間に広がったりと、複数のルートで全身へ広がります。
主な経路としては、以下の4つが挙げられます。
①リンパ行性転移
リンパ行性転移は、がん細胞がリンパ管の中に入り込み、リンパ液の流れに乗って「リンパ節」へとたどり着く形態です。 体中に張り巡らされたリンパ管は、通路のような役割を持っており、がん細胞はそのネットワークを伝って移動します。
まずは原発巣に最も近いリンパ節にたどり着き、そこで増殖して「リンパ節転移」を起こします。その後、さらに先にある次のリンパ節へと、段階的に広がっていくのが特徴です。
乳がんや胃がんなど、多くの固形がんで最初に見られる転移ルートです。
②血行性転移
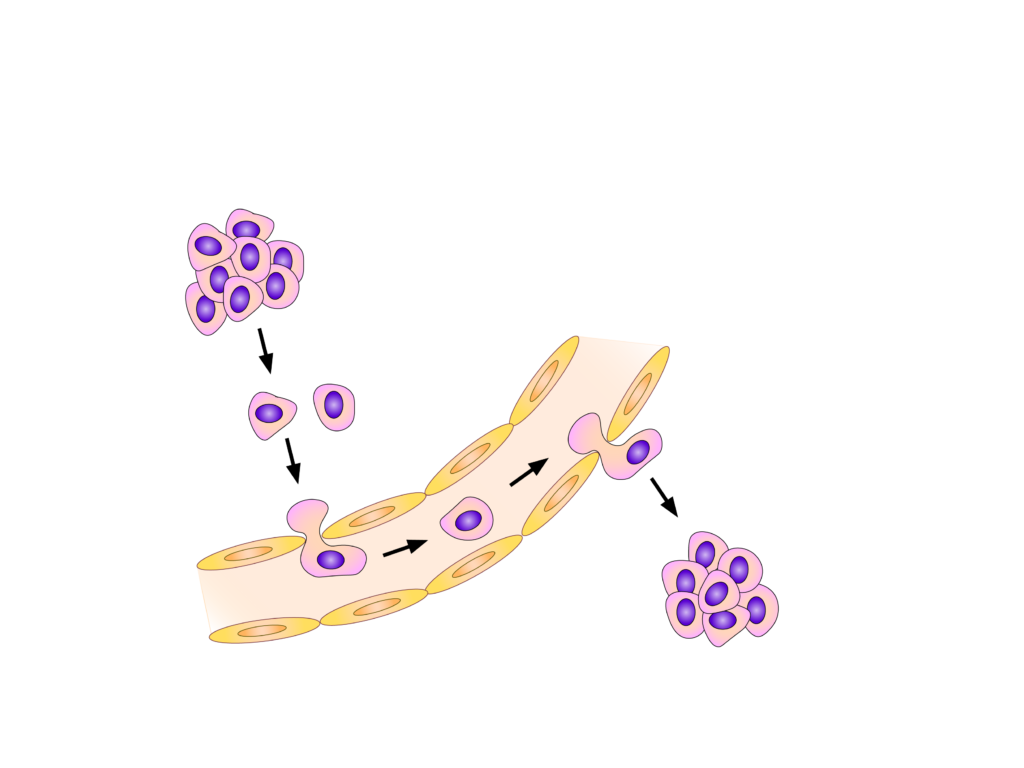
血行性転移とは、がん細胞が血流に乗って発生した場所から離れた臓器へ運ばれ、そこで増殖する形態です。
浸潤によってがん細胞が血管内に侵入し、血液を通じて肺や肝臓、脳、骨など、血流が豊富な臓器に転移するのが特徴です。例えば、大腸がんは門脈という血管を通じて肝臓へ、肺がんは全身の血流に乗って脳や骨へ転移しやすいといった傾向があります。
これらの臓器は血液の供給が多いため、がん細胞が定着しやすく、転移が進むことで新たな腫瘍が形成されます。
血行性転移はがんの進行を示すサインであり、早期の治療が重要となります。
播種性転移
播種性転移とは、がん細胞が腹膜や胸膜などの体腔内に広がる転移です。
胃や肺などの臓器は「漿膜(しょうまく)」という薄い膜に覆われており、がんが浸潤によってこの膜を突き破ると、がん細胞が体内の空間にこぼれ落ちます。こぼれたがん細胞は、重力や臓器の動きに従って広がり、お腹(腹膜)や胸(胸膜)の壁にへばりついて増殖します。
このタイプの転移は、腹水や胸水を引き起こすことがあり、全身にがんが広がる前兆ともいわれます。
播種性転移は進行がんの一つの特徴であり、治療が難しい場合もありますが、早期の発見と治療により進行を遅らせることが可能です。
浸潤
浸潤とは、がん細胞が発生した部位(原発巣)から周囲の正常組織に直接広がる現象を指します。
正常な細胞は一定のルールに従って整列していますが、がん細胞は周囲の組織を溶かす酵素を出しながら、その障壁を突き破って進みます。この過程で近くの血管やリンパ管に到達することで、全身への転移が始まります。
浸潤はがんの進行度を判断する重要な指標であり、進行が進むと手術での完全切除が難しくなるため、早期の発見と適切な治療が求められます。
がんの転移しやすさ
がんの種類によって、転移しやすい部位やその広がり方には一定の傾向があります。これは、がん細胞の性質と、体内の血流やリンパの流れが密接に関係しているためです。
ここでは、転移しやすいがんと、転移しにくいがんについて解説します。
※ただし、これらは絶対に転移しないわけではなく、あくまで他の進行がんと比較して転移の頻度が低い、あるいは進行が非常に緩やかであるという意味です。
転移しやすいがん
肺がん
肺は全身の血液が集まり、再び全身へと送り出される場所であるため、肺がん自体の転移だけでなく、他のがんが肺に転移してくるケースも非常に多いのが特徴です。血液の流れに乗って(血行性転移)、早期から脳や骨などの遠隔臓器に飛び火しやすい性質があります。
転移しやすい場所: 脳、骨、肝臓、副腎、および反対側の肺
乳がん
乳がんは周囲に豊富なリンパ管があるため、比較的早い段階から脇の下(腋窩)のリンパ節に転移しやすい傾向があります。術後、数年から十数年経ってから「再発・転移」として見つかることも多いです。
転移しやすい場所: 骨、肺、肝臓、脳、およびリンパ節
大腸がん
大腸で吸収された栄養分は「門脈」という太い血管を通ってまず肝臓に運ばれるため、大腸がんは肝臓への転移が最も多く見られます。肝臓に転移しても、条件が整えば手術で切除することで根治を目指せる場合があるのが、他のがんの転移とは少し異なる点です。
転移しやすい場所: 肝臓、肺、および腹膜(播種性転移)
胃がん・膵臓がん
これらのお腹の臓器のがんは、周囲のリンパ節への転移に加え、お腹の空間に「播種」が起こりやすいのが特徴です。 胃がんが卵巣に転移する「クルッケンベルグ腫瘍」など、特定の転移様式を持つこともあります。
転移しやすい場所: 肝臓、リンパ節、腹膜(腹膜播種)。
前立腺がん
前立腺がんは、特に「骨」への転移を起こしやすいことで知られています。骨転移による痛みや骨折がきっかけで、元のがん(前立腺がん)が見つかることも少なくありません。
転移しやすい場所: 骨(脊椎や骨盤など)、リンパ節。
転移しにくいがん
基底細胞がん(皮膚がんの一種)
皮膚がんの中で最も頻度が高いものですが、非常に転移しにくいことで知られています。発生した場所でじわじわと周囲を壊しながら広がりますが、リンパ管や血管に乗って遠くの臓器へ飛ぶことは稀です。手術で完全に切除できれば、それだけで根治することがほとんどです。
甲状腺乳頭がん
甲状腺がんの約90%を占めるタイプで、がんの中でも特に進行が遅い傾向があります。リンパ節に転移することは比較的多いのですが、そこから遠くの臓器(肺や骨など)へ転移することは少なく、たとえリンパ節転移があっても予後が非常に良いのが特徴です。手術が基本ですが、非常に小さくリスクが低い場合は、すぐに手術せず経過観察を行う「非手術経過観察」が選択されることもあるほどです。
高分化型のがん
「分化度」とは、がん細胞が元の正常な細胞の性質をどれくらい残しているかを示す指標です。「高分化」ながんは、正常な細胞に近い性質を持っており、増殖や転移のスピードが緩やかな傾向があります(逆に「低分化」は悪性度が高く転移しやすいです)。 早期の胃がんや大腸がん、高分化型の脂肪肉腫などは、適切な時期に発見できれば転移のリスクは低く抑えられます。
脳腫瘍(原発性脳腫瘍)
脳そのものから発生したがん(膠芽腫など)は、他の部位のがんと決定的に違う性質を持っています。 脳内で非常に強く浸潤し、局所的には極めて悪性度が高いのですが、「脳の外(首から下)」へ転移することはほとんどありません。 これは、脳と血管の間に「血液脳関門」というバリアがあり、がん細胞が血管に侵入しにくいためと考えられています。
転移がんの治療法
がんが転移した際の治療は、転移前のがん(原発巣)の治療とは目的や考え方が異なります。転移はがん細胞がすでにリンパ液や血液の流れに乗って全身に広がっているため、目に見える塊だけを取り除くのではなく、体全体をカバーする治療を主に考えなければなりません。
転移がんの治療の土台となるのは、標準治療(手術、放射線治療、抗がん剤治療)です。これには主に、全身へのアプローチと局所的な症状緩和という2つの役割があります。化学療法や分子標的薬などの薬物療法によって血液に乗って全身をめぐるがん細胞を抑えつつ、痛みや圧迫感がある場所には放射線や手術などの局所療法をピンポイントで組み合わせていくのが一般的です。
しかし、抗がん剤などの標準治療は、がん細胞を直接攻撃する力が強い一方で、正常な細胞にも影響を及ぼしたり、患者さまの体力を奪ってしまったりする側面もあります。また、どれほど優れた薬であっても、体内に潜む微小ながん細胞をすべて死滅させ、完全に再発を防ぐことは容易ではありません。
「免疫療法」という新たな選択肢
こうした課題に対し、近年、手術・抗がん剤・放射線に次ぐ「第4の治療」として注目されているのが免疫療法です。これは、がんを直接攻撃するのではなく、患者さま自身の「免疫の力」を回復・強化することで、がんの増殖を抑えようとするアプローチです。標準治療でがんの勢いを抑えつつ、自身の免疫機能を整えることで、全身に散らばったがん細胞にも対抗することが可能になります。
どれほど強力な抗がん剤であっても、体力の低下や副作用によって免疫機能が弱まってしまうと、体内のがん細胞を完全に取り除くことは容易ではありません。そのため、標準治療でがんの勢いをコントロールしながら、同時に自分自身の免疫システムを高めることが重要となります。
免疫療法は、特定の免疫細胞のブレーキを外す薬物療法(免疫チェックポイント阻害薬)から、自身の免疫細胞を一度取り出して強化する細胞医療まで、その手法は多岐にわたります。
その中でも、転移がんのように、がん細胞が全身のさまざまな場所に存在しているケースにおいて、より包括的なアプローチとして注目されているのが「6種複合免疫療法」です。これは、役割の異なる6種類の免疫細胞を同時に活性化・増殖させて体内に戻す治療法です。同仁がん研究所が提供するこの治療法は、がん細胞が免疫システムを回避するメカニズムを克服し、患者さま自身の免疫反応を活性化させます。
6種複合免疫療法は、体への負担が少なく、他の治療法と併用しやすいのが特徴です。副作用も比較的軽いため、生活の質を保ちながら治療を続けることが可能です。
6種複合免疫療法の特徴
①がん3大療法との併用が可能で、ほぼ全てのがんに対応する
6種複合免疫療法は、がん3大療法(外科手術/化学療法/放射線治療)との併用が可能で、これらを組み合わせることで治療の相乗効果を期待できます。適応しているがんも多く、一部の血液がん(T細胞・NK細胞・NKT細胞型の白血病および悪性リンパ腫)を除き、ほぼ全てのがんに対応しています。
また、手術後に残ったがん細胞にも対応し、がん細胞増殖の抑制、再発・転移の予防にも効果的です。
②副作用が少ないため、体への負担が小さい
6種複合免疫療法では、患者さまご自身の免疫細胞を培養・活性化させてから体内に戻すため、抗がん剤治療で見られるような強い副作用がほとんどありません。
この「低侵襲性(身体への負担の少なさ)」により、体力の低下や副作用の影響で標準治療の継続が困難と判断された方であっても、身体への過度な負荷を避けながら治療を継続できる可能性があります。
③入院が必要ないため、生活リズムを変えることなく治療を行うことができる
6種複合免疫療法は、採血によって免疫細胞を抽出し、専門施設で培養・活性化を施した後に、再び点滴で体内に戻すという治療法です。そのため、入院の必要がなく、患者さまの生活のリズムを変えることなく治療を行うことができます。仕事や趣味、家族との時間といった生活のリズムを損なうことなく、自分らしく過ごしながら、がんと向き合うための継続的なサポートを実現します。
6種複合免疫療法の治療効果
以下は、6回(1クール)の治療を終えた患者さまの治療効果を紹介します。
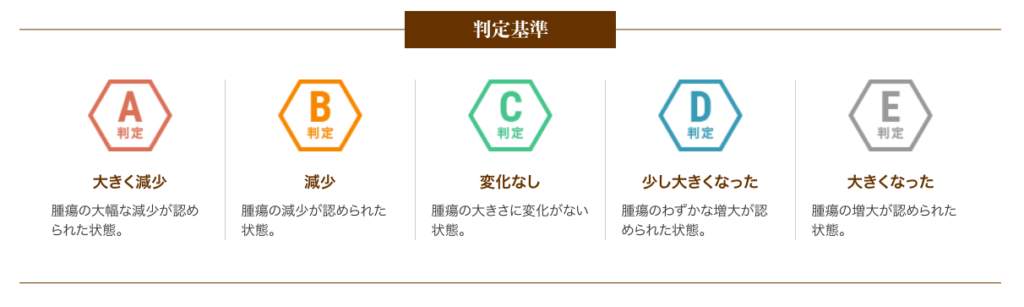

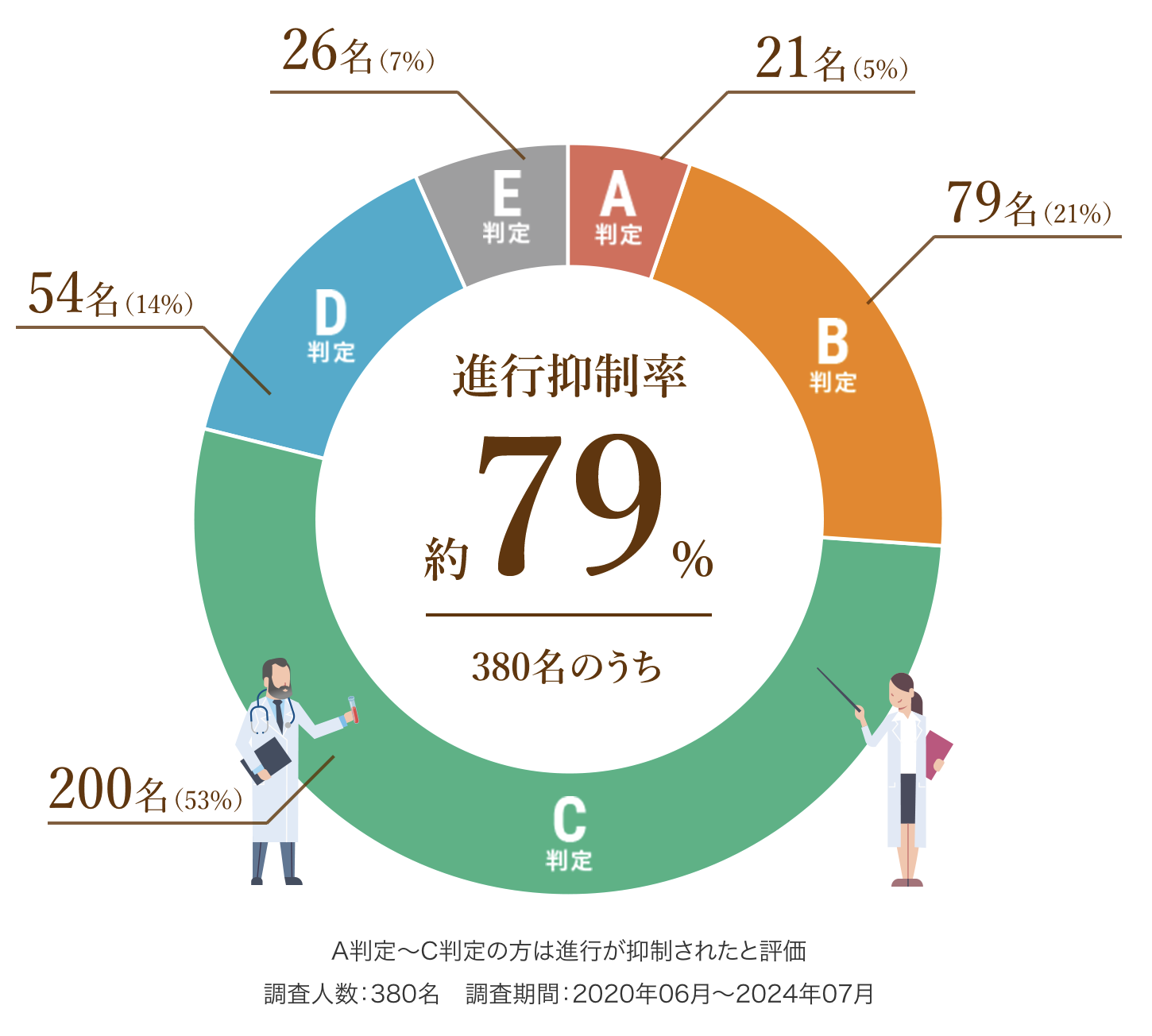
A判定〜C判定の約79%の方は腫瘍の進行が抑制されたと評価し、さらにA判定〜B判定の約26%の方は腫瘍の減少が認められた状態となりました。
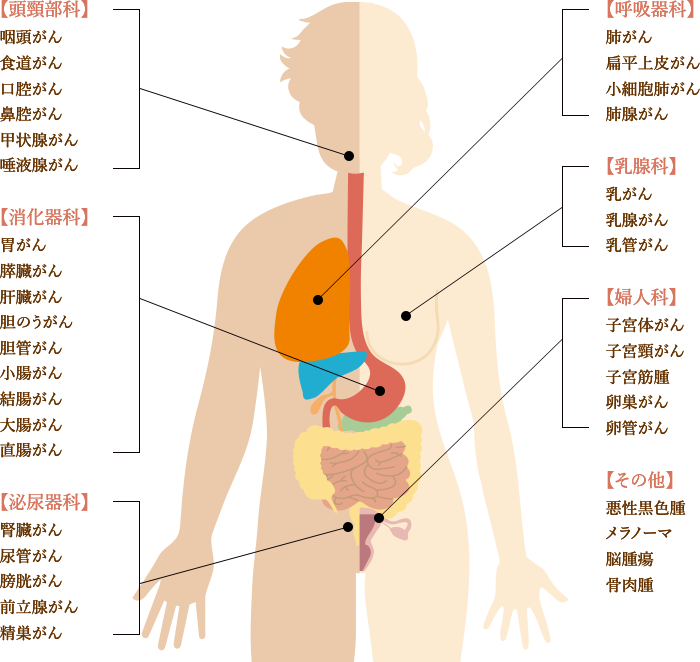
また、6種複合免疫療法の大きな特徴として、さまざまな部位のがんに対応できるという点があります。
以下、6種複合免疫療法で過去に治療したがんの一例です。ほぼ全てのがん種に対応しているため、以下に記載のないがん種や希少がんでも、治療可能です。
まとめ
この記事ではリンパ節転移と、その他の転移がんについて解説しました。
がんはリンパ節のみならず、周囲への浸潤や血液の流れ、播種など、多様な経路で全身へ広がる可能性があります。こうした転移に対しては、薬物療法などの標準治療でがんを直接取り除くだけでなく、自分自身の免疫力を高め、自身の力でがんに対抗できるようになることが重要です。
6種複合免疫療法は、役割の異なる複数の免疫細胞をチームとして活性化させることで、全身に散らばったがん細胞へ多角的にアプローチします。自身の細胞を用いるため体への負担が少なく、標準治療と組み合わせることで、生活の質を保ちながらより病気に立ち向かうことが可能になります。
転移という状況に諦めることなく、自分自身の免疫力を向上させるという新しい選択肢「6種複合免疫療法」も検討してみませんか。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-350-552
受付時間月曜〜金曜/09:00 - 18:00
土曜/09:00 - 13:00