がん患者様のためのお役立ちブログ


肺がんの治療について 〜基本の3つの治療から最新の免疫療法まで、ステージ別に徹底解説〜
INDEX
1. 肺がんとは?種類と原因
肺がんは、気管支や肺胞の細胞の遺伝子が変異することでがん化する病気です。国立がん研究センターの統計によると、日本では年間約12万人以上が新たに肺がんと診断されており、がんによる死亡原因では第1位を占めています。男女ともに60歳以降に発症リスクが高まり、最大のリスク要因は喫煙ですが、最近では非喫煙者の肺がんも増加しています。肺がんは「非小細胞肺がん」と「小細胞肺がん」の2種類に分けられ、それぞれ治療法も違っています。まずは、肺がんの原因について解説していきます。
1-1. 肺がんの原因は、タバコ?
結論から言えば、肺がんの最大の原因は間違いなく「タバコ」ですが、それが全てではありません。
国立がん研究センターなどの統計によれば、日本人男性の肺がんの約70%、女性の約20%が喫煙に起因すると推計されており、タバコの煙に含まれる70種類以上の発がん性物質が肺の細胞を直接傷つけ、がん化を招くことが科学的に証明されています。
しかし、近年ではタバコを全く吸わない女性に多い「腺がん」が増加傾向にあり、これにはPM2.5などの大気汚染、アスベスト、自然界の放射線であるラドンガス、そして遺伝的な体質(遺伝子変異)といった複合的な要因が関与していることが分かっています。
つまり、タバコは「最も避けるべきリスク」であることは間違いありませんが、非喫煙者であっても環境や体質によって発症する可能性があるのが、現代における肺がんの特徴です。
1-2. 非小細胞肺がんの特徴
非小細胞肺がんは、肺がん全体の約85%を占めており、腺がん・扁平上皮がん・大細胞がんなどに分類されます。非小細胞肺がんの中で、最も多いのが腺がん。肺がん全体の半数以上を占め、非喫煙の女性にも多く見られます。
一方、扁平上皮がんは喫煙との関連が特に強く、肺の中心部(肺門部)に発生しやすい特徴があります。非小細胞肺がんは、小細胞肺がんと比べて進行が緩やかな傾向がありますが、早期発見し初期に治療を開始することが生存率に直結します。
1-3. 小細胞肺がんの特徴
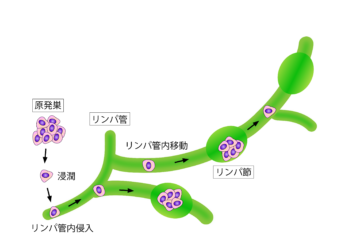
肺がん全体の約15%を占める小細胞肺がんは、喫煙との関連が非常に強いがんです。細胞の増殖スピードが速く、リンパ節や他の臓器に転移しやすいため、発見時にはすでに進行しているケースが多く見られます。
一方で、抗がん剤や放射線治療に対する感受性が比較的高いため、初回の治療で腫瘍が著しく縮小することも少なくありません。ただし再発率が高いことも知られており、継続的な治療と経過観察が重要です。
| 項目 | 非小細胞肺がん | 小細胞肺がん |
| 割合 | 全体の約 85% | 全体の約 15% |
| 主な種類 | 腺がん、扁平上皮がん、大細胞がん | (分類なし) |
| 喫煙との関連 | 種類による(扁平上皮がんは強い) | 極めて強い |
| 増殖・進行 | 比較的緩やか | 非常に速い(転移しやすい) |
| 発生場所 | 肺の奥(腺がん)や中心部(扁平上皮がん) | 肺の中心部(肺門部)に多い |
| 治療の特徴 | 早期の手術が第一選択 | 抗がん剤・放射線への感受性が高い |
| 備考 | 非喫煙の女性に多い「腺がん」も含む | 初回治療で縮小しやすいが、再発率が高い |
1-4. なぜ肺がんになる人が多い?
肺がんは、がんによる死亡数第1位と、かかる人が多いがんです。なぜ多いのでしょうか?
肺がんの罹患者数が多い最大の根拠は、肺という臓器が「一生涯休まず、外気と直接接触し続ける」という極めて無防備な構造にあることです。人は1日に約1万リットル以上の空気を吸い込みますが、そこに含まれるタバコの煙(70種類以上の発がん性物質)や排気ガス、PM2.5、ラドンといった有害物質が、肺の細胞のDNAを長年にわたって直接的に傷つけ続けるため、がん化のリスクが他臓器より高まります。
これに加えて、日本人の平均寿命が延びたことで高齢人口が増えたという人口統計学的な背景や、数十年前の喫煙習慣の影響が時間差で現在表面化していることが、他のがんと比較しても肺がんが多い決定的な理由となっています。
2. 肺がんのステージ(病期)と生存率
肺がんの治療方針を決めるうえで、最も重要な指標が「ステージ(病期)」になります。ステージとは、がんがどの程度進行しているかを段階的に示したもので、治療法の選択や予後の予測に使われます。
2-1. ステージの分類とTNM分類
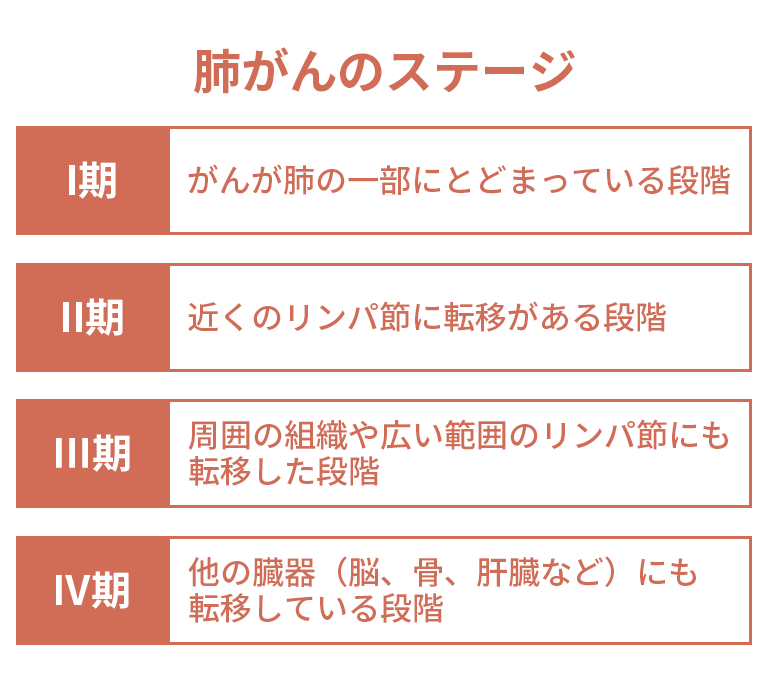
肺がんのステージは国際的な「TNM分類」に基づいて決定されます。Tは原発腫瘍の大きさと広がり、Nはリンパ節転移の範囲、Mは他臓器への遠隔転移の有無を示し、これらを組み合わせてI期〜IV期に分類します。
I期はがんが肺の一部にとどまっている段階、II期は近くのリンパ節に転移がある段階、III期は周囲の組織や広い範囲のリンパ節にも転移した段階、IV期は他の臓器(脳、骨、肝臓など)にも転移している段階です。
2-2. ステージ別の5年生存率
国立がん研究センター「院内がん登録生存率集計」(2015年診断例)のデータでは、肺がん全体の5年生存率は約45.1%と報告されています。ですが、「非小細胞がん」と「小細胞肺がん」どちらのタイプかによって、生存率は大きく異なります。
▼非小細胞がん
| ステージ | 特徴 | 5年生存率(目安) |
| ステージ I | がんが肺の一部にとどまっている | 約 82 〜 84% |
| ステージ II | 近くのリンパ節に転移がある | 約 52 〜 54% |
| ステージ III | 周囲の組織や広い範囲のリンパ節に転移 | 約 30% |
| ステージ IV | 他の臓器(脳、骨、肝臓など)に転移 | 約 8 〜 9% |
▼小細胞肺がん
| ステージ | 特徴 | 5年生存率(目安) |
| ステージ I | がんが肺の一部にとどまっている | 約 44% |
| ステージ II | 近くのリンパ節に転移がある | 約 30% |
| ステージ III | 周囲の組織や広い範囲のリンパ節に転移 | 約 18% |
| ステージ IV | 他の臓器(脳、骨、肝臓など)に転移 | 約 2% |
ステージ別にみると、I期が81.9%、II期が51.7%、III期が29.3%、IV期が8.6%です。この数字は早期発見がいかに重要かを物語っています。なお、分子標的薬や免疫チェックポイント阻害薬などの新しい治療法の登場によって、近年では進行がんの治療成績も着実に改善しており、20年前と比較して5年生存率が10%以上向上したとする報告もあります。
(参考:国立がん研究センター 院内がん登録生存率集計 https://hbcr-survival.ganjoho.jp/)
3. 肺がんの主な治療法
肺がんの基本的な治療は、大きく「外科療法(手術)」「放射線療法」「薬物療法」の3つあります。これら3つを単独で行う場合もあれば、複数を組み合わせる「集学的治療」を行う場合もあります。がんの種類・ステージ・患者さまの体調を総合的に考慮して治療計画が立てられます。まずは基本の3つの治療に関しての解説をしたのち、ステージ別にどんな治療方針が立てられるのかを解説します。
3-1. 外科療法(手術)
がんが肺の中にとどまっている早期の段階では、手術が最も根治を期待できる治療法になります。肺葉切除(肺がんのある区画を切除)が標準ですが、早期がんでは肺機能を温存するため、さらに小さなブロックで切除する手術も積極的に行われるようになっています。近年では、肺への負担を下げるために、胸腔鏡(内視鏡)を使った低侵襲手術やロボット支援手術が普及し、患者さまの体への負担が大きく軽減されています。入院期間は通常5〜8日程度です。
(参考:国立がん研究センター中央病院 https://www.ncc.go.jp/jp/ncch/clinic/thoracic_surgery/140/index.html)
3-2. 放射線療法
放射線でがん細胞のDNAを傷つけ、がん細胞を破壊する治療法で、手術が難しい患者さまへの代替治療や、手術後に再発を防ぐために放射線を当てる補助療法、化学療法との併用で用いられます。通常は1日1回、週5回のペースで5〜6週間にわたり照射します。近年では、定位放射線治療(SRT)や強度変調放射線治療(IMRT)などの高精度な技術が発展し、がん細胞にピンポイントで照射できるようになり、周囲の正常組織へのダメージが大幅に軽減されるようになってきています。
3-3. 薬物療法
薬物療法は、抗がん剤・分子標的薬・免疫チェックポイント阻害剤の大きく3種類に分けられます。抗がん剤(細胞障害性抗がん剤)は、がん細胞の増殖を直接抑える薬で、シスプラチンやカルボプラチンなどのプラチナ系薬剤を中心に複数を組み合わせて使います。分子標的薬は、EGFR変異やALK融合遺伝子など、がん細胞に特有の遺伝子異常を狙い撃ちする薬で、正常な細胞への影響が比較的少ないのが利点な薬です。免疫チェックポイント阻害薬は、がん細胞を攻撃する免疫にかかってしまっているブレーキ(PD-1/PD-L1経路など)を外すことで、患者さま自身の免疫力によるがんへの攻撃を促します。ペムブロリズマブ(キイトルーダ)、ニボルマブ(オプジーボ)、デュルバルマブ(イミフィンジ)などが肺がんに対して保険適用されています。
(参考:国立がん研究センター がん情報サービス https://ganjoho.jp/public/cancer/lung/treatment_nsclc.html)
4. ステージ別の治療選択

ここでは、肺がんの全体の8割を占める非小細胞肺がんを中心に、ステージ別の一般的な治療方針を紹介します。実際の治療はがんの種類、全身状態、年齢、患者さまの希望なども踏まえて個別に決定されます。
4-1. ステージI〜II期の治療
ステージⅠ〜Ⅱ期の場合、手術が第一選択です。術後には再発予防のために、抗がん剤による「術後補助化学療法」を行うのが一般的で、近年は免疫チェックポイント阻害薬(アテゾリズマブやペムブロリズマブなど)を術後に使用する選択肢も加わりました。手術が困難な場合(高齢、心肺機能低下など)には、放射線治療が有力な代替手段となります。
4-2. ステージIII期の治療
ステージIII期は手術可能かどうかで治療戦略が分かれます。
手術可能な場合は、術前に免疫チェックポイント阻害薬と抗がん剤を併用した「術前免疫化学療法」のあとに、手術を行う方法が広がっています。
手術が困難な場合は、抗がん剤と放射線を同時に行う「化学放射線療法」が標準治療になります。さらに、化学放射線療法後に、免疫チェックポイント阻害薬(デュルバルマブ)を最大1年間投与する維持療法が確立され、臨床試験ではこの治療を受けた患者さまの5年生存率が、経過観察のみで33%だったところ、約43%に達したと報告されています。
(参考:ADRIATIC試験・PACIFIC試験に基づく承認 https://www.astrazeneca.co.jp/media/press-releases1/2025/202503271.html)
4-3. ステージIV期の治療
遠隔転移のあるステージIV期では、薬物療法が治療の中心です。まず遺伝子検査(コンパニオン診断・遺伝子パネル検査)でがんの遺伝子変異やPD-L1発現率などの異常を調べ、最適な薬剤を選択します。特定のドライバー遺伝子変異(ドライバー遺伝子の変異)が見つかれば分子標的薬を使用し、見つからなければPD-L1の発現状況に応じて免疫チェックポイント阻害薬単剤や、免疫チェックポイント阻害薬と抗がん剤の併用療法が選択されます。実際に、臨床試験では、PD-L1高発現(50%以上)の進行非小細胞肺がん患者において、ペムブロリズマブ単剤が従来の化学療法に比べて全生存期間を有意に延長したことが示されています。
(参考:KEYNOTE-024試験 https://www.nejm.org/doi/full/10.1056/NEJMoa1606774)
5. 治療の副作用と対処法
5-1. 手術の副作用
手術後には肺炎、不整脈、出血、声のかすれ(嗄声)、無気肺などの合併症が起こり得ます。大部分は一時的なもので適切な管理により改善しますが、術後は早期リハビリに取り組むことが回復を早めます。
5-2. 放射線の副作用
放射線療法では、照射部位の皮膚炎、食道炎(飲み込み時の痛み)、放射線肺臓炎(咳や発熱)が代表的な副作用です。いずれも治療終了後に軽快することが多いですが、症状がつらい場合は早めに主治医に相談しましょう。
5-3. 薬物療法・免疫療法の副作用
ここでは代表的な薬物治療(抗がん剤、分子標的薬、免疫チェックポイント阻害剤)の副作用を解説します。
抗がん剤の代表的な副作用には、吐き気・嘔吐、骨髄抑制(白血球や血小板の減少)、脱毛、末梢神経障害(手足のしびれ)などがあります。
また、分子標的薬では皮膚障害(発疹、にきび様皮疹)、下痢、間質性肺炎などが報告されています。
そして免疫チェックポイント阻害薬では、免疫が過剰に働くことによる「免疫関連副作用」に注意が必要です。具体的には皮膚障害、肺炎、腸炎(下痢)、甲状腺機能異常、肝障害などが起こる可能性があります。免疫関連副作用はいつ出現するか予測しにくいため、治療中はもちろん治療終了後も体調の変化に注意し、異変を感じたらすぐに医療チームに伝えることが大切です。
参考:ファイザー がんを学ぶ
6. 肺がん治療の最新動向
肺がんの治療は近年めざましいスピードで進歩しています。新薬の開発や治療戦略の確立により、以前は治療が困難だったケースでも長期生存が期待できるようになってきました。
6-1. 免疫チェックポイント阻害薬の進歩
手術可能なステージII〜III期の非小細胞肺がんに対し、術前に免疫チェックポイント阻害薬と抗がん剤を併用する「術前免疫化学療法」の有効性が、CheckMate 816試験やKEYNOTE-671試験などの大規模臨床試験で確認されました。また、2025年3月にはデュルバルマブ(イミフィンジ)が限局型小細胞肺がんに対する化学放射線療法後の維持療法として国内初承認を取得し、免疫療法の適用範囲はさらに広がりを見せています。
6-2. 新しい分子標的薬と個別化医療
分子標的薬の開発も加速しています。ROS1融合遺伝子陽性の肺がんに対してレポトレクチニブ(2024年承認)やタレトレクチニブ(2025年承認)が相次いで登場し、従来の薬剤が効かなくなった後の治療選択肢が増えました。さらにHER2変異やKRAS G12C変異に対する新薬開発も進行中です。がん遺伝子パネル検査の保険適用により、一人ひとりの遺伝子変異に基づく個別化医療(プレシジョン・メディシン)が現実のものとなっています。
(参考:国立がん研究センター中央病院 呼吸器内科 https://www.ncc.go.jp/jp/ncch/clinic/thoracic_oncology/lungcancer/index.html)
7. 標準治療と併用できる「6種複合免疫療法」という選択肢
ここまで紹介した手術・放射線・薬物療法は「標準治療」と呼ばれ、肺がん治療の柱です。一方で、標準治療に加えて「免疫細胞療法」を検討する患者さまも増えています。免疫細胞療法とは、患者さま自身の血液から免疫細胞を取り出し、体外で活性化・増殖させてから体内に戻す治療法です。免疫チェックポイント阻害薬が「免疫のブレーキを外す」治療であるのに対し、免疫細胞療法は「免疫のアクセルを踏む」アプローチと言えます。なお、免疫チェックポイント阻害薬以外の免疫療法は現時点で肺がんへの効果が十分に証明されたものではないため、治療を検討する際は必ず主治医に相談してください。
7-1. 6種複合免疫療法の仕組みと特徴
免疫細胞療法の中でも「6種複合免疫療法」は、キラーT細胞・NK細胞・NKT細胞・γδ(ガンマ・デルタ)T細胞・樹状細胞・ヘルパーT細胞の6種類の免疫細胞を同時に活性化・増殖させるという独自のアプローチが特徴です。それぞれ異なる役割を持つ6種類の細胞がチームとして働くことで、がんへの多角的な攻撃を目指します。
この療法を開発した倉持恒雄医学博士は、40年以上にわたる免疫学研究と6,000人以上のがん患者の細胞培養実績を有しています。6種複合免疫療法を提供する同仁がん免疫研究所のデータによると、380名を対象とした調査(2020年6月〜2024年7月)で、腫瘍が減少または変化なしと評価された割合(治療有効率)は約79%と報告されています。
主な特長として、がん3大療法(手術・抗がん剤・放射線治療)との併用が可能であること、一部を除くほぼすべてのがん種に対応していること、患者さま自身の細胞を使用するため副作用が少ないとされていること、手術後の再発・転移予防にも活用できる可能性があることが挙げられます。細胞培養は厚生労働省の許可を受けた専門施設(CPC)で実施されており、安全管理体制も整備されています。
7-2. 治療の流れ・費用・問い合わせ先
治療はシンプルな流れで進みます。
まず提携医療機関で約30ccの採血を行い、血液から免疫細胞を取り出します。取り出した細胞はCPCにて約3週間かけて培養され、1,000〜2,000万個だった細胞が20〜50億個にまで増殖します。活性化・増殖した免疫細胞を点滴で体内に戻す。これを約3週間ごとに6回繰り返すのが1クールです。入院は不要で、通常の生活リズムを維持しながら治療を続けることができます。
副作用は一過性の軽い発熱(37〜38℃程度)がまれに見られる程度です。費用は、自由診療のため全額自己負担ですが、確定申告による医療費控除の対象にはなります。CSCコース(がん治療コース)の場合、1回あたり324,500円(税込)、6回1クールで約195万円(税込・初期培養費含む)です。治療費は1回ごとの支払いのため、まとめて全額を支払う必要はありません。
「今の標準治療に加えて、他にできることを探している」「副作用が少ない治療法を知りたい」「再発・転移を予防する手段を検討したい」という方は、ぜひ無料の電話相談や資料請求からお問い合わせください。フリーダイヤル(0120-350-552)で専任スタッフが丁寧に対応しています。
(詳細・資料請求:6種複合免疫療法 公式サイト https://gan911.com/lp/)
【がんの治療の選択肢としておすすめする「6種複合免疫療法」】
副作用が少なく、他の治療と併用できる!
6種複合免疫療法は、患者さま自身の免疫細胞を一度体外へ取り出し、活性化・増殖させて体内へ戻すことで、がんと闘う力を高める免疫療法です。
治療法は採血と点滴だけの通院治療です。
6種複合免疫療法をおすすめする理由
- がん3大療法との併用が可能で、ほぼ全てのがんに対応する
- 副作用が少ないため、体への負担も小さい治療法である
- 入院が必要ないため、患者さまの生活のリズムを変えることなく治療を行うことができる
がん治療の選択肢の一つとして、6種複合免疫療法もぜひご検討ください。
8. 患者さまとご家族の方へ
肺がんの治療は年々進歩し、手術・放射線・薬物療法に加え免疫療法や個別化医療など多くの選択肢が生まれています。主治医と十分にコミュニケーションを取り、必要に応じてセカンドオピニオンも活用しながら、ご自身に合った治療を選ぶことが大切です。
費用面では、高額療養費制度や傷病手当金、障害年金、介護保険制度など、さまざまな公的支援が利用できます。病院の「がん相談支援センター」では費用や制度について無料で相談できますので、積極的に活用してくださいね。
治療の選択肢を正しく理解し、ご自身に合った道を見つけることが、前向きにがん治療と向き合う第一歩になります。一人で悩まず、医療チームやご家族の方と一緒に最善の治療を選んでいきましょう。
お電話でのお問い合わせ
専任のスタッフが丁寧に対応いたします。
ご不明な点などございましたら、まずはお気軽にご相談ください。
0120-350-552
受付時間月曜〜金曜/09:00 - 18:00
土曜/09:00 - 13:00